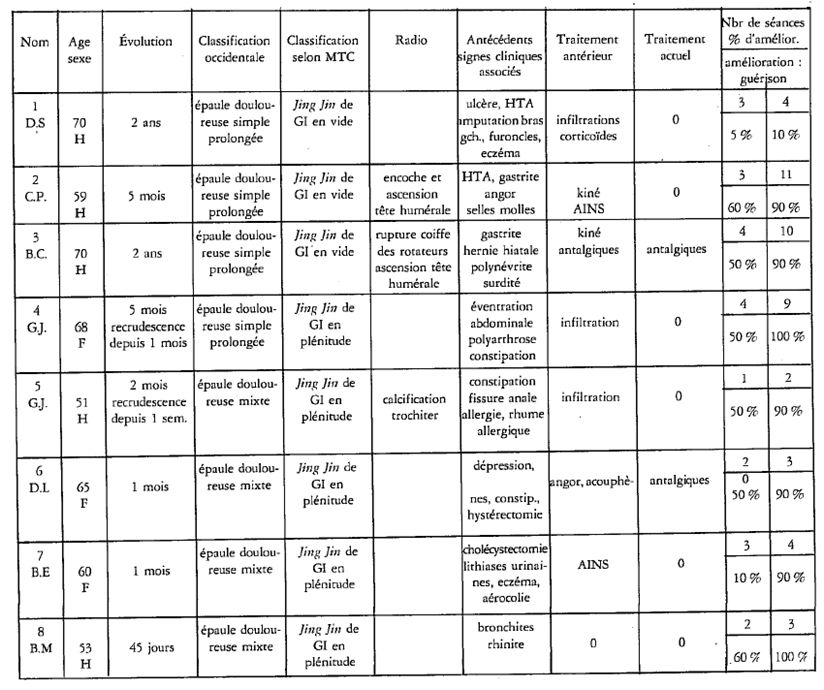
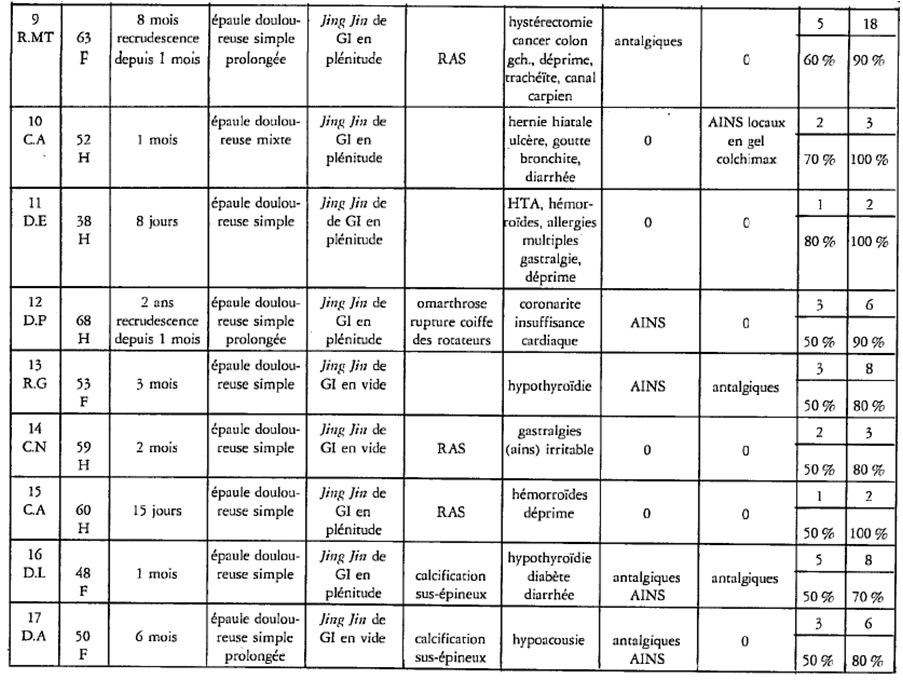
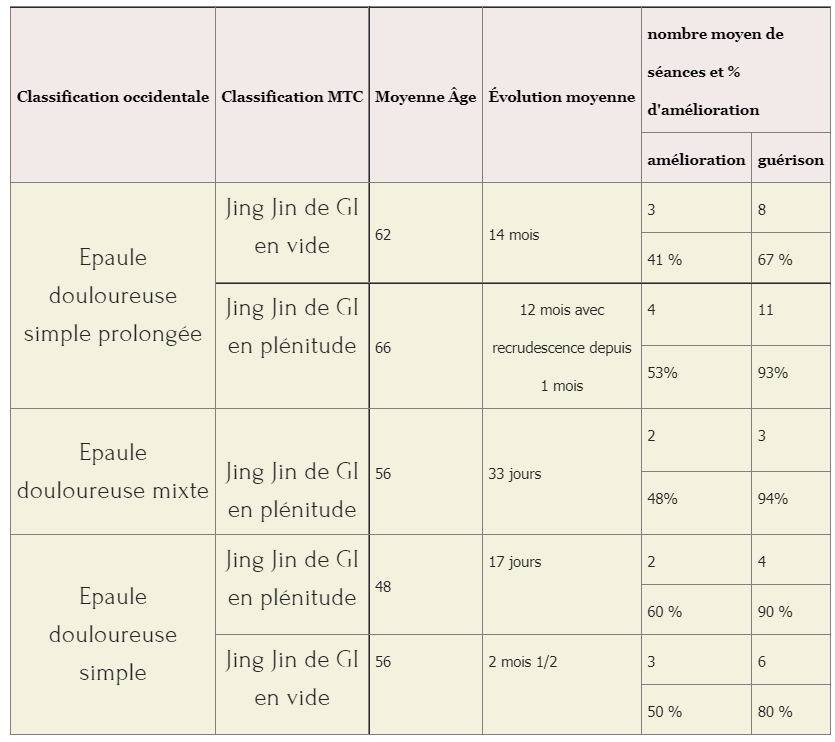
Résumé : La lombalgie chronique commune (LCC) est définie par une douleur habituelle de la région lombaire évoluant depuis plus de trois mois. La prise en charge thérapeutique conventionnelle fait appel au paracétamol et/ou anti-inflammatoires non stéroïdiens (AINS), au tramadol, aux antalgiques de niveaux III (opioïdes forts), aux myorelaxants et antidépresseurs tricycliques. Cependant on constate que, selon les recommandations de la Haute Autorité de Santé (HAS) française, le niveau de preuve ne dépasse pas le grade B avec des effets indésirables non négligeables. Il est démontré que les médecines à expertise particulière font aussi bien, voire mieux en soulageant la douleur et la fonction des lombalgiques chroniques, sans tous les effets secondaires et à un coût nettement moindre. Il est important que les pouvoirs publics prennent conscience des économies possibles et intègrent davantage ces médecines dans le panel de soins de santé. Mots-clés : acupuncture – auriculothérapie – phytothérapie – ostéopathie – médecine du sport – lombalgie chronique commune – médecine à expertise particulière (MEP) – mésothérapie –homéopathie.
Summary: Common chronic low back pain (LCC) is defined by a usual pain in the lumbar region evolving for more than three months. The conventional therapeutic management uses paracetamol and / or non-steroidal anti-inflammatory drugs (NSAIDs), tramadol, analgesics levels III (strong opioids) to muscle relaxants and tricyclic antidepressants. However, we note that, according to the recommendations of the French High Authority for Health (HAS), the level of proof does not exceed the grade B with significant adverse effects. It is shown that the particular expertise in medicines is as good or even better to relieve pain relief and improve function of chronic low back pain without any side effects and at a significantly lower cost. It is important that the authorities are aware of the potential savings and further integrate these medicines in the health care panel. Keywords: acupuncture – auriculotherapy – herbal medicine – osteopathy – sports medicine – common chronic low back pain – special expertise in medicine (MEP) – mesotherapy – homeopathy.

La Haute Autorité de Santé (HAS) est chargée d’élaborer les guides de bon usage des soins ou les recommandations de bonne pratique (RBP) qui sont des synthèses rigoureuses de l’état de la pratique de la médecine et des données de la science à un temps donné. La rigueur méthodologique et la transparence du processus d’élaboration des RBP peuvent être évaluées à partir des critères internationaux. Parmi ceux-ci, sont retenus les forces et les limites des données scientifiques, les bénéfices, les effets indésirables et les risques en termes de santé, et bien sûr un lien explicite entre ces recommandations et les données scientifiques sur lesquelles elles se fondent.
Un guide d’analyse de la littérature et gradation des recommandations a été publié par l’Agence nationale pour l’accréditation et l’évaluation en santé (Anaes) en 2000 et repris par la HAS en 2013 [[1]]. Le guide récapitule le grade des recommandations proposées et classées en grade A, B ou C selon les modalités exposées dans le tableau I.
Tableau I. Les grades des recommandations.
| Grade des recommandations | Niveau de preuve scientifique fourni par la littérature |
| A Preuve scientifique établie | Niveau 1– Essais comparatifs randomisés de forte puissance – Méta-analyse d’essais comparatifs randomisée – Analyse de décision fondée sur des études bien menées |
| B Présomption scientifique | Niveau 2– Essais comparatifs randomisés de faible puissance – Etudes comparatives non randomisées bien menées – Etudes de cohortes |
| C Faible niveau de preuve scientifique | Niveau 3– Etudes cas-témoins |
| Niveau 4– Etudes comparatives comportant des biais importants – Etudes rétrospectives – Série de cas – Etudes épidémiologiques descriptives (transversale, longitudinale) |
Prise en charge allopathique des lombalgies chroniques communes
La lombalgie chronique commune (LCC) est définie par une douleur habituelle de la région lombaire évoluant depuis plus de trois mois. Les recommandations de l’HAS établies en 2000 préconisent le traitement établi selon des grades (tableau II) [[2]]. En 2007, les recommandations des sociétés savantes américaines, American Pain Society et American College of Physicians actualisent ces données (tableau III) [[3]]. Les preuves sont graduées en trois niveaux : bonnes preuves correspondant à des essais comparatifs randomisés (ECR) bien conduits et de grande puissance, en double insu contre placebo etc. ; acceptables (ECR de moins bonne qualité méthodologique) ; insuffisantes (essais cliniques de faible puissance avec manque d’informations).
Tableau II. Les traitements préconisés et les grades de recommandations selon l’HAS en 2000.
| Thérapeutique | Grade de recommandations |
| Par voie générale | |
| Paracétamol (acétaminophène) et/ou anti-inflammatoires non stéroïdiens (AINS) : antalgiques de niveau I | accord professionnel |
| AINS à dose anti-inflammatoire | grade C |
| Antalgiques de niveau II (tramadol etc.) | grade B |
| Antalgiques de niveau III (opioïdes forts) | grade C |
| Myorelaxants | accord professionnel ; grade B pour le tétrazépam |
| Antidépresseurs tricycliques | grade C |
| Par voie locale : infiltration de corticoïdes | |
| Épidurale | grade B |
| Intra-articulaire postérieure | grade CModalité de seconde intention (accord professionnel) |
Tableau III. Les recommandations de l’American Pain Society et American College of Physicians d’après [3] (2007).
| Thérapeutique | Efficacité | Grade de recommandations | Commentaires |
| Paracétamol | modérée | bon | Elévation asymptomatique des transaminases hépatiques |
| Antidépresseurs | faible à modérée | bon | Seuls les antidépresseurs tricycliques ont montré une efficacité ; aucune preuve pour la duloxetine ou venlafaxine |
| Antiépileptiques (topiramate) | faible à modérée | insuffisant | Recommandation basée sur un seul et unique ECR de faible effectif |
| Benzodiazépines | modérée | acceptable | Aucune donnée fournie par les ECR sur l’abus ou l’addiction |
| AINS | modérée | bon | Peut provoquer de sérieux effets secondaires gastro-intestinaux ou cardio-vasculaires. Insuffisance de preuves pour juger du bénéfice de l’aspirine ou du celecoxib |
| Opioïdes | modérée | acceptable | Aucune donnée fournie par les ECR sur l’abus ou l’addiction |
| Myorelaxants | Estimation d’efficacité inconnue | insuffisant | Evaluation réalisée à partir d’ECR utilisant des molécules non disponibles aux USA |
| Corticoïdes systémiques | Aucune preuve d’efficacité | aucune recommandation | A utiliser uniquement dans les radiculalgies |
| Tramadol | modérée | acceptable |
Risques encourus et effets indésirables les plus observés avec le traitement allopathique
Le traitement des lombalgies chroniques communes n’est pas exempt d’effets indésirables. Ceux-ci peuvent être non négligeables. Il est important d’en tenir compte dans le rapport bénéfice/risque (tableau IV).
Tableau IV. Les risques liés au traitement des LCC.
| AINS |
| Effets gastro-intestinaux |
| Ulcères, hémorragies digestivesAttention à l’automédication (vente libre des AINS) |
| Effets cardiovasculaires |
| HTA, Insuffisance cardiaque |
| Effets sur le rein |
| Œdèmes avec hyperkaliémie, Insuffisance rénale aiguë |
| Réactions d’hypersensibilité |
| Urticairebronchospasme |
| Effets sur le foie |
| Hépatite |
| Traitement antalgique de niveau 2 ou 3 |
| Effets secondaires fréquents |
| Somnolence, vertiges, céphalées, sensation de malaisenausées et vomissementsconstipation, sécheresse buccale |
| Effets secondaires moins fréquents |
| Douleurs abdominalesrash, asthénie, euphorietroubles mineurs de la visiontroubles de la régulation cardiovasculaire : tachycardie, hypotension, palpitations, HTA |
| Effets secondaires plus rares |
| troubles neuropsychiques (confusion, hallucination et/ou délire)réaction anaphylactique : urticaire, œdème de Quincke, bronchospasme, choc anaphylactique pouvant être fataltroubles mictionnels (dysurie et/ou de rétention urinaire)dépression respiratoire |
| Myorelaxants |
| Tétrazépam |
| Retiré du marché en juillet 2013 (effets indésirables cutanés parfois graves voire mortels (syndromes de Stevens-Johnson, de Lyell et d’hypersensibilité médicamenteuse) |
| Thiocolchicoside |
| Réactions cutanées allergiques : prurit, urticaire…Troubles digestifs : gastralgies, diarrhées, vomissements…Génotoxicité entraînant une aneuploïdie : facteur de risque de tératogénicité, d’embryotoxicité, d’avortement spontané et d’altération de la fertilité masculinefacteur de risque potentiel de cancer |
Intérêt des médecines à expertise particulière
L’auriculothérapie dans les LCC
Chez le sujet âgé de 60 ans et plus, deux ECR (n=60) [[4],[5]] ont objectivé une efficacité dans les algies avec amélioration de l’incapacité physique et fonctionnelle par rapport au handicap. Il s’agit d’ECR utilisant les champs magnétiques statiques (aimants) [[6]] au niveau des points d’auriculothérapie. Aucun effet secondaire n’a été déclaré. Le traitement a été appliqué durant trois semaines tous les trois jours. L’efficacité sur les lombalgies s’est prolongée jusqu’à quatre semaines en post traitement. On peut évaluer à un grade B selon les recommandations de l’HAS. A noter que la recherche clinique continue avec un essai comparatif randomisé en stade de faisabilité [[7]].
Plus spécifique, une étude pilote (n=159) [[8]] a objectivé une réduction statistiquement significative de la douleur (F= 15, p<0,0001) (figure 1) et une amélioration de la fonction (F=7, p<0,0001) chez la femme enceinte souffrant de lombalgies et de douleurs pelviennes. Le traitement était appliqué sur trois points avec des dispositifs semi-permanents pendant sept jours. L’effet persistait une semaine après l’arrêt du traitement. Quelques effets indésirables transitoires à type de douleur étaient signalés au niveau des points d’insertion.
Globalement, les effets indésirables de l’auriculothérapie sont d’ailleurs mineurs et transitoires à type de sensation douloureuse et de micro-saignements. Les risques spécifiques sont les chondrites, les malaises et vertiges. La prévention des infections cutanées locales se fera par désinfection méticuleuse locorégionale et utilisation de matériel à usage unique [[9]].
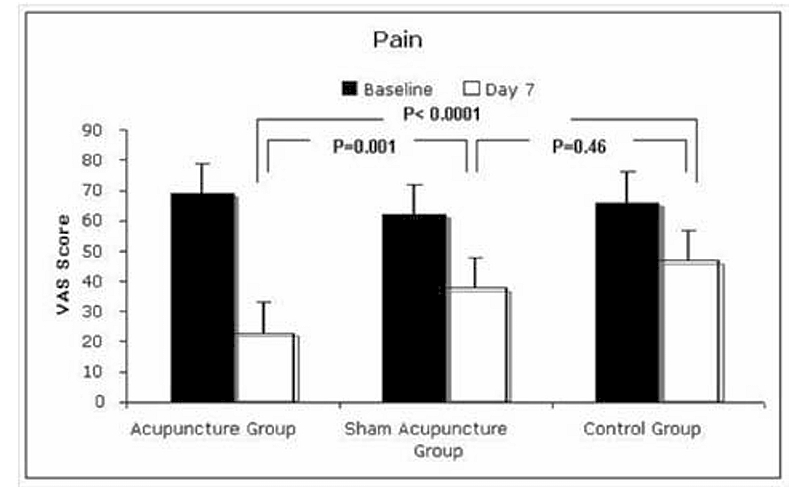
Figure 1. Amélioration de la douleur (évaluation par échelle visuelle analogique) au 7e jour de traitement versus groupe témoin et groupe auriculothérapie simulée [8].
Acupuncture dans les LCC
ECR et méta-analyses
Un ECR allemand de grand effectif en double aveugle (n=1162) réalisé par l’équipe de Haacke et coll. [[10]] a objectivé une amélioration des douleurs et de la fonction à court et long terme (six mois) versus les soins conventionnels. L’amélioration dans le groupe acupuncture par rapport à la thérapie conventionnelle est de 20,2% (95% IC : 13,4% to 26,7% ; p < 0,001), soit presque deux fois supérieure au traitement classique.
Une thèse d’exercice de doctorat de médecine en 2013 a d’ailleurs recensé vingt-et-un ECR, revues systématiques et méta-analyses du 1 janvier 2008 au 20 mai 2013 [[11]] et a conclu que l’acupuncture soulage la douleur, améliore la fonction et se doit d’intégrer l’arsenal thérapeutique des lombalgies chroniques communes. Pour exemple, l’ECR de Cherkin en 2009 (n=638) [[12]] objective que la gêne fonctionnelle mesurée par l’échelle RMDQ (Roland Morris Disability Questionnaire) est améliorée de façon statistiquement significative (p<0,0001) de 60% dans le groupe acupuncture versus 39% dans le groupe témoin de soins conventionnels. A un an, les résultats perduraient, vu que l’amélioration clinique dans la dysfonction était encore entre 59 et 65% vs 50% dans le groupe témoin. En ce qui concerne les algies, mesurées par échelle visuelle analogique (EVA), elles étaient soulagées de 1,6 à 1,9 point versus 0,7 point dans le groupe conventionnel (p<0,0001).
Yuan et coll., auteurs d’une revue systématique publiée en 2008 et ayant inclus vingt-trois ECR (n=6359) [[13]] proposaient d’ailleurs que l’acupuncture soit préconisée avec mise à jour des recommandations de l’European Guidelines dans le traitement des lombalgies chroniques communes parues en 2006 [[14]].
La dernière méta-analyse est parue en 2013 (32 ECR analysés) [[15]]. L’acupuncture objectivait une réduction statistiquement significative des niveaux de douleurs (différence moyenne = -16,76 ; intervalle de confiance IC à 95%, de -33,33 à -0,19, p=0,05, I² = 90%) par rapport à l’acupuncture simulée. La fonction était également améliorée (différence moyenne normalisée SMD= -0,94 ; IC 95% : -1,41 à -0,47 ; p<0,00, I²= 78%) en comparaison avec l’absence de traitement. Lorsque l’acupuncture est comparée aux thérapeutiques usuelles (AINS, myorelaxants, analgésiques) et les soins habituels, une différence statistiquement significative entre le groupe témoin et les groupes d’intervention était retrouvée en faveur de l’acupuncture, mais insuffisante selon les auteurs. Quoi qu’il en soit, Lam et coll. admettaient que l’acupuncture avait un effet favorable autant dans la douleur que dans l’amélioration de la fonction, même si on retrouvait une hétérogénéité et une faiblesse méthodologique de certains ECR.
Risques et effets indésirables de l’acupuncture
La tolérance de l’acupuncture est très bonne.
Les effets secondaires mineurs les plus fréquemment rapportés sont la douleur locale, saignements ou des hématomes au niveau du point d’insertion de l’aiguille, la sensation de fatigue, les nausées, malaise ou lipothymie en cours de séance. La prévalence des effets indésirables graves est très basse (0,55 pour 10000 patients traités). Le plus couramment rapporté est le pneumothorax [[16],[17]]. L’utilisation de matériel stérile à usage unique, la désinfection des mains, l’élimination des aiguilles selon la législation propre des « Déchets d’Activité de Soins à Risque Infectieux » habituel en milieu médical limitent les effets secondaires infectieux [[18]]. La pratique de l’acupuncture doit être aussi réservée à des praticiens correctement formés.
En conclusion et compte tenu de tous ces éléments, l’utilisation de l’acupuncture dans les lombalgies chroniques communes est évaluée à un grade A selon les recommandations de l’HAS.
Ostéopathie et manipulations vertébrales dans les LCC
Une revue systématique Cochrane sur les LCC a été réalisée en 2011, analysant vingt-six ECR (n= 6070). Un niveau de preuves élevé est constaté, objectivant que les manipulations vertébrales engendrent une amélioration statistiquement significative sur la douleur (différence moyenne normalisée SMD : -4,16 ; IC 95% de -6,97 à -1,36) et sur l’état fonctionnel (SMD : -0,22 ; IC95% de -0,36 à -0,07) versus les autres interventions, mais preuve non cliniquement adaptée car l’effet est à court terme. Les auteurs concluent que ces preuves de haute qualité suggèrent que les manipulations vertébrales sont efficaces mais qu’il n’y a pas de différence cliniquement pertinente avec les autres interventions (thérapie habituelle, exercices, kinésithérapie) visant à réduire la douleur chronique et améliorer la fonction chez les patients atteints de LCC. Déterminer le coût-efficacité des soins est une priorité absolue afin de déterminer l’intérêt de ce fait d’agir ponctuellement dans les LCC [[19]].
Les effets indésirables sont très peu fréquents dans les LCC mais peuvent être très graves comme par exemple la survenue rare d’accidents vertébro-basilaires lors des manipulations cervicales [[20]]. De ce fait et comme pour l’acupuncture, un encadrement strict de la formation et de l’exercice est nécessaire.
En conclusion, un grade B de présomption scientifique peut être attribué aux manipulations vertébrales et à l’ostéopathie selon les recommandations de l’HAS. A noter que les recommandations de l’HAS en 2000 proposaient un grade B également dans le traitement à visée antalgique à court terme de la LCC équivalent à la kinésithérapie mais supérieur aux AINS seuls, à l’acupuncture et à l’école du dos [2].
Activité physique dans les lombalgies chroniques communes
La méta-analyse de la Cochrane Collaboration en 2005 a inclus quarante-trois ECR (n=3907) [[21]]. L’efficacité de l’activité physique dans les LCC est retrouvée pour toutes les périodes de suivi. L’amélioration moyenne était de 7,3 points (IC 95% ; 3,7 à 10,9 ; I²=81%) en ce qui concerne les algies et 2,5 points (1,0 à 3,9) en ce qui concerne l’état fonctionnel. Notons une certaine hétérogénéité des ECR retenus.
Une autre méta-analyse de Kool en 2004 [[22]] analysant quatorze ECR a objectivé une diminution des arrêts de travail au cours de la 1e année de suivi (RR = -0,24 ; IC 95% : -0.36 à -0.11).
Il n’existe pas d’effets indésirables répertoriés.
Selon les recommandations américaines, les preuves sont modérées, compte tenu de l’hétérogénéité et des nombreux ECR de faible qualité méthodologique [3]. Il y a aussi possibilité de biais de publication. De ce fait, un grade B de présomption scientifique peut être retenu.
Homéopathie dans les LCC
Un ECR en double insu contre placebo publié en 2012 (n=248) a objectivé qu’une combinaison homéopathique de Lymphdiaral Basistropfen pouvait entraîner une amélioration des lombalgies chroniques communes. Aucun effet indésirable n’était notifié [[23]].
Un autre essai comparatif randomisé de type prospectif et pilote (n=43) a été réalisé avec un suivi sur un peu plus de dix-huit mois. Deux groupes : homéopathie versus kinésithérapie. On observe une diminution significative du score d’Oswestry qui permet d’évaluer les capacités fonctionnelles d’un patient atteint de douleurs lombaires dans le groupe homéopathie. Douleurs et état fonctionnel sont améliorés mais non confirmés à dix-huit mois. Les auteurs proposaient de faire réaliser un ECR comprenant trois groupes de plus grande puissance et en double insu [[24]].
En conclusion, du fait du faible niveau de preuve scientifique, un grade C est recommandé.
Mésothérapie
La mésothérapie est la technique qui consiste à injecter de faibles doses de médicaments dans la peau (figure 2). Elle aurait été inventée en France dans les années 1950. L’enseignement n’a été proposé en France qu’à partir de 1989 et en 2002 par l’ouverture d’un diplôme interuniversitaire réservé aux médecins et étudiants en médecine de 3e cycle. De ce fait les travaux scientifiques sont rares.
Concernant la LCC, il n’existe pas d’ECR mais une étude épidémiologique à type d’enquête descriptive simple (n=103). Les auteurs concluent qu’environ 64% des patients sont soulagés en dix jours avec amélioration des douleurs et de l’état fonctionnel [[25]].

Figure 2. Deux pistolets injecteurs.
Si l’acte de mésothérapie est réalisé selon les règles de l’Art énoncées par la Société Française de Mésothérapie [[26]], les effets indésirables sont peu nombreux : réactions neuro-végétatives : 1,2% ; réactions locales : douleurs (9,2%), hématome (5,3%) ; réactions allergiques à type d’œdème de Quincke ou de syndrome de Widal ou d’urticaire (rare), toxidermie lichénoïde sur le site d’injection (rare) ; infections bactériennes à germes banals ou à mycobactéries (incidence non précisée) [[27]].
En conclusion, du fait du faible niveau de preuve scientifique, un grade C est recommandé dans le traitement des LCC par mésothérapie.
Phytothérapie
Une revue systématique Cochrane [[28]] a été effectuée en 2006 avec pour critères de jugement la douleur et la fonction dans les LCC. Deux ECR de haute qualité méthodologique (n=325) ont objectivé des preuves solides dans l’amélioration des douleurs et de l’état fonctionnel des épisodes aigus des LCC par la prise quotidienne de 50 mg ou 100 mg d’Harpagophytum procumbens (figure 3) versus placebo. Il existe une relative équivalence avec 12,5mg par jour de rofecoxib. Notons que les recommandations concernant les lombalgies aiguës préconisent un grade B dans l’utilisation des AINS [[29]].

Figure 3. Harpagophytum procumbens, communément appelé « griffe du diable » ou « racine de Windhoek. © Secrétariat CITES
L’efficacité de l’Harpagophytum s’observe essentiellement sur les épisodes aigus des LCC et un grade A de recommandations selon l’HAS peut être attribué dans cette indication précise.
Dans les lombalgies chroniques communes, cinq autres ECR de qualité méthodologique faible (3 ECR) à modérée (n=684) ont étudié Salix alba (120 ou 240 mg) et Capsicum frutescent versus placebo. Il a été objectivé une amélioration des douleurs et de l’état fonctionnel. Mais les auteurs de la revue systématique, du fait de la qualité généralement insuffisante des ECR, préconisaient aux prochains ECR de se référer aux recommandations CONSORT [[30]].
L’évaluation des effets indésirables concernant les préparations d’Harpagophytum a été réalisée dans une revue systématique portant sur vingt-huit ECR [[31]]. On ne retrouve pas plus d’effets secondaires dans les groupes traités que dans ceux témoins. Il s’agit d’événements mineurs, touchant environ 3% des patients, principalement des troubles gastro-intestinaux.
En conclusion, un grade B de présomption scientifique peut être retenu en ce qui concerne l’utilisation de la phytothérapie dans les LCC.
Conclusion
Les effets indésirables et secondaires sont faibles en ce qui concerne toutes les médecines à expertise particulière (MEP). A comparer avec ceux de la médecine conventionnelle qui sont souvent beaucoup plus fréquents et graves. Dans les lombalgies chroniques communes, les MEP font jeu égal en ce qui concerne l’efficacité.
On pourra aussi observer une nette diminution de la consommation des médicaments, même si on les utilise dans le cadre de la médecine intégrative, d’où des économies non négligeables pour le budget de santé publique.
L’importance de la formation des médecins de MEP doit être mise en exergue de façon à éviter l’exercice illégal de la médecine qui peut conduire aux risques d’incidents et d’accidents iatrogènes. Médecine à expertise particulière ne veut pas dire médecine sans danger.
D’où l’intérêt à ce que les MEP intègrent le panel de soins de santé. Ainsi, l’acupuncture s’implique déjà dans les soins de support en oncologie [[32]].
Note : Cette étude a fait l’objet d’une communication le samedi 22 novembre 2014 à l’Assemblée Nationale à Paris au cours du Colloque National Union MEP (médecine à expertise particulière). Tous les travaux du Colloque sont disponibles sur le site Internet : http://www.unionmep.fr.
Références
[1]. HAS. Niveau de preuve et gradation des recommandations de bonne pratique – État des lieux. 2013. [cité le 04/12/2014]. Available from URL : http://www.has-sante.fr/portail/upload/docs/application/pdf/2013-06/etat_des_lieux_niveau_preuve_gradation.pdf.
[2]. HAS. Recommandations de bonne pratique. Diagnostic, prise en charge et suivi des malades atteints de lombalgie chronique. 2000. [cité le 06/12/2014]. Available from URL : http://www.has-sante.fr/portail/upload/docs/application/pdf/lombaldec2000.pdf.
[3]. Chou R, Huffman LH; American Pain Society; American College of Physicians. Medications for acute and chronic low back pain: a review of the evidence for an American Pain Society/American College of Physicians clinical practice guideline. Ann Intern Med. 2007 Oct 2;147(7):505-14.
[4]. Suen LK, Wong EM. Longitudinal changes in the disability level of the elders with low back pain after auriculotherapy. Complement Ther Med. 2008 Feb;16(1):28-35.
[5]. Suen LK, Wong TK, Chung JW, Yip VY. Auriculotherapy on low back pain in the elderly. Complement Ther Clin Pract. 2007 Feb;13(1):63-69.
[6]. Stéphan JM. Champs magnétiques statiques et acupuncture : intérêt dans l’antalgie ? Acupuncture & Moxibustion. 2011;10(1):26-31.
[7]. Hunter RF, McDonough SM, Bradbury I, Liddle SD, Walsh DM, Dhamija S, Glasgow P, Gormley G, McCann SM, Park J, Hurley DA, Delitto A, Baxter GD. Exercise and Auricular Acupuncture for Chronic Low-back Pain: A Feasibility Randomized-controlled Trial. Clin J Pain. 2012 Mar-Apr;28(3):259-67.
[8]. Wang SM, Dezinno P, Lin EC, Lin H, Yue JJ, Berman MR, Braveman F, Kain ZN. Auricular acupuncture as a treatment for pregnant women who have low back and posterior pelvic pain: a pilot study. Am J Obstet Gynecol. 2009;201(3):271.e1-9.
[9]. Guegen J, Barry C, Seegers V, Falissard B. Évaluation de l’efficacité de la pratique de l’auriculothérapie. Rapport Inserm 2013. [cité le 04/12/2014]. Available from: URL: http://www.inserm.fr/thematiques/sante-publique/rapports-publies.
[10]. Haake M, Müller HH, Schade-Brittinger C, Basler HD, Schäfer H, Maier C, Endres HG, Trampisch HJ, Molsberger A. German Acupuncture Trials (GERAC) for chronic low back pain: randomized, multicenter, blinded, parallel-group trial with 3 groups. Arch Intern Med. 2007 Sep 24;167(17):1892-8.
[11]. Nguyen Thi Duc Thao. Intérêt de l’acupuncture dans l’arsenal thérapeutique des lombalgies communes chroniques en médecine générale : Efficacité sur la douleur et la restauration de la fonction. Analyse critique des ECR, revues méthodiques et méta-analyses de 2008 à 2013. Thèse de Doctorat de Médecine. Lille: Université du Droit et de la Santé. Faculté de médecine Henri Warembourg; 5 juillet 2013.
[12]. Cherkin DC, Sherman KJ, Avins AL, Erro JH, Ichikawa L, Barlow WE, et al. A randomized trial comparing acupuncture, simulated acupuncture, and usual care for chronic low back pain. Arch. Intern. Med. 11 mai 2009;169(9):858‑866.
[13]. Yuan J, Purepong N, Kerr DP, Park J, Bradbury I, McDonough S. Effectiveness of acupuncture for low back pain: a systematic review. Spine (Phila Pa 1976). 2008 Nov 1;33(23):E887-900.
[14]. Airaksinen O, Brox JI, Cedraschi C, Hildebrandt J, Klaber-Moffett J, Kovacs F, Mannion AF, Reis S, Staal JB, Ursin H, Zanoli G; COST B13 Working Group on Guidelines for Chronic Low Back Pain. Chapter 4. European guidelines for the management of chronic nonspecific low back pain. Eur Spine J. 2006 Mar;15 Suppl 2:S192-300.
[15]. Lam M, Galvin R, Curry P. Effectiveness of acupuncture for nonspecific chronic low back pain: a systematic review and meta-analysis. Spine (Phila Pa 1976). 2013 Nov 15;38(24):2124-38.
[16]. Brignol TN, Stéphan JM. Y-a-t-il des effets secondaires à l’acupuncture ? Acupuncture & Moxibustion. 2013;12(1):50-55.
[17]. Barry C, Seegers V, Guegen J, Hassler C, Ali A, Falissard B, Hill C, Fauconnier A. Evaluation de l’efficacité et de la sécurité de l’acupuncture. Rapport Inserm 2014. [Cité le 06/12/2014]. Available from: URL: http://www.inserm.fr/thematiques/sante-publique/rapports-publies.
[18]. Stéphan JM et Nguyen J. 13 recommandations des bonnes pratiques médicales. Acupuncture & Moxibustion. 2008;7(1):49-51.
[19]. Rubinstein SM, van Middelkoop M, Assendelft WJ, de Boer MR, van Tulder MW. Spinal manipulative therapy for chronic low-back pain: an update of a Cochrane review. Spine (Phila Pa 1976). 2011 Jun;36(13).
[20]. Barry C, Fallisard B. Evaluation de l’efficacité de la pratique de l’ostéopathie. Rapport Inserm 2012. [Cité le 06/12/2014]. Available from: URL: http://www.inserm.fr/thematiques/sante-publique/rapports-publies.
[21]. Hayden JA, van Tulder MW, Malmivaara A, Koes BW. Exercise therapy for treatment of non-specific low back pain. Cochrane Database Syst Rev. 2005 Jul 20;(3):CD000335.
[22]. Kool J, de Bie R, Oesch P, Knüsel O, van den Brandt P, Bachmann S. Exercise reduces sick leave in patients with non-acute non-specific low back pain: a meta-analysis. J Rehabil Med. 2004 Mar;36(2):49-62
[23]. Beer AM, Fey S, Zimmer M, Teske W, Schremmer D, Wiebelitz KR. [Effectiveness and safety of a homeopathic drug combination in the treatment of chronic low back pain. A double-blind, randomized, placebo-controlled clinical trial]. MMW Fortschr Med. 2012 Jun 28;154 Suppl 2:48-57.
[24]. Gmünder R, Kissling R. [The Efficacy of homeopathy in the treatment of chronic low back pain compared to standardized physiotherapy]. Z Orthop Ihre Grenzgeb. 2002 Sep-Oct;140(5):503-8.
[25]. Perrin JJ. Enquête descriptive concernant les lombalgies communes traitées par mésothérapie. Société Française de Mésothérapie. Paris 2000.
[26]. Société Française de Mésothérapie. Injections réalisée avec un pistolet injecteur. Prévention des infections. [Cité le 08/12/2014]. Available from: URL: http://www.sante.gouv.fr/IMG/pdf/Fiche_Pistolets.pdf
[27]. Barry C, Fallisard B. Evaluation de l’efficacité de la pratique de la mésothérapie à visée thérapeutique. Rapport Inserm 2010. [Cité le 07/12/2014]. Available from: URL: http://www.inserm.fr/thematiques/sante-publique/rapports-publies.
[28]. Gagnier JJ, van Tulder M, Berman B, Bombardier C. Herbal medicine for low back pain. Cochrane Database Syst Rev. 2006 Apr 19;(2):CD004504.
[29]. HAS. Recommandations de bonne pratique. Prise en charge diagnostique et thérapeutique des lombalgies et lombosciatiques communes de moins de trois mois d’évolution. 2000. [cité le 08/12/2014]. Available from URL : http://www.has-sante.fr/portail/jcms/c_267123/en/lombalgies-communes-de-moins-de-trois-mois-rpc-2000-rapport-completpdf.
[30]. Gagnier JJ, Boon H, Rochon P, Moher D, Barnes J, Bombardier C; CONSORT Group. Reporting randomized, controlled trials of herbal interventions: an elaborated CONSORT statement. Ann Intern Med. 2006 Mar 7;144(5):364-7.
[31]. Vlachojannis J, Roufogalis BD, Chrubasik S. Systematic review on the safety of Harpagophytum preparations for osteoarthritic and low back pain. Phytother Res. 2008 Feb;22(2):149-52.
[32]. Stéphan JM. Ces congrès non dédiés à l’acupuncture. Acupuncture & Moxibustion. 2014;13(3):226-227.