Il s’est construit en France le mythe d’une médecine chinoise qui serait une sorte d’antithèse de la médecine occidentale. Ce mythe s’est largement implanté ensuite dans le monde occidental. La conséquence principale est une disjonction avec la science et la fabrication d’un discours fondé sur le présupposé d’une altérité fondamentale, la médecine chinoise étant irrémédiablement ancrée dans l’écriture, la langue et la pensée chinoise. Cette culturisation et déscientifisation ouvre largement la voie à une emprise ésotérique[1]. Un glissement de sens est opéré entre la « médecine traditionnelle chinoise » (MTC) et les « médecines traditionnelles », puis vers les « sciences traditionnelles ». Le glissement se fait sur le terme « tradition » qui dans les trois expressions a des sens différents. Dans MTC, « tradition » est utilisé dans un sens neutre de simple continuité historique[2], dans « médecines traditionnelles » il implique une césure avec la modernité occidentale[3] et dans « sciences traditionnelles » il fait directement référence aux sciences ésotériques et occultes comme l'astrologie, l'alchimie ou encore la magie[4]. Ces « sciences traditionnelles », image inversée de la science moderne n’ont en tant que telles aucune réalité historique ou philologique en Chine comme en Occident[5]. La médecine chinoise est ainsi amalgamée dans une construction ésotérique occidentale.
La tradition scientifique chinoise
Il est très largement établi que la Chine ancienne a produit un important corpus scientifique dans tous les domaines (mathématique, astronomie, physique, chimie, botanique, médecine…) qui avait globalement atteint un niveau plus élevé que l'Occident[6]. Ce n'est qu'à partir des 17e – 18e siècles, moment où se produit en Europe la révolution scientifique, que dans les différentes disciplines l'Occident rattrape et dépasse la Chine[7]. Une « société traditionnelle » comme celle de la Chine ancienne a donc produit sur la nature, tout comme l'Occident, un important corpus savant de données empiriques[8] très éloigné de ce qui est décrit comme étant les « sciences traditionnelles » ésotériques. Le savant chinois, comme le savant occidental, observe, questionne, décrit, classe, analyse, dénombre, calcule, pèse, mesure, énonce, rectifie, critique, théorise, expérimente, débat, découvre, invente … Une même rationalité est à l'œuvre[9].
On peut alors se poser la question de savoir pourquoi, dans l'ensemble des sciences chinoises, la médecine est la seule pour laquelle est affirmée une différence de nature, une altérité ou une incommensurabilité[10] par rapport à son équivalent occidental ? Il n’y a pas un astronome, un physicien ou un botaniste qui se réclamerait d’une astronomie, d’une physique ou d’une botanique chinoise traditionnelle inscrite dans la culture, la langue et la pensée chinoise et d’une altérité irréductible par rapport à leurs équivalents modernes, il n’y a plus que des médecins.
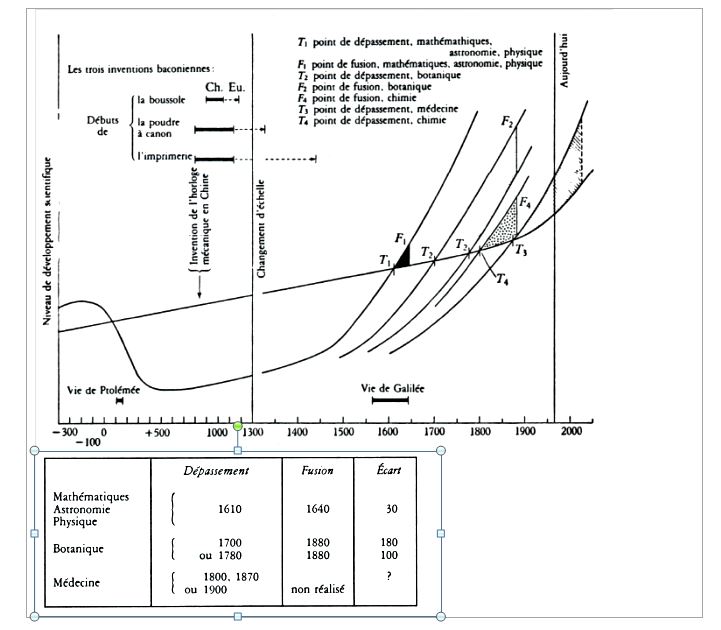
Les énoncés astronomiques, physiques ou botaniques traditionnels chinois ont simplement été incorporés dans la science universelle ou ont été éliminés au profit d'autres plus pertinents. C’est ce que Joseph Needham exprime par sa célèbre métaphore de la rivière de la science chinoise se jetant dans l’océan de la science moderne[11]. Historiquement, Needham décrit ainsi pour chaque discipline un point de dépassement, moment où l’Europe dépasse la Chine et un point de fusion moment où les versions chinoises et européenne d’une discipline ne font plus qu’une[12] (Figure 1). Si le point de fusion a été très rapidement atteint, en quelques décennies, pour les sciences fondamentales[13], il est plus tardif pour la botanique et, à l’évidence, n’a pas encore été atteint en médecine. C’est ce qui donne cette illusion d’altérité et d’incommensurabilité dans laquelle va se nicher l’ésotérisme.
Notons que la fusion des mathématiques, physique et astronomie se fait indépendamment de la pression impérialiste occidentale qui, bien sûr, n’existait pas à ce moment et qu’elle est menée par les savants chinois eux-mêmes. Karine Chemla observe ainsi que pour les mathématiques « il y a bien synthèse en Chine dès ce début de XVIème siècle, mais c'est le fait des Chinois »[14]. Loin de se sentir non concernée par les sciences occidentales ou de se réfugier derrière une altérité fondamentale, une communauté savante chinoise procède à une analyse critique et rationnelle pour progressivement aboutir à une fusion. Le même processus est enclenché par les médecins chinois dès la rencontre sur le terrain avec la médecine occidentale au XIXe siècle, constituant l’École de convergence sino-occidentale (Zhongxi huitong pai). À l’opposé d’être une soumission à l’Occident ou une réponse à une injonction politique du régime maoïste, la « scientifisation » de la médecine chinoise est un processus rationnel interne mené par une communauté savante tournée vers la réalisation de ses objectifs professionnels[15].
La particularité de la médecine
Comme l'observe Needham, qui était biologiste, si la fusion n'a pas encore eu lieu en médecine c'est du fait de l'extrême complexité des phénomènes du vivant[16]. La fusion entre sciences chinoises et sciences occidentales s’effectue lorsqu’un consensus peut être établi au sein de la communauté savante. Cela a à voir avec la notion de preuve, et si la preuve est relativement facile à concevoir et à élaborer en astronomie ou en physique dans la précision de la prévision d’un phénomène, c’est autrement plus complexe en médecine. La médecine expérimentale ne s’établit que dans la deuxième moitié du XIXe siècle (Claude Bernard 1865). Les outils des neurosciences, essentiels dans la compréhension de l'acupuncture, tout comme les modalités de preuve en thérapeutique avec l’Evidence-Based Medicine n'apparaissent que dans le dernier quart du XXe siècle. Ces décennies marquent le passage d’une science jusque-là essentiellement spéculative quant à une analyse des phénomènes induits par l'acupuncture à une science véritablement expérimentale. Notons que c'est aussi le moment où s’affirme très ouvertement en France une acupuncture ésotérique antimoderne[17].
La résurgence d’un ancien débat interne à la médecine occidentale
En 1865, dans son « Introduction à l'étude de la médecine expérimentale », Claude Bernard s'interroge sur le fait que la méthode expérimentale soit développée dans toutes les sciences de la nature et non à ce moment-là en médecine et en biologie. Claude Bernard évoque pour ce retard, tout comme Needham pour la médecine chinoise, l'extrême complexité des phénomènes du vivant et le fait que d'un point de vue expérimental, la médecine est fortement dépendante des progrès des disciplines fondamentales. Mais Claude Bernard avance aussi le fait que la médecine concerne l’homme et ses croyances avec des implications idéologique et religieuses qui interfèrent fortement et parasitent le savoir scientifique. La biologie, la science de la vie, se trouve sur un terrain déjà occupé par la pensée religieuse et métaphysique qui oppose une forte résistance à la mise en question de ses dogmes. La médecine chinoise est en fait confrontée au même débat que la médecine européenne au XIXe siècle, celui de l’introduction de la méthode expérimentale telle qu’elle a été formulée dans les autres sciences. Ce sont les mêmes forces qui, à l'époque, s'y opposaient au nom d’un point de vue métaphysique sur la vie et l'homme qui, en Occident, se réinvestissent dans la médecine chinoise sous le couvert d'une altérité irréductible de la tradition.

Dr Johan Nguyen
192 chemin des cèdres
83130 La Garde
* Cette adresse e-mail est protégée contre les robots spammeurs. Vous devez activer le JavaScript pour la visualiser.
 |
|
Figure 1. « Schéma montrant les rôles respectifs de l'Europe et de la Chine dans le développement de la science œcuménique » (Needham J. Dialogue des civilisations Chine-Occident. Pour une histoire œcuménique des sciences. Paris: Éditions la Découverte. 1991. Page 293). Les point de dépassement (T) sont les moments où pour chaque discipline l’Europe dépasse la Chine et les points de fusion (F) les moments où les contenus des disciplines dans leur version chinoise et européenne d’une discipline ne font plus qu’un. À partir de 1610 l’astronomie occidentale dépasse l’astronomie chinoise, la fusion se réalise en 1640, soit un écart de 30 ans entre dépassement et fusion. On peut discuter les dates ou les notions elles-mêmes, mais il reste l’évidence centrale d’une convergence et d’une fusion des sciences occidentales et chinoises.
|
[1]. Nguyen J. Rompre avec le discours ésotérique dans notre champ professionnel : un impératif éthique. Acupuncture & Moxibustion. 2017;16(1-2):67-78.
[2]. Le terme couramment admis de « médecine traditionnelle chinoise » apparait pour la première fois en anglais dans un article du Chinese Medical Journal de 1955 pour désigner le corpus de savoirs et de pratiques de la médecine chinoise alors en cours d'institutionnalisation (Fu Lien-Chang. Why our western-trained doctors should learn traditional Chinese medicine. 1955;73(5):363-7). L'historien chinois Ma Kan-Wen est considéré comme le créateur de l’expression (Jewell JA, Hillier S. Kan-Wen Ma. BMJ. 2017. 356:j810). Le sens donné à « traditionnelle » est très éloigné d’un sens ésotérique.
[3]. Les « médecines traditionnelles » font référence à un point de vue anthropologique, ethnologique et sociologique et non à un questionnement médical et scientifique.
[4]. Faivre A. L'ésotérisme. Paris: PUF. 2007. Pages 98-101.
[5]. La discussion est classique par exemple dans l’évolution de l’alchimie vers la chimie. La chimie n’est pas l’antithèse, l’image en miroir de l’alchimie, elle en est le produit (Joly B. La frontière des sciences. Les Nouvelles d'Archimède. 2008;47:6-7).
[6]. L’œuvre de Joseph Needham, Science and Civilisation in China (1952-2003) est bien sûr centrale dans la mise en évidence de ce corpus scientifique.
[7]. Ce qui conduit à la « Grande question » de Joseph Needham : alors que les sciences chinoises étaient plus développées que leurs équivalents européens à l’époque médiévale, pourquoi la science moderne a-t-elle émergé en Occident et non en Chine ?
[8]. Dans le sens de « fondées sur l’expérience ».
[9]. « Le point de vue adopté ici suppose, cela va de soi, l’égalité de tous les hommes pour l’investigation des phénomènes naturels, la maitrise par tous d’un langage universel qui participe de l’œcuménisme de la science moderne et la reconnaissance que les sciences de l’Antiquité et du Moyen Age (malgré des traits culturels évidents) étaient concernées par le même monde physique que le nôtre, et, par conséquent peuvent être incluses dans la même philosophie naturelle œcuméniques. Needham J. Dialogue des civilisations Chine-Occident. Pour une histoire œcuménique des sciences. Paris: Éditions la Découverte. 1991. Page 296.
[10]. L’incommensurabilité est le fait pour deux réalités d'être sans rapport entre elles, d'être de nature différente. En épistémologie, le terme d'incommensurabilité est utilisé pour décrire le statut de deux paradigmes appliqués à une même science et dont la comparaison est impossible en raison de différences fondamentales dans leurs structures et les schèmes de pensée qu'ils introduisent.
[11]. « Par quelle métaphore décrire la manière dont les sciences médiévales de l'Occident et de l'Orient ont été subsumées en science moderne ? L'image qui vient naturellement à l'esprit de ceux qui travaillent dans ce champ est celle des fleuves et de la mer. Selon une vieille expression chinoise, « les fleuves font la cour à la mer », et l'on peut effectivement considérer les courants scientifiques anciens des diverses civilisations comme des fleuves se jetant dans l'océan de la science moderne. Celle-ci s'est constituée grâce aux apports de tous les peuples de l'Ancien Monde, a été sans cesse irriguée par eux, qu'il s'agisse de l'Antiquité grecque ou romaine, du monde arabe, ou des cultures de la Chine et de l'Inde ». Needham J. Ibid. Traduit de Clerks and Craftsmen 1970.
[12]. Ce qu’il appelle la science œcuménique, science universelle.
[13]. « La fusion des mathématiques, de l'astronomie et de la physique d'Occident et d'Orient s'est opérée très vite après la rencontre des deux cultures. Dès 1644, à la fin de la dynastie Ming, on ne distinguait plus de différence sensible entre Chine et Europe dans ces domaines ; la coalescence était parfaite ». Needham J. Ibid. Page 294.
[14]. Chemla K. Que signifie l'expression de "mathématiques européennes" vue de Chine ? in L'Europe mathématique, Goldstein C, Gray J Et Ritter J. Paris: Éditions de la Maison de l'homme. 1996:219-45.
[15]. Anne Fagot-Largeault note que « l’émergence d’une médecine scientifique est un processus inhérent au développement de la médecine elle-même » (Fagot-Largeault A. L’émergence de la médecine scientifique. Paris: Éditions Matériologiques. 2012). Il n’y a pas lieu de considérer que la médecine chinoise serait, on ne sait trop pourquoi, exclue du processus.
[16]. « On pourrait être tenté d’en déduire de tout cela et d’une façon tout à fait empirique une « loi d’oecuménogénèse » [d'universalité] établissant que, plus une science a pour objet la vie, plus la complexité des phénomènes auxquels elle s’intéresse est grande, plus l’intervalle entre le point de dépassement et de fusion est important Needham J. Ibid. page 294.
[17]. Nguyen J. 2017 ibid.


 Evaluation de l’acupuncture
Evaluation de l’acupuncture