
Résumé: La base de la Médecine Traditionnelle Chinoise s’appuie sur le concept du Temps et de ses rythmes. Les Branches Terrestres (« Di Zhi ») et les Troncs Célestes (« Tian Gan »), à l’origine du cycle sexagésimal, permettent d’expliquer les grands mouvements énergétiques, de concevoir un système de prévisions météorologiques, et de prévoir l’émergence d’une éventuelle chronopathologie.
Une étude épidémiologique de type cas-témoins portant sur 7342 actes médicaux a ensuite établi des liaisons entre les saisons et la chronopathologie occidentale. Puis, des correspondances ont été recherchées entre ces données et les connaissances provenant de la Médecine Traditionnelle Chinoise. L’association humidité-précipitations fut examinée dans le but de trouver la genèse des douleurs rhumatologiques concernant le » Bi Fixe’. Pour clore ce travail, la finesse des observations chinoises qui associaient depuis la nuit des temps le Bois au Printemps, et le Foie aux allergies, est confirmée par la découverte, selon la méthode du cosinor, d’un rythme circannuel des syndromes allergiques avec une acrophase printanière. Mots clés : Chrono-acupuncture, branches terrestres, « Di Zhi, troncs célestes ‘Tian Gan’, rythmes biologiques, chronopathologie, épidémiologie, prévisions météorologiques, climatologie, saisons, humidité, rhumatologie, ‘Bi fixe’ , allergie, cosinor.
Abstract: The basis of traditional chinese medicine depends on the concept of time and its rythms. The terrestrial branches (‘Di Zhi’) and the celestial trunks (‘Tian Gan’), at the beginning of the sexagesimal cycle allow the possibility of explaining great energy movements, of conceiving a system of meterorological forecasting and of predicting the emergence of an eventual chronopathology.
An epidemiological study of the type case-witness relative to 7, 342 medical operations has subsequently established the link between the seasons and western chronopathology. Next the author carried out a study to find the links between these data and the knowledge coming from traditional chinese medicine. An examination was made of the association between humidity and rain tall 50 as to discover the source of rheumatic pains connected with ‘stationary bi’. To bring this work to a close, the author established the exactitude of Chinese observations, which since the dawn of time has linked the the ‘awood of the springtime’ to the liver with its allergies, by the discovery, using the cosinor method, of the circannual rhythm of the allergy syndromes with a springtime acrophase. Keywords : chrono-acupuncture, terrestrial branches, ‘Di Zhi’, celestial trunks, ‘Tian Gan’, biological rythms, chronopathology, epidemiology, meteorological predictions, seasons, humidity, climatology, rhumatology, allergy, cosinor.

ETUDE EPIDEMIOLOGIQUE
A partir de 7342 actes médicaux concernant un fichier de 1337 patients vus de juin 1987 à mai 1992, une enquête épidémiologique a été organisée.
Protocole
– les objectifs
Il s’agit de déterminer globalement dans quelle mesure les pathologies observées varient au cours des saisons, et de faire une corrélation avec les connaissances de la Médecine Traditionnelle Chinoise. Ainsi il s’agit de répondre aux questions suivantes :
La fréquence des pathologies d’ordre allergique est-elle plus élevée au printemps que lors des autres saisons?
Observe-t-on une fréquence accrue des syndromes psychiatriques au printemps mais aussi en automne ?
La fréquence des troubles digestifs est-elle plus forte à la cinquième saison ainsi que les douleurs rhumatologiques ?
L’automne voit-il une recrudescence des problèmes infectieux pulmonaires, O.R.L., et l’hiver celle des algies rhumatologiques et également des syndromes infectieux viraux ?
Il s’avère aussi qu’a été éliminée d’emblée toute tentative de trouver une fréquence accrue des pathologies en fonction des Qi, les symptômes n’entrant pas dans le cadre d’une nosologie suffisamment précise. La recherche des incidences des maladies en fonction des saisons est donc beaucoup plus intéressante.
– le type d’enquête choisi
Une enquête de type cas-témoins a été réalisée. Elle est dite rétrospective, car la maladie est déjà survenue quand le travail fut débuté. Il a été possible d’estimer l’augmentation de la probabilité d’avoir la maladie quand on est exposé au facteur de risque (en l’occurence, les saisons), en comparant la fréquence de l’exposition chez les cas et chez les témoins. On a donc calculé pour chaque catégorie de maladies une valeur, le risque relatif estimé (RRE), encore dénommée odds-ratio (OR) par les anglo-saxons (44).
| Hiver | Printemps | |
| sujets malades | A1 | A2 |
| sujets indemnes | A3 | A4 |
RRE = A1 A4 / A2 A3
Un risque relatif estimé égal à 2 signifiera dans l’exemple qu’en hiver, il y a une probabilité d’avoir la maladie qui est 2 fois plus élevée qu’au printemps. Le risque relatif estimé devra bien sûr être accompagné de son intervalle de confiance à 95% ; on fera également le test statistique du Chi², pour décider si la valeur du RRE est significativement différente de 1 (si RRE est égal à 1, il n’y a pas de différence entre les groupes comparés).
– les critères de sélection des sujets étudiés
Ont été considérés comme atteints tous les sujets ayant les symptômes ou la maladie durant la période choisie dans un échantillon de population générale se présentant dans un cabinet de médecine. Les témoins sont, pour la même période, les sujets indemnes dans un échantillon considéré comme représentatif de la population générale d’une petite ville de 3500 habitants, se présentant pour des symptômes différents dans le même cabinet de médecine générale. Le sexe et l’âge n’ont pas été retenus comme source de biais.
– les renseignements à recueillir pour chaque sujet observé
Les renseignements ont été classés en 7 catégories :
* pneumologie : bronchites, bronchopneumopathies, toux expectorantes
* infectiologie : grippes, varicelles, oreillons, herpès, candidoses, mononucléoses infectieuses, hépatites virales, zonas
* O.R.L : rhumes, pharyngites, laryngites, rhino-pharyngites, sinusites, otites, angines, trachéites
* allergologie : rhino-conjonctivites allergiques, asthme, prurit, urticaire, eczéma, bronchiolites
* rhumatologie : lombalgies, lombo-sciatiques, cruralgies, sciatiques, périarthrites scapulo-humérales, névralgies cervico-brachiales, lumbagos, tendinites, cervicalgies, arthralgies, myalgies
* psychiatrie : dépressions, syndromes anxio-dépressifs, angoisse, anxiété, insomnie, asthénie fonctionnelle
* gastro-entérologie : gastro-entérite, colopathie, gastrite, abdomen aigu, diarrhées, reflux gastro-oesophagien, gastralgies, ulcères, appendicites
Ont été considérés comme malades témoins les cas d’actes de cardiologie, phlébologie, neurologie, dermatologie, endocrinologie, gynécologie, uro-néphrologie, traumatologie et autres actes n’entrant pas dans le cadre direct de la pathologie étudiée.
Résultats et discussion
Les saisons ont été découpées de la façon suivante : – printemps : du 1 mars au 31 mai
– été : du 1er juin au 31 août
– automne : du 1 septembre au 30 novembre
– hiver : du 1er décembre à fin février.
La cinquième saison a été assimilée à un sous-ensemble de l’été, période allant du 1er au 31 août.
Pour chaque pathologie, il sera fait une comparaison des saisons deux à deux : été – automne, été – hiver, été – printemps, automne – hiver, automne – printemps, hiver – printemps ou vice-versa selon les cas. Le risque relatif estimé (R.R.E.) est noté dans un tableau, accompagné de son intervalle de confiance, du test Chi² et du degré de signification p. Le risque relatif estimé est significatif si p est inférieur à 0,05. Sur les tableaux suivants, les R.R.E statistiquement significatifs sont écrits en caractères gras italiques.
* allergie
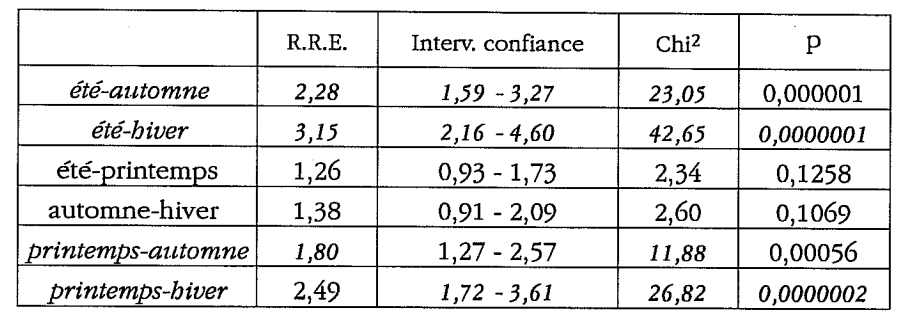
On constate donc que le risque relatif estimé de contracter une pathologie allergologique est de 3,15 fois plus élevé en été qu’en hiver (p<0,0000001), et de 2,49 fois plus élevé au printemps qu’en hiver (p<0,0000002). Cela confirme en partie les données de la Médecine Traditionnelle Chinoise: allergie et foie, allergie et printemps. Notons que dans la chronopathologie occidentale (voir chapitre ci-dessus), il y a aussi confirmation de ces données.
* syndromes psychiatriques
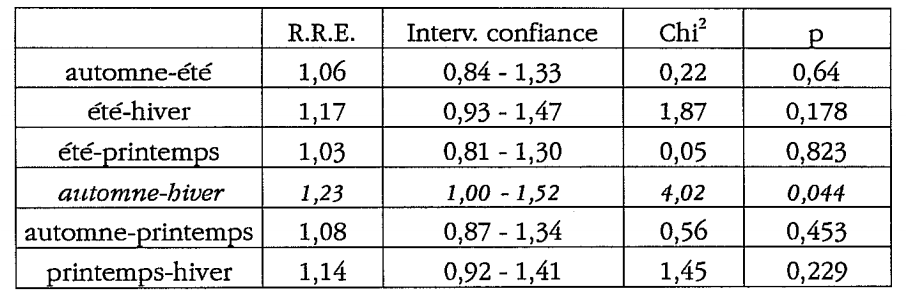
En ce qui concerne les syndromes psychiatriques, il y a une recrudescence en automne par rapport à l’hiver, risque relatif estimé à 1,23, statistiquement significatif (p=0,044). Là aussi, il y a confirmation de certaines données chinoises : automne = poumons = mélancolie, états dépressifs.
* troubles digestifs
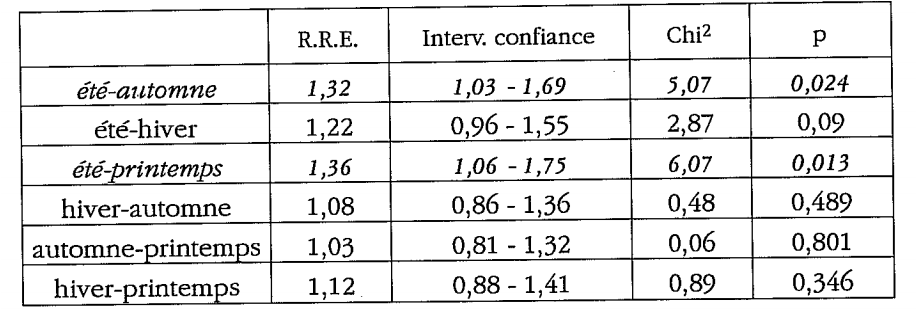
Il y a recrudescence des troubles digestifs en été (R.R.E=1,32 ; p=0,024) par rapport à l’automne, et par rapport au printemps (R.R.E=1,36 ; p=0,013). Cela est à mettre essentiellement sur le compte des diarrhées aigues estivales.
La Médecine Traditionnelle Chinoise avait ici encore observé que l’augmentation des troubles digestifs liés au méridien de Rate – Pancréas se retrouvait à la fin de l’été (5e saison). D’où confirmation encore par les données occidentales.
* problèmes rhumatologiques
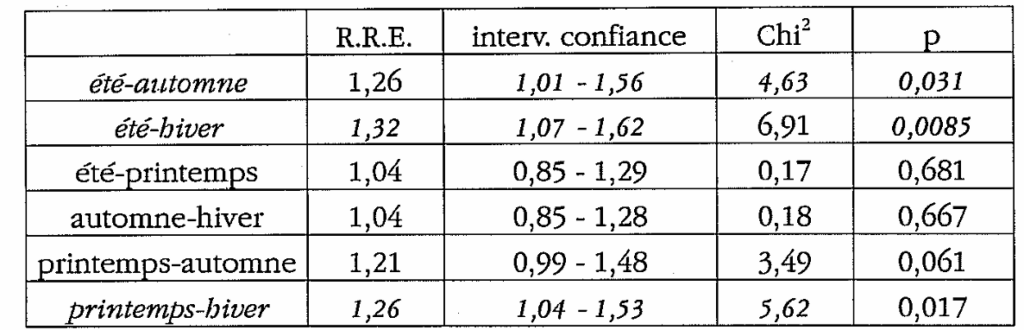
A la fin de l’été en Médecine Chinoise correspond les problèmes rhumatologiques (Bi humidité). Au printemps se verront surtout les problèmes musculo-tendineux (Bi « errant »). En hiver, ce sont principalement les douleurs osseuses rachidiennes (Bi douloureux). Les études occidentales objectivent une acrophase de la fréquence des poussées arthrosiques en été, et en hiver pour les maladies de type inflammatoire. Cette présente étude infirme en partie cela puisque le risque relatif estimé est de 1,32 en été versus hiver (p=0,0085) ; de 1,26 en été versus automne (p=0,031) ; de 1,26 au printemps versus hiver (p=0,017). Par contre, cette enquête ne confirme pas la thèse chinoise de l’ augmentation des algies en hiver. Il serait intéressant de rechercher alors le rôle d’un facteur de confusion telle l’humidité, la pluie ou le froid dans la genèse de ces algies.
* problèmes infectieux pulmonaires
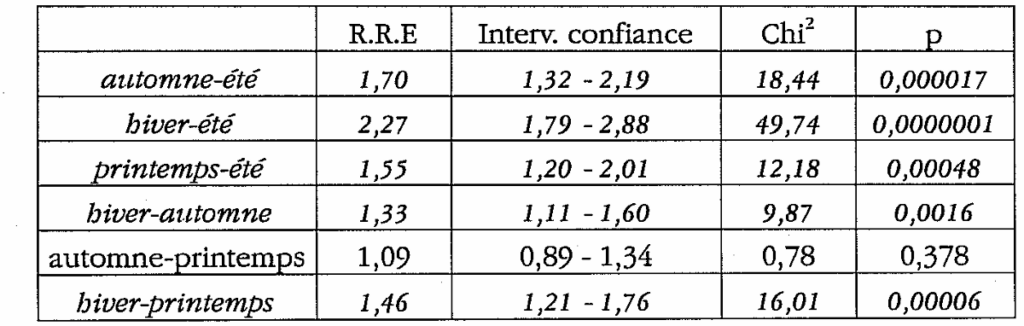
L’hiver offre une recrudescence de la pathologie broncho-pulmonaire que ce soit par rapport au printemps (R.R.E=1,46), à l’automne (R.R.E=1,33), ou surtout par rapport à l’été (R.R.E= 2,27 ; p<0,0000001). En fait, en examinant les statistiques, il s’avère que l’été versus les autres saisons voit un abaissement important de ces pathologies. Les études épidémiologiques occidentales retrouvent la bathyphase estivale et l’acrophase hivernale. La Médecine Chinoise considère que la fréquence des maladies pulmonaires s’accroît en automne avec une éventuelle altération énergétique du couple Poumons – Gros intestin, mais aussi en hiver, surtout si l’infection est sévère ou récidivante.
* problèmes infectieux O.R.L.
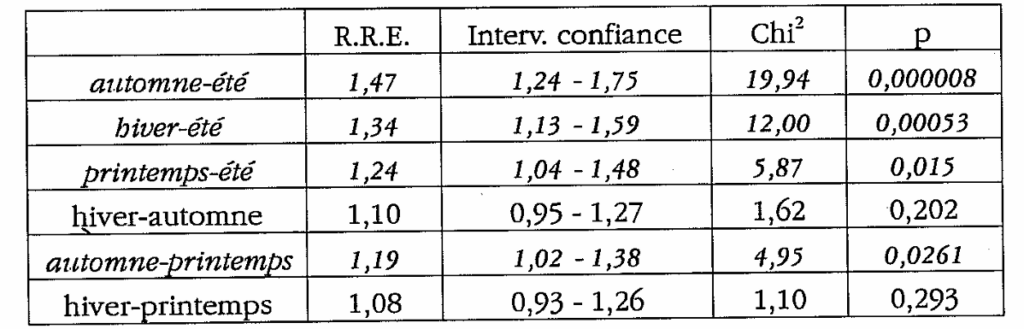
Comme pour les problèmes pulmonaires, il y a peu de pathologie O.R.L en été. La survenue des cas infectieux se voit essentiellement en automne (R.R.E= 1,47 versus été ; R.R.E= 1,19 versus printemps) et en hiver avec un R.R.E à 1,34 (p=0,00053) versus été. Le tout corrobore en partie les données de la Médecine Traditionnelle Chinoise.
* maladies infectieuses

Les maladies infectieuses sont aussi en nette recrudescence hivernale, et recoupent également les pathologies broncho-pulmonaires et O.R.L quant à leur survenue: surtout hiver versus été (R.R.E=1,81), printemps (R.R.E=2,19) et même automne.
Malheureusement, cette étude n’est vraisemblablement pas exempte de biais. La crainte d’y être confronté m’a obligé à utiliser par exemple tous les consultations à visée cardiologique, gynécologique, urologique, endocrinologique… comme des cas dits témoins car il y avait trop de facteurs de confusion entraînant à la fois des biais de sélection et de mesure.
Mais la plus grande difficulté réside dans l’obligation d’un diagnostic exact permettant à la maladie d’entrer dans le cadre d’une nosologie précise. Ainsi donc, l’amalgame des différents syndromes dans chaque catégorie est volontaire et ne doit pas être considéré comme un biais de recrutement. Par exemple, l’allergie peut toucher chez un même patient aussi bien l’appareil respiratoire que dermatologique ou O.R.L, et à des moments différents. Il en résulte bien sûr une certaine imprécision avec un intervalle de confiance un peu large, mais il est préférable d’avoir une diminution de la puissance que d’avoir des valeurs fausses parce que trop élevées ou trop basses. De toute façon, n’ont été considérées comme statistiquement significatives, que les valeurs du risque relatif estimé non biaisé vers l’unité (c’est à dire tendant vers 1), ayant un test du Chi² avec un degré de signification inférieur à 5% (p<0,05).
Quoiqu’il en soit, cette enquête cas-témoins peut constituer une première approche de la chronopathologie traditionnelle chinoise et devrait être suivie d’une enquête prospective. Néanmoins elle objective la qualité exceptionnelle des observations des médecins chinois, qui très longtemps avant les occidentaux, avaient compris le rôle des saisons dans la genèse de certaines pathologies.
Cela m’a poussé à aller encore de l’avant et à rechercher dans une première partie si un facteur climatique telles l’humidité ou les précipitations peut influencer l’apparition des algies rhumatologiques. Dans une seconde partie, il était intéressant d’essayer de déterminer s’il y a reproductibilité des pathologies à chaque saison, bref rythmes biologiques, comme l’entend la Médecine Traditionnelle Chinoise. En effet, cette étude épidémiologique donne une estimation globale de la probabilité d’avoir la maladie en fonction de la saison sur une période de 5 ans, mais ne permet pas d’objectiver si cela se reproduit de la même façon chaque année. En effet, il est tout à fait possible d’avoir une année avec beaucoup de pathologie, suivie d’une année sans. Intérêt donc d’utiliser le modèle mathématique du Cosinor.
Précipitations, humidité et douleurs rhumatologiques
Il a été décrit dans un chapitre précédent que certaines équipes avaient essayé d’associer poussées algiques arthrosiques et changement de température et d’humidité. Ils avaient ainsi démontré une recrudescence estivale. Néanmoins un doute était émis dans le sens où le malade pouvait trouver un bénéfice psychologique en attribuant les douleurs au mauvais temps.
La Médecine Traditionnelle Chinoise expose une pathologie rhumatologique en rapport avec l’humidité. Il s’agit du Bi «fixe» ou Bi des Chairs survenant au 6ème mois (5ème saison), et en rapport avec la Terre et le méridien de Rate-Pancréas. Selon le chapitre 43 du Su Wen, les manifestations en sont : « Impotence des membres, rejet d’humeurs dans les quintes de toux, occlusion de la poitrine ». Il est dit aussi : « Il y a douleur quand le froid prévaut.. »
Dans le chapitre précédent, a été démontrée l’existence d’une probabilité de 1,32 fois plus élevée d’avoir des algies rhumatologiques en période estivale qu’en période hivernale (p=0,0005). L’étude des facteurs précipitations et humidité peut éclairer ce résultat.
Il faut tout d’abord savoir que l’air renferme toujours entre 1 et 4% de vapeur d’eau en moyenne. Cette quantité varie en fonction de la température. Plus l’air est chaud, plus sa capacité d’absorption est importante. A une température donnée, il se saturera d’une quantité maximale de vapeur d’eau. Ainsi à -20°C, cette valeur de saturation n’est que d’1 gramme de vapeur d’eau par mètre cube d’air. A 0°, cette valeur passe à 4,9 g/m3 ; à 10° : 9,8 g/m3 et à 30°C : 30,4 g/m3.
Cela entraîne des impressions directement perceptibles par l’être humain. Un air tropical, très humide et chaud empêche par exemple la sueur de s’évaporer et de rafraîchir le corps. De même, plus il fait froid et que l’air est humide, plus il semble glacial.
Ont donc été calculées les moyennes des précipitations en fonction des saisons. Il s’avère que l’été est la saison la plus pluvieuse. Malheureusement, il n’a pas été trouvé de différence significative entre les précipitations de l’année. Le tableau suivant récapitule les résultats.
| saisons | Moyenne | Ecart type | variance |
| été | 62,41 mm | 36,86 | 1359,33 |
| automne | 57,76 mm | 24,02 | 577,04 |
| hiver | 41,99 mm | 22,35 | 499,93 |
| printemps | 45,36 mm | 27,95 | 781,63 |
Même si la moyenne des précipitations est plus élevée en été (62,41mm) que pour les autres saisons, l’analyse des variances par le test F de snedecor montre un F égal à 1,77 à 3 et 56 degrés de liberté. De ce fait, les moyennes ne diffèrent pas significativement (p>0,05). De la même façon, en groupant les valeurs et en étudiant les variances été versus autres saisons, la valeur de F (1/58) est égal à 2,78 , valeur non significative (p = 0,10).
En conclusion, les moyennes des précipitations sont à peu près semblables quelque soit la saison. Ce qui pourrait faire la différence, c’est la valeur de saturation de la vapeur d’eau dans l’air qui est beaucoup plus élevée en été que durant les autres saisons, du fait de la chaleur. La pluie ne semble donc pas intervenir directement dans la genèse des douleurs. Par contre, l’humidité que l’on retrouve à la fin de l’été, en rapport avec la chaleur et une moyenne des précipitations un peu plus élevée expliquerait les algies retrouvées dans le Bi «fixe».
La recherche d’un rythme biologique rhumatologique s’est faite en vain. En effet, les algies de type Bi «fixe» doivent se présenter toujours au même moment de l’année : la fin de l’été. Cela s’explique par la prévision météorologique chinoise à base des «Gan» et des «Shi» qui voit certes des étés différents en fonction des années, mais souvent avec un point commun : l’humidité. Exemple pour le quatrième Qi : humidité et froid en 1987, humidité, pluies et vent en 1988, été chaud et humide en 1989 ; humidité, pluies et fraîcheur en 1990 ; humidité et chaleur peu importante pour l’année 1991. Comme on peut le constater, l’humidité est vraiment le dénominateur commun. Mais malheureusement, il n’y a pas toujours concordance avec les observations mesurées. De ce fait, certains mois d’été furent secs alors que la pluie était prévue (cf chapitre précédent). Aucune détection de rythme biologique rhumatologique ne fut découvert , ainsi que cela va être maintenant démontré.
Recherche des rythmes biologiques
L’étude épidémiologique préalablement effectuée a analysé la relation causale entre la maladie et l’exposition au facteur de risque. On a déterminé une approximation du risque relatif estimé en fonction du niveau d’exposition chez les cas et les témoins.
Mais, cette valeur du R.R.E, calculée avec un seuil de signification à 5% par le test du Chi², ne montre que l’existence d’une association plus ou moins forte entre des variables de nature qualitative (exemple : le nombre de gastro-entérites en hiver ou en été).
Pour la suite de l’étude, il a donc été nécessaire de transformer cette variable qualitative (nombre de cas) en quantitative (pourcentage de cas), afin d’obtenir un mode de description apportant le plus d’informations possibles, et de discuter d’autre part l’importance du R.R.E (100). On peut ainsi voir que le risque relatif estimé est malgré tout biaisé vers l’unité et que l’analyse des variances va nettement améliorer les résultats de l’enquête épidémiologique.
Le rythme circannuel a été recherché pour les 7 catégories de pathologies. La méthode du cosinor a été employée, en utilisant les 7342 actes médicaux concernant le fichier de 1337 patients vus de juin 1987 à mai 1992.
Les dates, mois et années, de chaque maladie ont été soigneusement enregistrées ainsi que le nombre de patients atteints. Les caractères étudiés, c’est à dire les maladies entrant dans les 7 classifications, sont distribuées selon une loi normale de type gauss pour chaque saison, surtout qu’il s’agit de grands échantillons.
Il a fallu ensuite comparé les moyennes dans leur ensemble par une analyse des variances (le test global de F : rapport de la variance inter-colonnes sur la variance intra-colonne résiduelle), afin de répondre à la première question : les saisons sont-elles équivalentes pour la chronopathologie étudiée ?
Dans l’affirmative, il ne peut y avoir bien sûr de rythme biologique, même si l’enquête épidémiologique montre une probabilité plus forte d’avoir une chronopathologie à une saison donnée.
Dans la négative, on procède alors à des comparaisons deux à deux, ce qui permet de discuter du degré de l’association décrite dans le chapitre épidémiologique. Il est donc possible d’objectiver un rythme biologique par la méthode du Cosinor.
On recherche la fonction sinusoïdale correspondant à la formule Y(t) = M + A Cos(wt + φ).( t est le temps; w est la fréquence angulaire = 2π/τ ).
Y(t) est la valeur au temps t de la fonction définie par les paramètres du mésor M, de l’amplitude A, de la période et de l’acrophase φ. La période τ sera ici de 365 jours, soit 360° (rythme circannuel). L’acrophase sera exprimée en degrés. Ainsi janvier correspond à -360°, février : -30°, mars : -60°, avril : -90°, mai: -120°, juin :-150°…, décembre : -330°.
Pour les cinq séries de valeurs : j=1, 2, …5 observées pendant les 5 années de l’étude, il faut considérer la somme des valeurs des fonctions Y (t) au temps t(j) égale à une fonction Y(j) = M + A Cos (wtj + φ). Dans le but de l’analyse statistique, on utilise une forme équivalente :
Y(j) = M + A cos φ * cos w tj – A sin φ * sin φ wtj
Et on substitue :
ß = A cos φ ; δ = -A sin φ
xj = cos wtj ; zj = sin wtj
D’ où, on arrive à l’équation :
Y(j) = M + ßxj + δzj
Puis il est obligatoire de confirmer si un rythme est réellement détectable en validant l’hypothèse d’une amplitude A non nulle par une analyse de variance (test F) sur les valeurs de ß et δ . Si l’amplitude est égale à zéro, c’est à dire si ß=δ=0, il n’existe évidemment pas de rythme.
Dans le cas contraire, et toujours à partir de la méthode des moindres carrés, on peut obtenir les valeurs estimées de l’acrophase φ, l’amplitude A, le mésor M, avec leurs limites de confiance à 95%. Pour plus de détails sur les procédures mathématiques du Cosinor, se reporter à l’article référencé de Nelson (82).
1) maladies infectieuses
L’analyse des variances entre les quatre saisons montre : F = 3,4438 ; p=0,022 . Les saisons diffèrent de manière statistiquement significative.
Le tableau suivant donne les valeurs de l’analyse des variances des saisons comparées deux par deux ainsi que celles de l’analyse des moyennes par le test t de Student avec 56 degrés de liberté. Il conclut sur une différence significative si le risque est inférieur à 5% entre les 2 saisons, la valeur de p donne le degré de signification aussi bien pour la valeur de F que celle du test t.
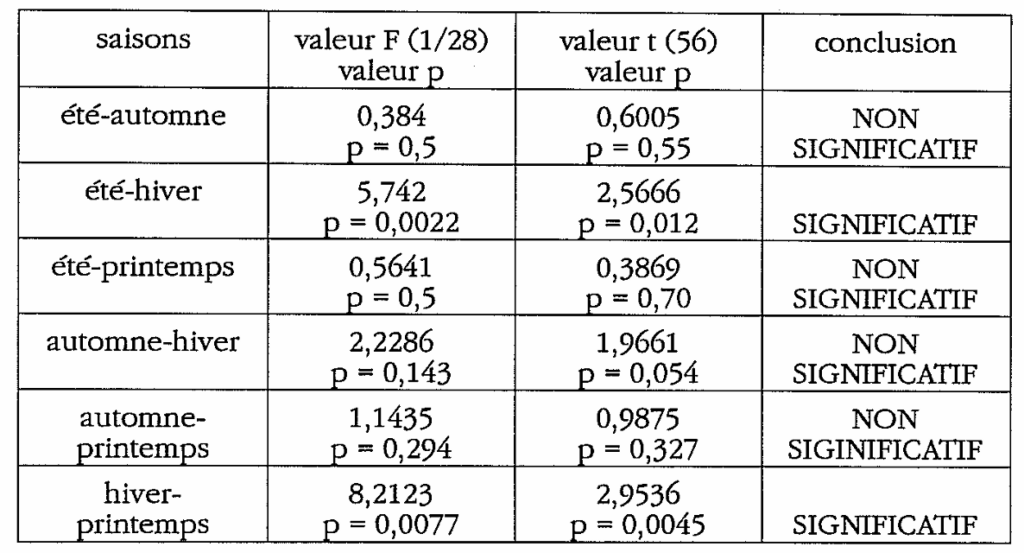
On constate donc que la différence objectivée entre les saisons hiver versus printemps ou été, est confirmée de manière statistiquement significative. Pas de différence par contre, versus automne ou entre les autres saisons.
On peut chercher maintenant la fonction sinusoïdale qui s’approche le mieux de la série temporelle des valeurs expérimentales. L’acrophase pour une période estimée à 12 mois se situe en hiver alors que la bathyphase doit se situer au printemps ou en été.
Malheureusement, pour une période de 365 jours, le rythme des maladies infectieuses n’a pas été détecté : l’amplitude A (différence des valeurs entre le moment du pic et celui du creux) ne diffère pas de zéro. Le test F montre : F = 2,1031 avec un p>5%, non significatif.
De ce fait, le modèle d’une fonction sinusoïdale est inappropriée. La fonction correspondra davantage à une droite car la variation de l’amplitude est nulle.
2) problèmes infectieux O.R.L.
L’analyse des variances entre les quatre saisons montre : F = 3,310 ; p=0,0259 . Les saisons diffèrent de manière statistiquement significative.
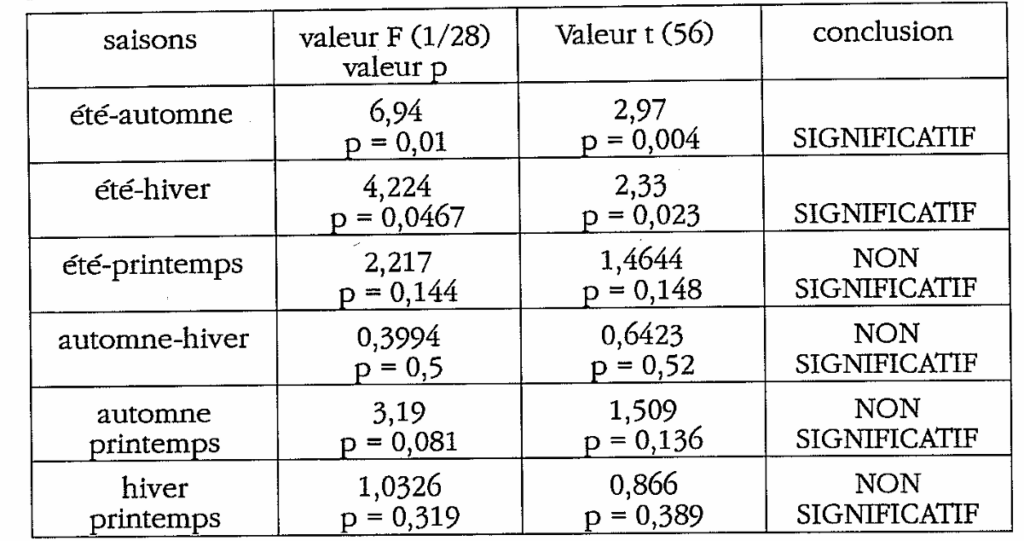
La différence existe uniquement en automne et hiver versus été. On démontre de manière statistiquement significative que l’automne est la saison la plus propice aux affections O.R.L (acrophase), et l’hiver dans une moindre mesure. La Médecine Traditionnelle Chinoise avait certifié qu’en cas d’atteinte des méridiens de la loge Métal, la pathologie O.R.L survenait essentiellement en automne. Nous avons ici une confirmation statistiquement significative à condition de la coupler à l’étude épidémiologique qui donne le sens de l’association.
La fonction sinusoïdale est également cherchée par la méthode du Cosinor. L’acrophase pour une période estimée à 12 mois devrait se situer en automne et la bathyphase probablement en été.
Pour une période de 365 jours, le rythme des infections O.R.L n’a pas été détecté : l’hypothèse de l’amplitude nulle ne peut être rejetée. Le test F montre : F = 0,276 avec un p>5%, non significatif.
De ce fait, pas de rythme biologique suivant le modèle d’une fonction sinusoïdale. La fonction correspondra aussi à une droite car la variation de l’amplitude est nulle pour une période circannuelle.
3) problèmes infectieux pulmonaires
L’analyse des variances entre les quatre saisons montre : F = 4,066 ; p=0,011 . Les saisons diffèrent de manière statistiquement significative.
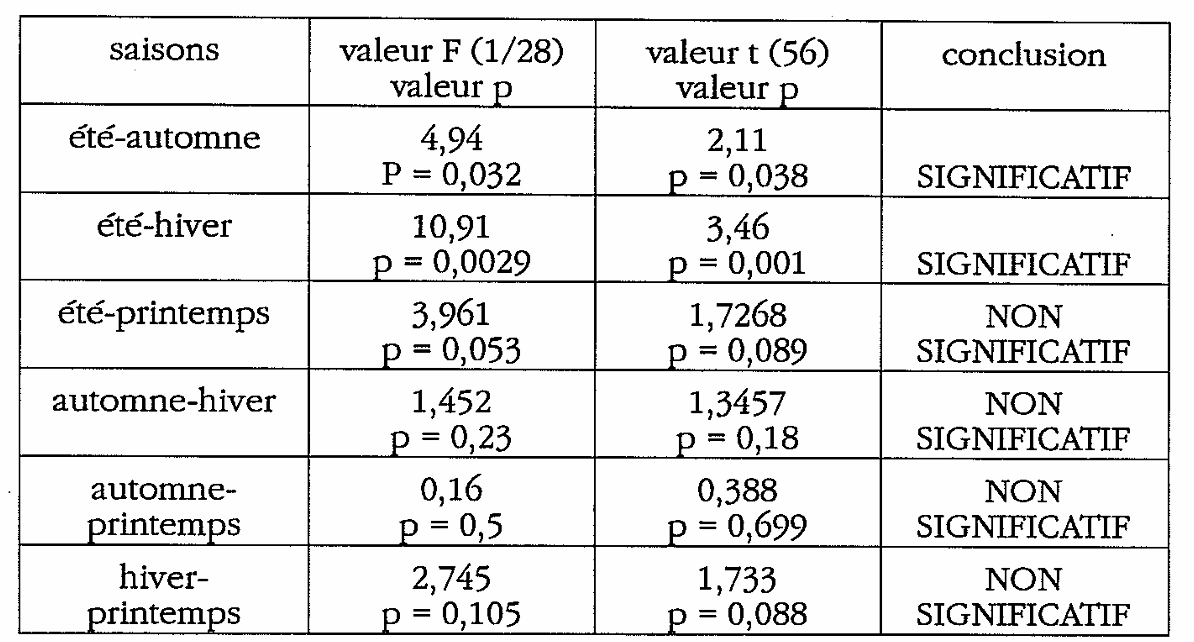
Comme pour les infections O.R.L, il y a une différence significative hiver et autommne versus été. Pas de différence significative entre les autres saisons. Au contraire des affections O.R.L, l’acrophase semble culminer ici plutôt en hiver qu’en automne. En couplant avec l’étude épidémiologique, on constate ainsi que le R.R.E est de 2,27 en hiver par rapport à l’été alors qu’il n’est que de 1,70 en automne. Confirmation encore des données de la Médecine Traditionnelle Chinoise.
Ici aussi, le rythme circannuel déterminé par le modèle mathématique du cosinor est manquant : F = 2,3434 avec un p supérieur à 5%, non significatif.
4) problèmes rhumatologiques
L’analyse des variances entre les quatre saisons montre : F = 1,1996 ; p=0,318. Les saisons ne diffèrent pas de manière statistiquement significative en ce qui concerne la chronopathologie d’ordre rhumatologique. De ce fait, il est impossible d’une part de comparer les saisons entre elles, et d’autre part d’observer un rythme biologique circannuel.
L’étude épidémiologique avait pourtant mis en exergue une augmentation des algies rhumatologiques en été, qui semblait liée à l’humidité (voir chapitre précédent). En fait, cela se répartit globalement sur cinq années et ne se reproduit pas de façon cyclique. Par ailleurs, le risque estimé relatif est peu élevé (1,32), proche de l’unité, même si cette valeur est statistiquement significative (p=0,008).
5) troubles digestifs
L’analyse des variances entre les quatre saisons montre : F = 3,707 ; p=0,016 . Les saisons diffèrent de manière statistiquement significative.
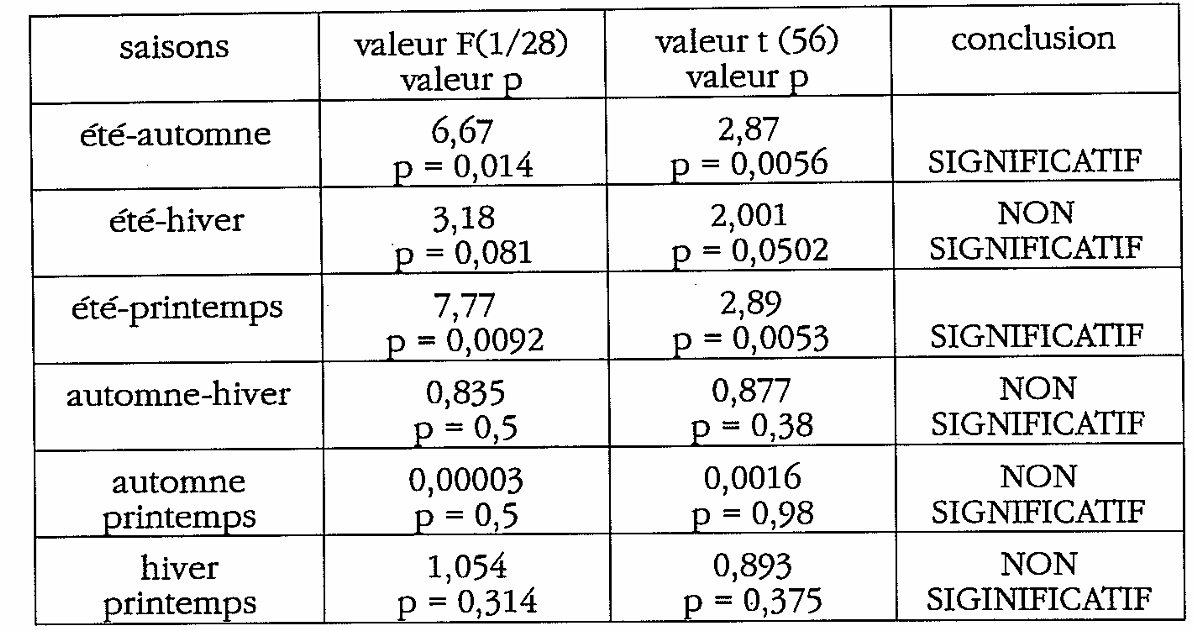
Il y a confirmation des données épidémiologiques, avec une possible acrophase de la pathologie en été versus automne et printemps. A noter que le test de student montre une différence presque significative entre l’été et l’hiver : p=0,0502.
A nouveau, le rythme circannuel n’est pas retrouvé : F = 0,139 , p non significatif.
6) syndromes psychiatriques
L’analyse des variances entre les quatre saisons montre : F = 0,127 ; p = 0,5. Les saisons ne diffèrent pas de manière statistiquement significative en ce qui concerne la chronopathologie d’ordre psychiatrique. D’où on ne détecte pas de rythme biologique circannuel.
Mêmes réflexions à faire que pour la pathologie rhumatologique. Excès certes de syndromes psychiatriques en automne, mais excès global sur une longue période de 5 ans, non cyclique, et à relativiser compte tenu du risque relatif estimé tendant vers l’unité (R.R.E = 1,23).
7) Allergie
L’analyse des variances entre les quatre saisons montre : F = 9,29 ; p=0,00013 . Les saisons diffèrent de manière statistiquement significative.
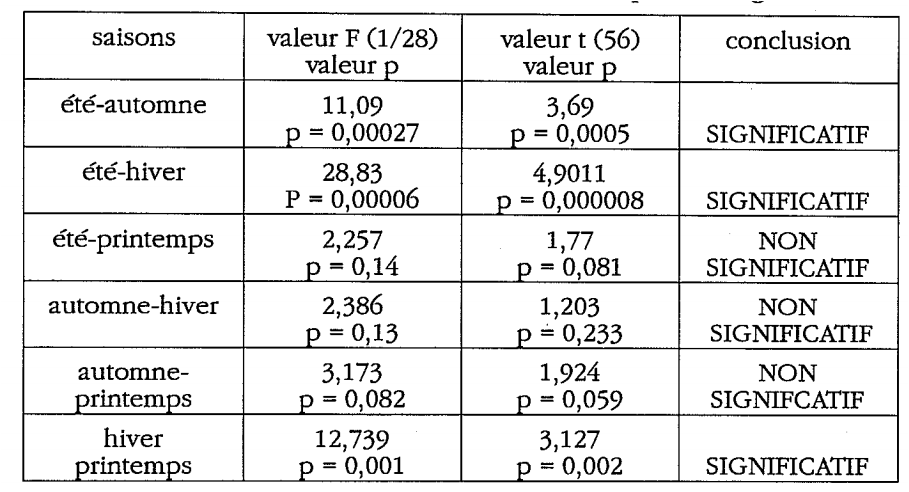
Confirmation des données épidémiologiques : accroissement de la pathologie allergique en été et au printemps versus les deux autres saisons. Pas de différence significative entre l’été et le printemps, automne – hiver, automne – printemps. On peut donc penser à une acrophase de l’allergie située au printemps-été, et, une bathyphase en début d’hiver.
La recherche d’un rythme circannuel est positive. L’hypothèse d’une amplitude A non nulle par l’analyse de variance sur les valeurs de ß et δ est validée : le test F est égal à 7,7411. Cette valeur est statistiquement significative, p = 0,00638.
En appliquant le modèle mathématique du Cosinor, nous obtenons les résultats suivants :
– Période circannuelle de 365 jours, soit 360°
– Le Mésor M = 4,45 avec un intervalle de confiance à 95% compris entre 3,63 et 5,27 (soit +/- 0,825)
– L’Amplitude A = 0,379 avec un intervalle de confiance à 95% compris entre 0,190 et 0,569
– L’Acrophase à -120° avec un intervalle de confiance à 95% compris entre -88° et -152°, c’est à dire une acrophase le 1er mai (intervalle de confiance à 95% : du 30 mars au 3 juin).
Les deux schémas suivants visualisent ces données.
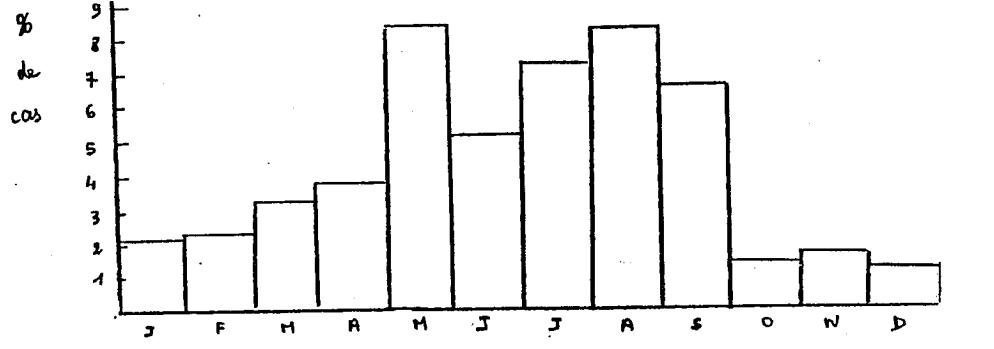
Distribution mensuelle de la pathologie allergique sur une période de 5 ans.
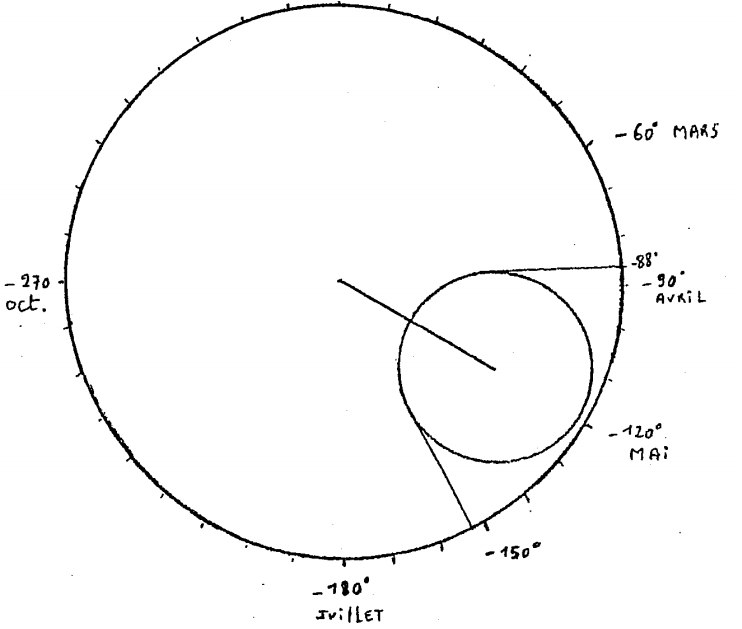
Rythme circannuel de la pathologie allergique analysé par la méthode du Cosinor.
Bref, il y a donc une acrophase de l’allergie du printemps au tout début de l’été.
En conclusion, si l’on démontre qu’il y a effectivement une probabilité de 2,27 fois plus forte d’avoir des infections broncho-pulmonaires en hiver, on ne peut pourtant pas affirmer que cela se répète circannuellement, à la manière du rythme biologique des manifestations allergiques. Même chose pour toutes les autres pathologies.
Par contre, rien ne prouve que la période soit différente. Au lieu d’un an, il peut s’agir d’une période de 60 ans, comme celle du cycle sexagésimal chinois.
Donc selon l’imbrication des troncs célestes et des branches terrestres, la pathologie se retrouvera tous les 60 ans (voir chapitre précédent). Malheureusement, cela est difficile à infirmer sur une aussi longue période.
Conclusion
« On dit que dans la haute antiquité il y eut des «Immortels» qui maîtrisèrent la nature en maniant le Yin-Yang. Par la respiration ils affinaient leur souffle, se libéraient par la concentration d’esprit en stabilisant leurs chairs. Ils pouvaient alors vivre comme l’univers sans connaître le déclin car ils vivaient le Dao. Dans la moyenne antiquité il y eut des «Parfaits» qui accomplissaient le Dao par leur seule vertu. Ils se mettaient en harmonie avec le Yin-Yang et s’accomodaient aux saisons. Vivant hors du siècle ils réservaient leur essence au maintien de l’intégrité de leur esprit. Leur vue et leur ouïe atteignent partout, même au delà des huit frontières. Ainsi accroissaient-ils leur longévité, et, dans les meilleures conditions, à l’égal des Immortels. » (Su Wen : chapitre 1 « De la pureté naturelle dans la haute antiquité »)
Prolonger la longévité dans les meilleures conditions possibles est le rôle essentiel de tout médecin. Les Anciens, par leurs minutieuses observations des lois de la Nature, et malgré une conception de l’anatomie et de la physiologie humaine des plus rudimentaires, y avaient réussi dans une certaine mesure.
Les Troncs Célestes et les Branches Terrestres qui s’imbriquent, créant le cycle sexagésimal, doivent être utilisés pour la connaissance des pathologies rythmées par les saisons. L’épidémiologie occidentale a permis d’infirmer en grande partie cette vision holistique de l’Univers. Bien-sûr à l’échelle de l’Europe, on ne peut pas tout appliquer sans faire des ajustements.
Néanmoins, prévenir les maladies à la lumière des conceptions chinoises des rythmes n’est pas impossible. Il suffit de connaître toutes les données concernant les prévisions météorologiques, ainsi que la chronopathologie des «Qi» en fonction des années du cycle sexagésimal, appliquer les lois citées, puis, piquer les points d’acupuncture nécessaires.
Evidemment, toutes ces notions sont complexes et difficiles à maîtriser. De ce fait, une prochaine publication proposera un logiciel informatique apte à contrôler toutes les données du traitement chronoacupunctural.
Références
- Académie de Médecine Traditionnelle Chinoise (Pékin): Précis d’acupuncture chinoise. Dangles, Saint-jean-de Braye, 1977.
- Andreotti F, Davies Gj, Hacket DR, et al. : Major circadian fluctuations in fibrinolytic factors and possible relevance to time of onset of myocardial infarction, sudden cardiac death, and stroke. Amj Cardiol, 1988,62,635-637.
- Aschoff j : Annual rhythms in man, in Handbook of behavorial neurobiology. Aschoff j ed, vol 4, New York, Plenum Press, 1981, 475-487.
- Aschoff j, Wever R : The circadian system of man biological rhythms, in Handbook of behavorial neurobiology, Aschoff j ed, vol 4, New York, Plenum Press, 1981, 311-331.
- Bargiello TA, Young MW : Molecular genetics of a biological clock in drosophila. Proceedings of the National Academy of Sciences of the USA, Biological Sciences, 1984,81, 2142.
- Barnes p, Fitzgerald G, Brow M, et al: Nocturnal asthma and changes in circulation epinephrine, histamine and cortisol. N Engl J Med, 1980,303,263-267.
- Barnes PJ: Automatic control of the airways and nocturnal asthma as a basis for drug treatment. in : Lemmer B : Chronopharmacology : Cellular and biochemicallnteractions. Cellular clocks Series, vol 3. New York, Marcel Dekker, 1989, 53-63.
- Bellamy N, Sothern RB, Campbell j : Rhythmic variations in pain perception in osteoarthritis of the knee. J Rheumatol, 1990, 3, 364-372.
- Benatar SR : Fatal asthma. N Englj Med, 1986, 314, 423-429.
- Benoit 0 : Chronobiologie et troubles endogènes du rythme veille/sommeil. Rev Prat,1988,38,24,1721-1724.
- Borsarello J: L’application des « Kan « et des « Che » ou la chronobiologie chinoise du Su Wen. Méridiens, 1978, 43-44, 33-66.
- Bossy J, Lafont JL, Maurel JC : Sémiologie en acupuncture. Doin, Paris, 1980.
- Boudet.T et Coli: La France., Encyclopédie Le Million, volume 2, Ed. Grange Batelière, Paris, 1969.
- Bouvier-Colle MH, Hausherr E, Varnoux N : Mort subite du nourrisson: épidémiologie. Rev Prat, 1992, 14, 1731-1735.
- Brusselaars G: L’année Geng Wu, cheval, métal., Rev Fr d’acup. 1990,61,7-19.
- CDC. MMWR : Caractère saisonnier du syndrome de mort subite du nourrisson. .Jama, 1991,223,347-348.
- Chamfrault A : Traité de médecine chinoise: les livres sacrés de médecine chinoise. Tome 2, éd. Chamfrault, Angoulême, 1981.
- Charpin.T. Aubert.T, Mallea M, Anfossa-Capra F : Pneumallergènes polliniques en Allergologie. 2nd éd. Charpin.T, Ed. Allergologie, Paris, Flammarion-médecine, 1986,217-238.
- Chneiweiss L : Les troubles affectifs saisonniers: des photorécepteurs rétiniens moins sensibles chez la femme. Le Quotidien du Médecin, 1992, 4978, 20.
- Clark CV: Seasonal variation in incidence of brachial and femoral thrombi. Br Med j,1983,287,1109.
- Cokcroft DW, Hoeppner VH, Werner GD: Recurrent nocturnal asthma after bronchoprovocation with western red cedar sawdust : association with acute increase in non-allergic bronchial responsiveness. Clin Allergy, 1984, 14,61-68.
- Colantonio D, Casale R, Abruzzo BP, Lorenzetti G, Pascaletti P : Circadian distribution in fatal pulmonary thromboembolism. Am J Cardiol, 1989, 64, 403-404.
- Colantonio D, Casale R, Natali G, Piscaletti P: Seasonal periodicity in fatal pulmonary thromboembolism. Lancet, 1990,8680,56-57.
- Cugini et al. : Ultradian, circadian and infradian periodicity of some cardiovascular emergencies. Am J Cardiol, 1990,66,240-243.
- D’argence F: Rhumatismes. La météosensibilité existe-elle?. Imp Méd Quot, 1993, 356, 7.
- Davies MJ, Thomas AC: Plaque fissuring- the cause of acute myocardial infarction, sudden ischemic death, and crescendo angina. Br Heart J, 1985, 53, 363-373.
- Davies RJ, Green M, Schofleld NM: Recurrent nocturnal asthma after exposure to grain dust. Am Rev Respir Dis, 1976, 114, 1011-1019.
- De Pascale NP, Burch GE: The seasonal incidence of myocardial infarction in New Orleans. Am J Med Sci, 1961, 242, 468-474.
- Douglas NJ: Asthma at night. Clin Chest Med, 1985,6,663-674.
- Entrican JH, Douglas AS : Circannual rhythm of arterial and venous thromboembolic disease. Scott Mes J, 1979,4,273-278.
- Faure A: Suicide. Morts violentes au printemps et en été. Imp Méd Quot, 1993,448,8.
- Fich A, Goldin E, Zimmerman J et al : Seasonal variations in the frequency of endoscopically diagnosed duodenal ulcer in Israel. J Clin Gastro, 1988, 10, 380-382.
- Fleegler FM, Rogers KD, Drash A, Rosenbloom AL, Travis LB, Court JM: Age, sex, and season of onset of juvenile diabetes in different geographic areas. Pediatrics, 1979, 63, 374-379.
- Focan C, Alvin M, Mazy V, et al: Chronobiological aspects of spondylarthritis. Ann Rev Chronopharmacol, 1988, 5, 17-20.
- Folkard S, Wever RA, Wildgruber CM: Multioscillatory control of circadian rhythms in human performance.Nature, 1983, 305, 223-226.
- Foret J: Horaires d’activités irréguliers, sommeil et santé.Rev Prat, 1988, 38, 24, 1716-1720.
- Gamble DR, Taylor KW: Seasonal incidence of diabetes mellitus. Br Med J, 1969,3,631.
- Gaurier T: Bioclimatopothologie en acupuncture. Méridiens. 1979,45-46,47-48,53-112,67-100.
- Gaurier T: Bioclimatopothologie en acupuncture. Méridiens. 1980,49-50,51-52,55-110,19-59.
- Gaurier T : Bioclimatopathologie en acupuncture. Méridiens. 1981, 53-54, 55-56,13-51,13-57.
- Gaurier T: Bioclimatopathologie en acupuncture. Méridiens, 1982,57-58, 11-26.
- Gibinski K : A review of seasonal periodicity in peptic ulcer disease. Chronobiol internat, 1987,4,91-98.
- Gibinski K, Rybicka A, et al : .Seasonal occurence of abdominal pain and endoscopic findings in patients with gastric and duodenal ulcer disease. Scand J Gastroenterol, 1982,17,481-485.
- Goldberg M et Coll: l’épidémiologie sans peine ., Ed Frison-Roche, Paris, 1990.
- Gourion A : Les rythmes bioénergétiques. Mensuel du médecin acupuncteur, 1977,41,52-65.
- Gourion A: Les rythmes biologiques. Mensuel du médecin acupuncteur, 1976,40,41-52.
- Guiguet M, Valleron A-J, Lazar P, Hubert B: Dossier: la diarrhée ., Sentinelles, bulletin trimestriel, du réseau national téléinformatique de surveillance et d’information sur les maladies transmissibles. 1993,4, 1-4.
- Guillon P, Guillon D, Lansac J, Soutoul J H: Naissances, fertilité, rythmes et cycle lunaire. J Gynécol-Obstét Biol Reprod, 1986, 15,265-271.
- Guillon P, Guillon D, Pierre F, Soutoul J H : Les rythmes saisonnier, hebdomadaire et lunaire des naissances. Etude statistique sur 12 035 680 naissances. JMP, 1989, 22, 19-23.
- Halberg F, Reinberg A: Rythmes circadiens et rythmes de basses fréquences en physiologie humaine .J. Physiol, 1967, 59, 117-200.
- Hao S: Une approche des relations entre le climat et la théorie des cinq mouvements six énergies ., Analyse de données météorologiquessur 30 ans à Xi’ An. J Med Trad chin, 3,207-208.
- Hecht Y: Les diarrhées aiguës estivales. La Gazette médicale, 1992, 24, 14-16.
- Hetzel MR, Clark TJH: Comparison of normal and asthmatic circadian rhythms in peak expiratory flow rate. Thorax, 1980,35,732-738.
- Hjalmarson A et al : Differing circadian patterns of symptom onset in sub groups of patients with acute myocardial infarction . Circulation, 1989, 80, 267-275.
- Husson A: Huang Di Nei]ing Su Wen, Ed. A.S.M.A.F., Paris, 1973.
- Ivy AC, Grossmann MI, Bachrach WH : Peptic ulcer. Blakeston, Philadelphia, 1950.
- Job-Deslandre C, Reinberg A, Delbarre F : Chronoeffectiveness of indomethacin in four patients suffering from an evolutive osteoarthritis of hip or knee . Chronobiologia, 1983, 10,245-254.
- Joras M, Msika C : Rythmes biologiques et surexpression du gène CREM : Une découverte française. Le Quotidien du médecin, 1993, 5256, 14.
- Kaltenmark M: La philosophie chinoise. Presses universitaires de France, Paris, 1987.
- Keatinge WR, Coleshaw SRK, Cotter F, Mottok M; Murphy M, Chellial R : Increases in platelet and red cell counts, blood viscosity, and arterial pressure during mild surface cooling: factors in mortality from coronary and cerebral thrombosis in winter. Br Med J, 1984, 289, 1405-1408.
- Khot A, Burn R: Seasonal variation and time trends of deaths from asthma in England and Wales 1960-82 . British Med Journal, 1984,289,233-234.
- Konopka RJ, Benzer R : Clock mutants of drosophila malanogaster ., proceedings of the national Academy of Sciences of the USA, 1971,58,2112-2116.
- Kowando IC, Knapp MS,Pownall R , et al : Domiciliary self-measurement in rheumatoid arthritis and the demonstration of circadian rhythmicity. Ann Rheum Dis, 1982,41,453-455.
- Kowando IC, Pownall R, Knapp MS, et al : Circadian variations in the signs and symptoms of rheumatoid arthritis and in the therapeutic effectiveness of flurbiprofen at the differents times of the day. Br J Clin Pharmacol, 1981, 11,477-484.
- Laffont F, Cathala HP : Mécanismes de la veille et du sommeil., Rev Prat, 1988, 38, 24, 1729-1735.
- Lalardrie B : .Dépression saisonnière, une anomalie oculaire pourrait être en cause . Imp Méd Quot, 1992, 228,8.
- Legrain M et ColI: La Chine., Encyclopédie Le Million, Volume 9, Ed. Grange Batelière, Paris, 1972.
- Levi F, Le Louam C, Reinberg A : Timing optimized sustained indomethacin treatment of osteoarthritis. Clin Pharmacol Ther, 1985,37,77-84.
- Levine RL, Pepe PE, Fromm RE jr, Curka PA, Clark PA : Prospective evidence of a circadian rhythm for out-of-hospital cardiac arrests. Jama, 1992, 267, 2935-2937.
- Lewy AJ, Khem HA, Rosenthal NE, Wehr TA : Bright artificial light treatment of a manic-depressive patient with a seasonal mood cycle. Am J Psychiatry, 1982, 139, 1496-1498.
- Liu Y, Gu W, Pang T: Vérification de la théorie des mouvements et des énergies par des relevés météorologiques importants dans la région de Zhengzhou sur trente ans. J Med Trad Chin, 1987,3, 189-205.
- Mary M: .Points dits » ouverts » et traitement informatique. Méridiens, 1988,83,45-59.
- Millar-Craig MW, Bishop CN, Raftery EB : ,Circadian variation ofblood pressure. Lancet, 1978, 1,795-797.
- Moore .TG, Englert E .Tr : Circadian rhythm of gastric acid secretion in man, Nature, 1970, 226, 1261-1262.
- Moore .TG, Halberg F : Circadian rhythm of gastric acid secretion in man with active duodenal ulcer. Dig Dis Sci, 1986, 31, 1185-1191.
- Moore RY : Organisation and function of a central nervous system circadian oscillator : the suprechiasmatic hypothalamic nucleus. Fed Proc, 1983, 42, 2783-2789.
- Morin-Delorme C, Aubry- Walker: Biopotentiels cutanés: recherche de rythmes biologiques. Thèse Caen, 1986.
- Muller JE, Ludmer PL, Willich SN et al. :Circadian variation in the frequency of sudden cardiac death. Circulation, 1987,75,131-138.
- Muller JE, Stone PH, Thri ZR et al: Circadian variation in the frequency of acute myocardial infarction. N Engl J Med, 1985, 313,1315-1322.
- Muller JE, Tofler GH, Stone PH : Circadian variation and triggers of onset of acute cardiovascular disease. Circulation, 1989,79,733-743.
- Nademanee K, Intarachot V; .Tosephson MA, Singh BN : Circadian variation in occurrence of transient overt and silent myocardial ischemia in chronic stable angina and comparison with Prinz-metal angina in men. Am J Cardiol, 1987,60,494-498.
- Nelson W, Ting YL, Juens-Kuen L, Halberg F : Methods for cosinor rhythmometry . Chronobiologia, 1979, 6, 305-323.
- Nézelof C: La mort subite du nourrisson: sa recrudescence saisonnière. Jama, 1991, 223,378-379.
- Nicholson PA, Bogie W : Diurnal variation in the symptoms of hay fever : Implications for pharmaceutical development. Curr Med Res Opin, 1973, 1,395-400.
- Ostensen H, Gudmundsen TE, Burthol PG, Bonnevie 0 : Seasonal periodicity of peptic ulcer disease : a prospective radiologic study. Scand J Gastroenterol, 1985, 10, 1281-1284.
- Pepine CJ : Circadian variations in myocardial ischemia. Implications for management.. Jama, 1991, 265, 386-390.
- Petralito A, Mangiafico RA, Gibino S, Cuffari MA, Miano MF, Fiore CE : Daily modifications of plasma fibrinogen, platelets, aggregation, Howell’s time, PTT, TT and antithrombin III in normal subjects and in patients with vascular disease. Chronobiologia, 1982,9,195-201.
- Protos AA, Caracta A, Gross L : The seasonal susceptibility to myocardial infarction. J Am Geriatr Soc, 1971, 19, 526-535.
- Ramirez-Lassepas M, Haus E, Lakatua DJ, Sackett L, Swoyer J : Seasonal and ciracannual periodicity of spontaneous intrecerebral hemorrhage in Minnesota. Ann Neurol, 1980, 8, 539-541.
- Reinberg A, Gervais P, Levi F, Smolensky M, Del Cerro L, Ugolini C : Circadian and circannual rhythms of allergic rhinitis : An epidemiologic study involving chronobiologic methods. J Allergy Clin Immunol, 1988,81,51-62.
- Reinberg A, Levi F, Smolensky M : Chronobiologie et pathologie infectieuse. Méd et Mal Infect, 1987, 34, 348-350.
- Reinberg A, Manfredi R, Kahn MF, et al : Temoxicam chronotherapy of rheumatic diseases. Ann Rev Chronopharm, 1990,7, 293-296.
- Reinberg A, Touitou Y, Restoin A et Al:The genetic background of circadian and ultradian rhythm patterns of 17-hydroxycorticosteroids : a cross min study. J Endocr, 1985, 105, 247-263.
- Reinberg AE, Labrecque G, Smolensky MH : Chronobiolgie et chronothérapeutique, heure optimale d’administration des médicaments. Médecine-Sciences Flammarion, Paris, 1991.
- Ritchie AWS, Oswald I, Micklens HS, Boyd JE, Elton RA, Jazwinska E et al : Circadian variations of lymphocyte subpopulations : a study monoclonal antibodies. Br Med J, 1983, 286,1773-1775.
- Rocco MB, Barry J, Campbell S et al : Circadian variation of transiet myocardial ischemia in patients with coronary artery disease., Circulation, 1987,75,395-400.
- Rosenthal NE, Sack DA, Gillin JC, Lewy J, Goodwin FK, Mueller PS, Newsome D, Wehr TA: Seasonal affective disorders : a description of the syndrom and preliminary findings with light therapy, Arch Gen Psychiatry, 1984,41,72-80.
- Rosing DR, Brakmann P, Redwood DR, et al : Blood fibrinolytic activity in man: diurnal variation and the response to varying intensities of exercice, Circ Res, 1970,27,171-184.
- Schrodi L : Chrono-acupuncture. Bulletin de l’association de recherche et étude des médecines de l’Asie., 1983, 1984,3-4-5,35-41,4-5,4-11.
- Schwartz D : Méthodes statistiques à l’usage des médecins et des biologistes, Flammarion médecine sciences, Paris, 1992.
- Siffre M: Expériences hors du temps., Fayard, Paris, 1977.
- Siffre M, Reinberg A, Halberg F, Ghata J, Perdriel G, Slind R : L’isolement souterrain prolongé: étude de deux sujets adultes sains, avant, pendant et après l’isolement. Press med, 1966, 74, 915-919.
- Smolenski MH : Aspects of human chronopathology in Biological rhythms and medecine, Reinberg A and Smolensky MH, Ed Springer Verlag, New-York, 1983, 131-210.
- Souêtre E : Chronopathologie et psychiatrie, rythmes circadiens et dépression., Le conc med, 1986, 36, 3001-3011.
- Souêtre E, Darcourt G, Pringuey D, Robert P, Salvati E : L’horloge chronobiologique.La Prat méd, 1986, 19, 6-29.
- Souêtre E, Salvati E, Darcourt G : Lumière et dépression., Gazette médicale, 1988,95, 25, 43-49.
- Stéphan JM. Traitement informatique de la théorie des Zi Wu Liu Zhu associée à celle des points saisonniers. Applications aux techniques thérapeutiques des Jing Jin, des Jing Bie et à la méthode de Yanagiya Soreï. Méridiens, 1991, 93, 15-63.
- Sun G et al : Clinical and experimental studies in Zi Wu Liu zhu needling method. Communication. IIe congrès mondial d’acupuncture. Paris, 1990, 49.
- Szafarczyk A, Ixart G, Alonso G : Neural Contrai of circadian rhythms in plasma ACTH, plasma corticosterone and motor activity.,] Physiol, 1981,77,969-976.
- Tang Shude, Wang Guliang, Wang Xianyan : Zi Wu Liu Zhu, midnight-noon ebb-flow theory. J Chin Med, 1990, 33, 41-42.
- 111.Tofler GH, Brezinski D, Schafer Al et al : Concurrent morning increase in platelet aggregability and the risk of miocardial infarction and sudden cardiac death ., N England J Med, 1987,316,1514-1518.
- Van Nghi N : Etude fondamentale des 5 circumductions ., La Revue Française de Médecine Traditionnelle Chinoise, 1987, 123, 165-200.
- Ventura U, Carandente F, Montini E et al : Circadian rhytmicity of acid-secretion and electrical function in intact and injured rat gastric mucosa- the relation of timing to ulcerogenesis. Chronobiol Internat, 1987, 4, 43-52.
- Waters DD, Miller DD, Bouchard A et al : Circadian variation in variant angina. Am J Cardia, 1984, 54, 61-64.
- Wehr TA, Jacobsen FM, Sack DA, Arendt J, Tamarkin L, Rosenthal NE : Photherapy of seasonal affective disorder. Arch Gen Psychiatry, 1986,43,870-875.
- Wehr TA, Rosenthal NE, Sack DA : Preliminary evidence points to affective disorder triggered by summer weather. Jama, 1988, 259, 958.
- Weiss KB : Seasonal trends in US asthma hospitalisationsand mortality. Jama, 1990, 263, 2323-2328.
- Wertheimer L, Hassen AZ, Delman AJ : The 24-hour (circadian) rhythm of the cardiovascular System. Clin Res, 1972,20,404.
- Wetterberg L : .elatonin as a chronobiological marker in health and disease in the pineal gland and its endocrine role. Alexrod J ed, New-York, Plenum Press, 1983,575-587.
- 120.Willich SN et al : .Circadian variation in the incidence of sudden cardiac death in the Framingham Heart Study Population., Am J Cardiol, 1987,60,801-806.
- Willich SN et al: Increased morning incidence of myocardial infarction in the ISAM study : absence with prior beta-adrenergic blockade. Circulation, 1989, 80, 853-858.
- Wroblewski BM, Siney P, White R : Seasonal variation in fatal pulmonary embolism after hip arthroplasty. Lancet, 1990, 8680, 56.
- Yasue H, Omote S, Takizawa A, Nagao M, Miwa K, Tanaka S : Circadian variation of exercise capacity in patients with Prinz-metal’s variant angina : role of exercise-induced coronary arterial spasm. Circulation, 1979, 59, 938-948.
- Zhang Ren, Wang Lixin, Zhang Tongging, Ma Shaozhen: Clinical study on heavenly stems method of Zi Wu Liu zhu. J Trad Chin Med, 1988, 3, 183-186.


