Résumé : Introduction. De plus en plus d’études cliniques concernant l’acupuncture en obstétrique sont publiées. Médecins, sages-femmes mais aussi patientes à la recherche de traitements efficaces non tératogènes pendant leur grossesse s’impliquent davantage. Méthodes. Un état des lieux des essais comparatifs randomisés (ECR) est réalisé à partir de la revue de littérature internationale référencée dans la base de donnée Pubmed-Medline. Résultats. Un grade de recommandations A de preuve scientifique établie s’applique aux nausées et vomissements gravidiques ; un grade de recommandations B de présomption scientifique est objectivé dans le syndrome anxio-dépressif, l’engorgement mammaire et la mastite ; et enfin dans les préventions de l’avortement spontané, un grade C de faible niveau de preuve scientifique peut être retenu. Conclusion. L’acupuncture peut être raisonnablement indiquée selon les niveaux de recommandations de la Haute Autorité de Santé Française. Mots-clés : obstétrique – nausées – vomissements – acupuncture – syndrome douloureux pelvien gravidique – syndrome de Lacomme – mastite – prévention avortement spontané – ECR – recommandations.
Summary: Background. More and more clinical studies of acupuncture in obstetrics are published. Doctors, midwives but also patients seeking nonteratogenic effective treatment during pregnancy are more involved. Methods. An evaluation of the randomized controlled trials (RCTs) is made from the international literature review referenced in the Pubmed-Medline database. Results. A Grade A recommendation of established scientific evidence is attributed to nausea and vomiting of pregnancy; a scientific presumption of recommendation B grade is assigned to the anxiety-depressive syndrome, breast engorgement and mastitis; and finally in the prevention of miscarriage, a grade C low level of scientific evidence has been admitted. Conclusion. Acupuncture may be reasonably indicated according to the level of the recommendations by the French High Authority of Health. Keywords: obstetrics – nausea – vomiting – acupuncture – pregnancy pelvic pain syndrome – syndrome Lacomme – mastitis – prevention of miscarriage – RCT – recommendations.

En 2010, un état des lieux des essais comparatifs randomisés (ECR) avait permis de déterminer que, dans certaines indications, l’acupuncture pouvait être raisonnablement utilisée en consultation prénatale, en préparation maternelle, en salle de naissance et en suites de couches en fonction des données issues de la médecine factuelle fondée sur le niveau de preuve (EBM – Evidence-Based Medicine) [[1]]. Cinq années plus tard, les indications de l’acupuncture peuvent être analysées à nouveau à la lumière des récentes études de cas, ECR, méta-analyses ou recommandations professionnelles et l’évaluer selon les recommandations de la Haute Autorité de Santé française (HAS). Un guide d’analyse de la littérature et gradation des recommandations a été publié par l’Agence nationale pour l’accréditation et l’évaluation en santé (Anaes) en 2000 et repris par la HAS en 2013 [[2]]. Ce guide récapitule le grade des recommandations proposées et classées en grade A, B ou C selon les modalités exposées dans le tableau I.
Tableau I. Les grades des recommandations.
| Grade des recommandations | Niveau de preuve scientifique fourni par la littérature |
| A Preuve scientifique établie | Niveau 1 – Essais comparatifs randomisés de forte puissance – Méta-analyse d’essais comparatifs randomisés – Analyse de décision fondée sur des études bien menées |
| B Présomption scientifique | Niveau 2 – Essais comparatifs randomisés de faible puissance – Études comparatives non randomisées bien menées – Études de cohortes |
| C Faible niveau de preuve scientifique | Niveau 3 – Études cas-témoins |
| Niveau 4 – Études comparatives comportant des biais importants – Études rétrospectives – Série de cas – Études épidémiologiques descriptives (transversale, longitudinale) |
Nausées, vomissements gravidiques et hyperemesis gravidarum
En 2004, une synthèse méthodique des essais comparatifs randomisés concernant le traitement des nausées et des vomissements gravidiques (NVg) objectivait des résultats favorables à l’acupuncture. Ces essais étaient très hétérogènes mais de qualité méthodologique correcte selon l’échelle de Jadad. Deux techniques se sont révélées les plus efficaces avec un niveau de preuve élevé : la puncture du 6MC (neiguan) et le port d’un bracelet d’acustimulation électrique sur 6MC [[3]].
Une méta-analyse portant sur treize ECR (n=1615) objectivait en 2006 que l’acupuncture versus groupe témoin, toutes modalités confondues (EA, acupuncture ou acupression), réduisait la proportion des nausées (RR = 0,47, IC 95% : 0,35-0,62 ; p <0,0001) et des vomissements (RR = 0,59 ; IC 95% : 0,51-0,68, P <0,0001). Néanmoins, du fait d’un possible effet placebo par rapport aux groupes témoins, les auteurs préconisaient d’autres ECR de plus grande puissance et de haute qualité méthodologique [[4]].
La mise à jour 2015 de la collaboration Cochrane de Matthews et al. [[5]] objective, quant à elle, des preuves limitées concernant l’efficacité de l’acupression ou de l’électroacupuncture (EA) par le 6MC sur les NVg. En effet, l’efficacité de l’électroacupuncture sur MC6 versus dispositif placebo se base sur la seule et unique étude de Rosen de 2003 (n=187) qui en montre une réduction au cours du premier trimestre de la grossesse [[6]]. Cette étude en simple aveugle de bonne qualité méthodologique selon les auteurs de la collaboration Cochrane spécifie cependant que la diminution des NVg va engendrer une prise de poids statistiquement significative (p=0,023) et une diminution de la déshydratation (p=0,024) versus groupe placebo (figure 1).
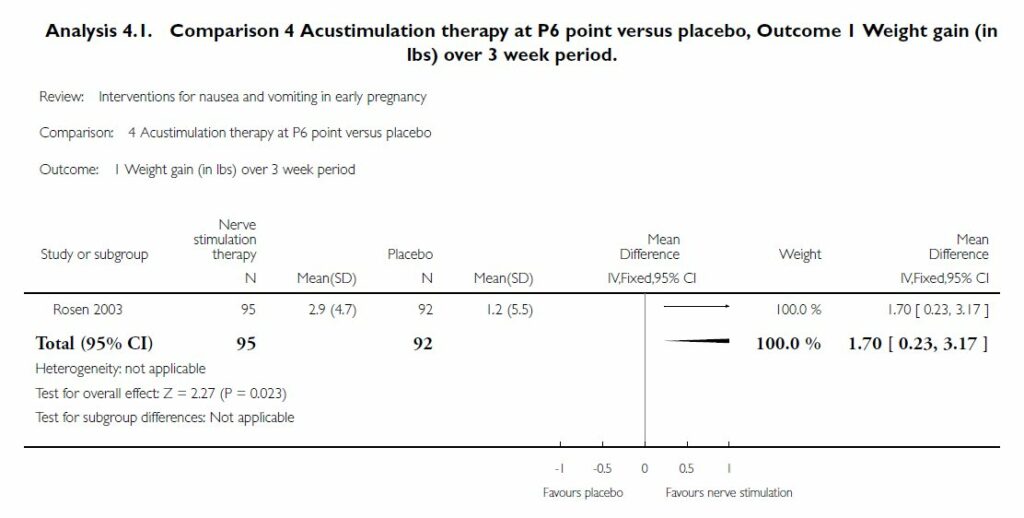
Figure 1. Comparaison entre électroacupuncture au 6MC versus placebo. Critère de jugement : gain de poids après une période de 3 mois [5].
Toujours selon Matthews et al., l’acupuncture traditionnelle ou au 6MC n’a montré aucun avantage significatif dans les nausées et vomissements versus placebo. Ils se basent encore une fois sur la seule étude de Smith et al. (n=593) [[7]] et omettent de dire qu’il y a une supériorité statistiquement significative d’un protocole d’acupuncture traditionnelle selon la différenciation des syndromes (zheng) (stase de qi de Foie, Chaleur de l’Estomac etc..) dans le groupe acupuncture (n=148) versus acupuncture factice placebo (n=148) en ce qui concerne les nausées (figure 2).
Notons par ailleurs que l’acupuncture factice n’est pas réellement placebo car il s’agit de puncturer sur des zones proches de celles du groupe acupuncture véritable, et, de ce fait, on ne peut que récuser ce placebo qui n’en est pas vraiment un. On sait ainsi que l’acupuncture feinte sur des non-points, surtout appliquée sur le même dermatome, n’est pas inerte et ne peut être considérée comme placebo car faisant intervenir le système limbique [[8]]. Ce qui veut dire que l’acupuncture traditionnelle ou acupuncture factice sur des points du même dermatome est équivalente en terme d’efficacité sur les nausées.
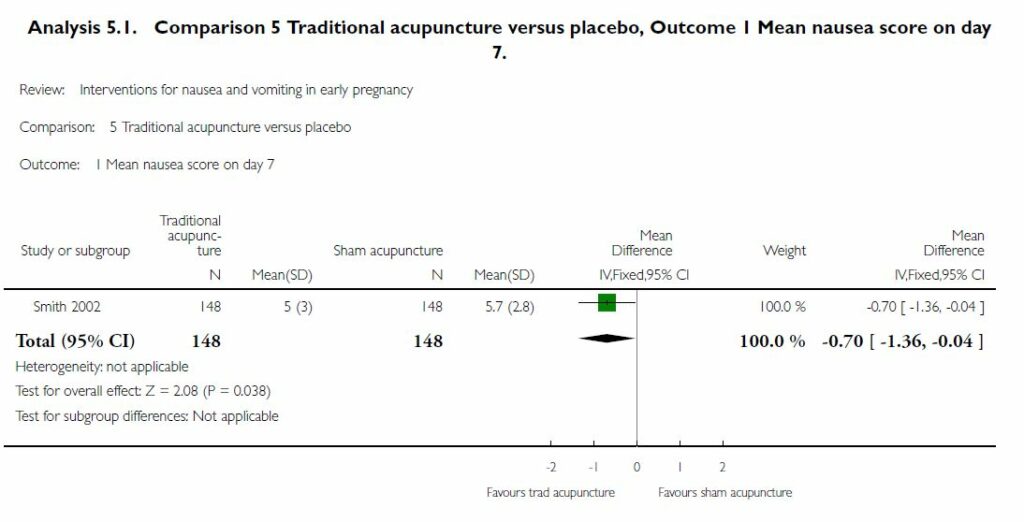
Figure 2. Le protocole d’acupuncture traditionnelle est plus efficace de manière statistiquement significative (différence moyenne à modèle fixe -0.70 ; IC 95%, -1,36 à -0,04 ; p=0,038) que l’acupuncture factice. Critère de jugement : les nausées au 7e jour [5].
Notons aussi que l’étude Cochrane 2015 fait abstraction de l’hyperemesis gravidarum qui sont des vomissements incoercibles s’accompagnant habituellement d’une perte de poids, d’une cétonurie et de troubles hydro-électrolytiques avec éventuelle déshydratation. Des ECR [9-11] objectivent une efficacité dans cette pathologie et Nguyen dans son article de 2006 [[12]], toujours d’actualité, montre l’intérêt de l’acupuncture versus métoclopramide. Aucun effet indésirable, aucun incident ou accident grave n’a été décrit au cours des séances d’acupuncture ou d’EA chez les femmes enceintes [[13],[14]]. Le métoclopramide, quant à lui, ne possède pas l’indication spécifique pour les NVg et d’ailleurs ne peut être prescrit que de manière très ponctuelle sans excéder cinq jours en raison des risques neurologiques et cardiaques.
La Haute Autorité de Santé en France en 2005 précise que la stimulation du point d’acupuncture 6MC est efficace dans les nausées et vomissements gravidiques avec un grade de recommandation A, c’est- à-dire preuve scientifique établie [[15]]. En Grande Bretagne, le rapport du National Institute for Health and Care Excellence (NICE) de 2008 recommande l’utilisation du point 6MC [[16]]. En conclusion, l’utilisation de l’acupuncture dans les NVg chez la femme enceinte peut toujours être proposée en 2015 avec un grade A de recommandation avec un niveau 1 de preuve scientifique établie selon les recommandations de la HAS.
Prévention de l’avortement spontané ou fausse couche
Il s’agit de l’expulsion spontanée du produit de la fécondation entre la détection de celle-ci et la date de viabilité fœtale que l’on considère à 24 semaines d’aménorrhées (SA). On parle de fausse couche lorsque l’enfant ne montre aucun signe vital comme la respiration, les battements du cœur ou les pulsations du cordon ombilical et que son poids est inférieur à 500 g.
Depuis l’analyse de littérature réalisée en 2008 qui objectivait le peu d’études disponibles sur la prévention de l’avortement spontané par acupuncture [[17]], des auteurs ont suggéré en 2012 que l’acupuncture devait faire partie de l’arsenal thérapeutique dans la prévention des fausses couches en se basant sur quatre études concernant des soins de soutien (contrôle plus régulier avec monitoring, relaxation, soutien affectif, conseils informatifs sur mode de vie, alimentation etc.) [[18]]. En effet, lorsque les soins de soutien sont fournis pour les femmes présentant des fausses couches à répétition, on observait une augmentation des résultats bénéfiques dans les groupes en soutien par rapport aux groupes témoins recevant des soins prénataux classiques. Ainsi une étude observationnelle de cohorte prospective a rapporté un taux de grossesse de 75% au-delà de 24 semaines de gestation (n=226) [[19]] ; un ECR a objectivé un pourcentage de 86% dans le groupe soutien (n=44) versus 33% dans le groupe témoin (n=9) [[20]]. Cependant, concernant l’acupuncture, il n’existe qu’un seul essai pragmatique chinois positif. Mais il compare deux variétés d’acupuncture (n=60) mais avec des risques de biais importants sans troisième groupe témoin, sans aucune mise en insu et sans randomisation décrite [[21]]. De ce fait, difficile de conclure. On peut remarquer néanmoins que dans l’assistance médicale à la procréation (AMP), une étude a révélé une réduction statistiquement significative des taux de fausses couches chez les femmes recevant un traitement d’acupuncture (p<0,05). Bien que d’autres études soient nécessaires pour confirmer cela, les auteurs concluaient que l’acupuncture avait le potentiel de promouvoir des réponses hormonales bénéfiques en début de grossesse permettant d’éviter la menace d’avortement spontané [[22]]. En conclusion, dans cette indication, un niveau 4 de faible niveau de preuve scientifique avec un grade de recommandations C peut être retenu.
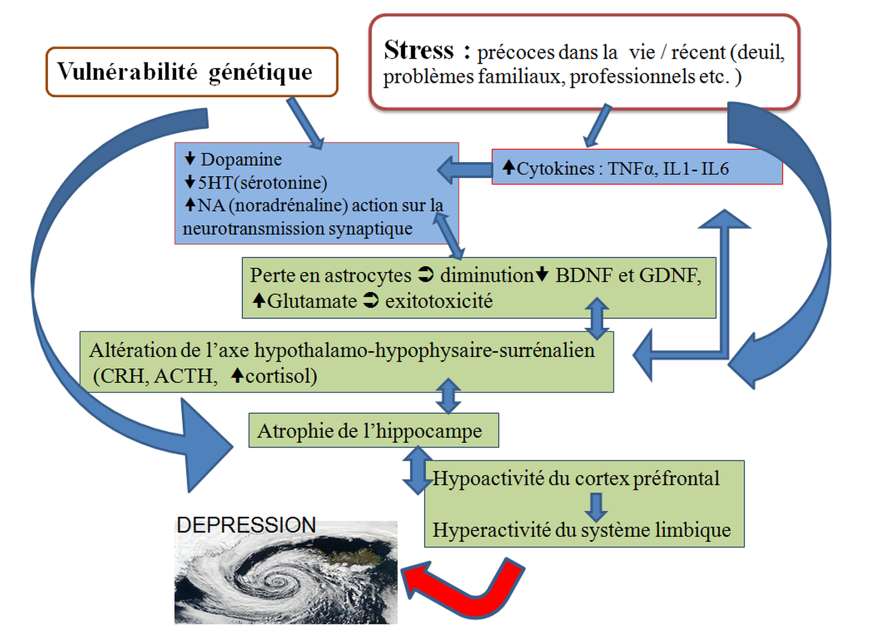
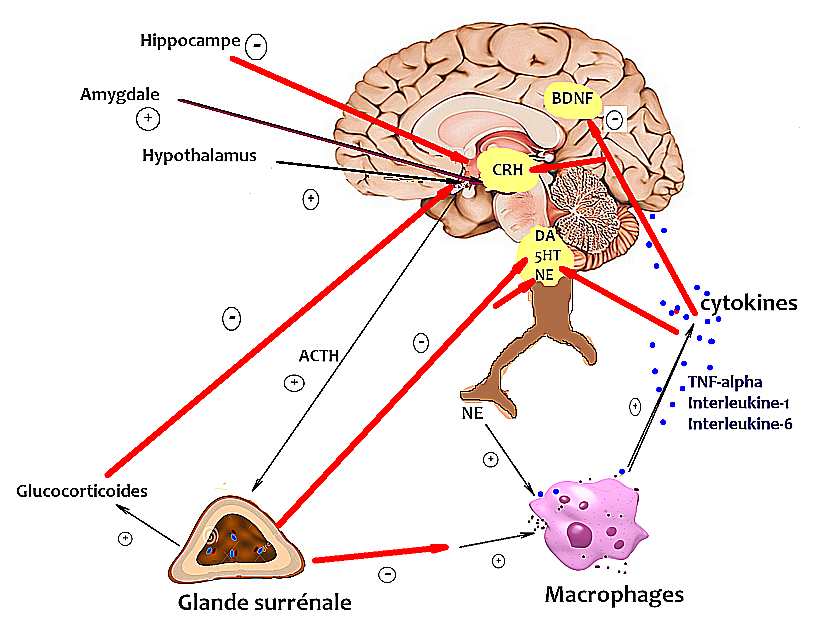
Syndrome anxio-dépressif durant la grossesse et en post-partum
Une méta-analyse de 2013 de la collaboration Cochrane [[23]] étudiant deux ECR réalisés en 2004 et 2010 [[24],[25]] a montré que les preuves ne sont pas concluantes alors qu’une revue systématique analysant les mêmes études, considère qu’il existe des preuves de haut niveau pour soutenir l’utilisation de l’acupuncture dans les états dépressifs majeurs durant la grossesse [[26]]. Un suivi acupunctural d’un cas clinique sur près de six mois permet à la patiente le sevrage complet de l’inhibiteur sélectif de la recapture de la sérotonine (ISRS) [[27]] laissant envisager que l’acupuncture peut être une alternative séduisante aux traitements classiques sans risque iatrogène, ni risques secondaires. A contrario, a été évoqué en fin de grossesse un risque accru d’hypertension artérielle pulmonaire néonatale chez les enfants de mères exposées à un ISRS [[28]].
Dans le post-partum, un ECR pilote en double aveugle réalisé durant les six mois ayant suivi l’accouchement, mais malheureusement de faible population (n=20) a objectivé que l’EA permettait de réduire de manière statistiquement significative l’état dépressif majeur en post-partum [[29]].
En conclusion, l’utilisation de l’acupuncture ou l’EA dans les états dépressifs chez la femme enceinte et en post-partum peut être proposée avec un grade B de présomption scientifique de niveau 2 de preuves selon les recommandations de la HAS.
Syndrome douloureux pelvien gravidique (syndrome de Lacomme) et douleurs lombaires basses
En 2007 et 2008 deux revues systématiques recommandaient d’utiliser l’acupuncture dans les douleurs pelviennes et lombaires basses. La revue de Cochrane (8 ECR répertoriés, n=1305) montrait que l’acupuncture offrait de meilleurs résultats antalgiques par rapport à la kinésithérapie, surtout dans les algies en fin de journée [[30]]. La revue de 2008 de Ee et coll. [[31]] confirmait ces résultats en analysant trois essais sur les quatre-cent-trente-deux références sélectionnées et estimait l’acupuncture, en adjonction au traitement standard, supérieure au traitement standard seul et à la kinésithérapie dans le soulagement des douleurs pelviennes et lombaires basses. Mais ils concluaient que les preuves étaient limitées du fait des nombreux biais et de la faiblesse méthodologique. Ils considéraient que de nouveaux essais contrôlés randomisés de haute qualité méthodologique étaient nécessaires. Quoiqu’il en soit en 2009, un grade de recommandations de niveau B était préconisé [[32]]. En 2015, la mise à jour de la revue Cochrane était réalisée (34 ECR, n=5121) ; six ECR (n=889) s’intéressant aux douleurs pelviennes et treize (n=2385 patientes) concernant à la fois les douleurs lombaires et pelviennes traitées par différentes interventions (exercices, kinésithérapie, manipulations, éducation, gymnastique aquatique, ceinture, acupuncture…) [[33]]. La conclusion évoluait peu, à savoir que l’acupuncture réduisait les douleurs lombo-pelviennes versus la prise en charge habituelle en se basant sur l’unique étude de Kvorning [[34]] (figure 3). Malheureusement, tout se base encore une fois sur une unique étude ouverte de qualité méthodologique médiocre (score de Jadad 2/5) et de faible population.
Ce syndrome douloureux gravidique suscite encore des études, même si elles ne sont pas toutes de haute qualité méthodologique. Ainsi, deux petites études prospectives ouvertes ont été réalisées dans le nord de la France, l’une au centre hospitalier de Lens (n=21), l’autre à celui de Douai (n=30) [[35],[36]]. Toutes deux ont montré une amélioration des algies mais aussi de l’incapacité fonctionnelle. Un ECR est en cours qui a bénéficié d’une étude pilote (n=41) objectivant également l’efficacité de l’acupuncture à la fois sur la douleur et la fonction [[37]].
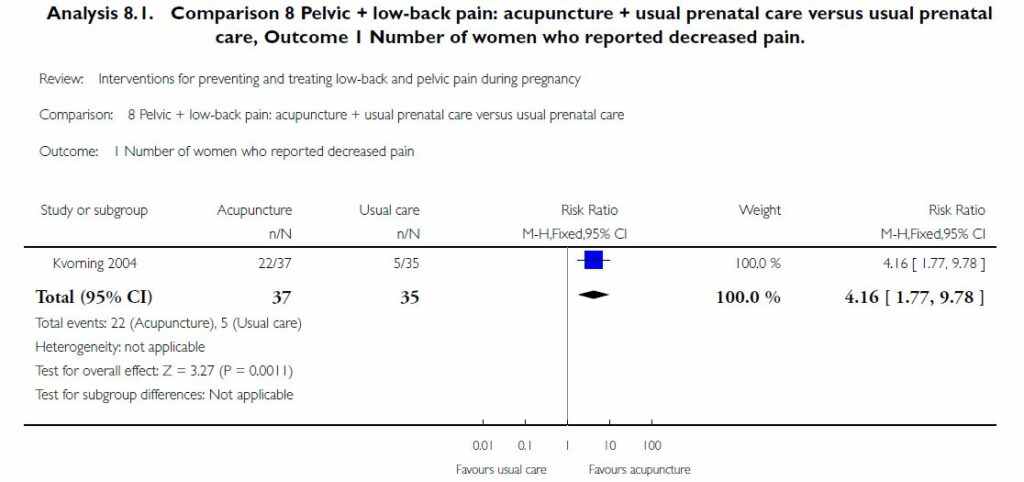
Figure 3. L’acupuncture associée aux soins usuels prénataux est statistiquement plus efficace (RR=4,16 IC 95% 1,77 -9,78 p=0,0011) que les soins usuels seuls [33].
Enfin, une revue de littérature systématique de novembre 2015 a conclu à partir de sept ECR que le traitement acupunctural durant la grossesse réduisait les algies lombo-pelviennes et améliorait la fonction et la capacité au travail. Aucun effet secondaire n’était objectivé. Les auteurs concluaient que le niveau de preuve était suffisamment important pour préconiser l’acupuncture dans les douleurs lombo-pelviennes de la grossesse [[38]]. Néanmoins, la population étudiée n’est pas encore très élevée et la méta-analyse n’a pas été réalisée en raison de l’hétérogénéité des ECR déjà présentés précédemment [32]. En conclusion et en attendant d’avoir un ECR de haute qualité méthodologique, un grade B de présomption scientifique de niveau 2 de preuves selon les recommandations de la HAS peut donc être proposé.
Engorgement mammaire et mastite
En 2011, une analyse des essais contrôlés randomisés avait montré l’intérêt de l’acupuncture dans les engorgements mammaires et les mastites. En effet, l’acupuncture en association avec les recommandations de positionnement correct du nourrisson offre une possibilité de prévenir les arrêts d’allaitement suite à des engorgements mammaires ou des mastites [[39]]. On observait ainsi chez les femmes recevant l’acupuncture versus soins habituels une plus grande amélioration statistiquement significative des symptômes à partir du 4e jour (RR= 0,82 ; IC 95% 0,82 [0,69-0,96], p=0,0014) et qui restait encore significative (p=0,041) au 5e jour [[40]]. Les auteurs de cette revue Cochrane avaient analysé l’ECR suédois de type pragmatique de Kvist de 2007 (n=140) [[41]]. L’action préventive de l’acupuncture dans l’atténuation des inconvénients de la montée laiteuse a bénéficié aussi d’une étude de cohorte (n=149), prospective et comparative (groupe acupuncture n=102 ; groupe témoin n=47) permettant d’analyser l’efficacité d’une seule et unique séance d’acupuncture réalisée au lendemain de l’accouchement. Les points choisis : 37VB (guangming), 41VB (zulinqi), 6R (zhaohai), 44E (neiting) ont diminué la douleur de la montée laiteuse dès J3 versus le groupe témoin [[42]]. Un grade B de présomption scientifique de niveau 2 de preuves selon les recommandations de la HAS peut donc être proposé.
Conclusion
En raison de la progression constante des études cliniques concernant la femme enceinte, le niveau de preuve évolue. Depuis 2010, deux-cent-quatre-vingt-deux publications ont été référencées dans la base de données américaine Pubmed-Medline.gov dépendant de la National Center for Biotechnology Information (NCBI) concernant l’obstétrique, dont soixante-quatre ECR. Ainsi selon l’HAS, un grade de recommandations A de preuve scientifique établie s’applique toujours aux nausées et vomissements gravidiques ; un grade de recommandations B de présomption scientifique est objectivé dans le syndrome anxio-dépressif, l’engorgement mammaire et la mastite ; et pour une nouvelle indication, les préventions de l’avortement spontané, un grade C de faible niveau de preuve scientifique peut être retenu.
Dans un prochain article, seront étudiées les autres indications de l’acupuncture chez la femme enceinte comme les versions, l’analgésie durant le travail, l’induction et la maturation … mais aussi la procréation médicale assistée.

Références
[1]. Stéphan JM. Acupuncture autour de la naissance : bases scientifiques et état des lieux. La revue Sage-femme. 2010;9(2):93-97.
[2]. HAS. Niveau de preuve et gradation des recommandations de bonne pratique – État des lieux. 2013. [cité le 04/12/2014]. Available from URL : http://www.has-sante.fr/portail/upload/docs/application/pdf/2013-06/etat_des_lieux_niveau_preuve_gradation.pdf.
[3]. Carrière C. Traitement des nausées et des vomissements gravidiques par acupuncture : synthèse méthodique des essais cliniques randomisés. Thèse de Diplôme d’état de Docteur en médecine. Bordeaux: Université Bordeaux 2; 10 mai 2004.
[4]. Helmreich RJ, Shiao SY, Dune LS. Meta-analysis of acustimulation effects on nausea and vomiting in pregnant women. Explore (NY). 2006 Sep-Oct;2(5):412-21.
[5]. Matthews A, Haas DM, O’Mathúna DP, Dowswell T. Interventions for nausea and vomiting in early pregnancy. Cochrane Database Syst Rev. 2015 Sep 8;9:CD007575.
[6]. Rosen T, de Veciana M, Miller HS, Stewart L, Rebarber A, Slotnick RN. A randomized controlled trial of nerve stimulation for relief of nausea and vomiting in pregnancy. Obstet Gynecol. 2003 Jul;102(1):129-35.
[7]. Smith C, Crowther C, Beilby J. Acupuncture to treat nausea and vomiting in early pregnancy: a randomized controlled trial. Birth. 2002 Mar;29(1):1-9.
[8]. Lund I, Lundeberg T. Are minimal, superficial or sham acupuncture procedures acceptable as inert placebo controls? Acupunct Med. 2006;24(1):13-5.
[9]. Mao ZN, Liang CE. [Observation on therapeutic effect of acupuncture on hyperemesis gravidarum]. Zhongguo Zhen Jiu. 2009 Dec;29(12):973-6.
[10]. Shin HS, Song YA, Seo S. Effect of Nei-Guan point (P6) acupressure on ketonuria levels, nausea and vomiting in women with hyperemesis gravidarum. J Adv Nurs. 2007;59(5):510-9.
[11]. Neri I, Allais G, Schiapparelli P, Blasi I, Benedetto C, Facchinetti F. Acupuncture versus pharmacological approach to reduce Hyperemesis gravidarum discomfort. Minerva Ginecol. 2005;57(4):471-5.
[12]. Nguyen J. L’acupuncture est égale ou supérieure au métoclopramide dans les vomissements gravidiques. Acupuncture & Moxibustion. 2006;5(1):55-61.
[13]. Clarkson CE, O’mahony D, Jones DE. Adverse event reporting in studies of penetrating acupuncture during pregnancy: a systematic review. Acta Obstet Gynecol Scand. 2015 May;94(5):453-64.
[14]. Carr DJ. The safety of obstetric acupuncture: forbidden points revisited. Acupunct Med. 2015 Oct;33(5):413-9.
[15]. Haute Autorité de Santé. Comment mieux informer les femmes enceintes ? Recommandations pour les professionnels de santé. 2005. Available from: URL: http://www.has-sante.fr/portail/upload/docs/application/pdf/infos_femmes_enceintes_rap.pdf.
[16]. National Institute for Health and Care Excellence (NICE). 2008. Available from: URL: https://www.nice.org.uk/guidance/cg62/resources/antenatal-care-for-uncomplicated-pregnancies-975564597445
[17]. Stéphan JM. Pathologies du premier trimestre de grossesse accessibles à l’acupuncture. Acupuncture & Moxibustion. 2008;7(3):256-262.
[18]. Betts D, Smith CA, Hannah DG. Acupuncture as a therapeutic treatment option for threatened miscarriage. BMC Complement Altern Med. 2012 Mar 22;12:20.
[19]. Brigham SA, Conlon C, Farquharson RG. A longitudinal study of pregnancy outcome following idiopathic recurrent miscarriage. Hum Reprod. 1999;14(11):2868-71
[20]. Liddell HS, Pattison NS, Zanderigo A. Recurrent miscarriage–outcome after supportive care in early pregnancy. Aust N Z J Obstet Gynaecol. 1991;31(4):320-2.
[21]. Li X, Xie G. Observation on 80 cases of incipient abortion treated with acupuncture via lingguibafa and differential point selection. Shenzhen Journal of Integrated Traditional Chinese and Western Medicine. 2005;15(2).
[22]. Magarelli PC, Cridennda DK, Cohen M. Changes in serum cortisol and prolactin associated with acupuncture during controlled ovarian hyperstimulation in women undergoing in vitro fertilization-embryo transfer treatment. Fertil Steril. 2009;92(6):1870-9.
[23]. Dennis CL, Dowswell T. Interventions (other than pharmacological, psychosocial or psychological) for treating antenatal depression. Cochrane Database Syst Rev. 2013;7:CD006795. doi: 10.1002/14651858.CD006795.pub3.
[24]. Manber R, Schnyer RN, Allen JJ, Rush AJ, Blasey CM. Acupuncture: a promising treatment for depression during pregnancy. J Affect Disord. 2004;83(1):89-95.
[25]. Manber R, Schnyer RN, Lyell D, Chambers AS, Caughey AB, Druzin M, Carlyle E, Celio C, Gress JL, Huang MI, Kalista T, Martin-Okada R, Allen JJ. Acupuncture for depression during pregnancy: a randomized controlled trial. Obstet Gynecol. 2010;115(3):511-20.
[26]. Sniezek DP, Siddiqui IJ. Acupuncture for Treating Anxiety and Depression in Women: A Clinical Systematic Review. Medical Acupuncture. 2013;25(3):164-172.
[27]. Stéphan JM. Syndrome anxio-dépressif et grossesse : synthèse à propos d’un cas clinique traité par zhenjiu (针灸) et électroacupuncture. Acupuncture & Moxibustion. 2015;14(2):102-111.
[28]. Centre de Référence sur les Agents Tératogènes (CRAT). [cité le 27 juillet 2015]. Available from URL : http://www.lecrat.org/article.php3?id_article=2#
[29]. Chung KF, Yeung WF, Zhang ZJ, Yung KP, Man SC, Lee CP, Lam SK, Leung TW, Leung KY, Ziea ET, Taam Wong V. Randomized non-invasive sham-controlled pilot trial of electroacupuncture for postpartum depression. J Affect Disord. 2012 Dec 15;142(1-3):115-21.
[30]. Pennick VE, Young G. Interventions for preventing and treating pelvic and back pain in pregnancy. Cochrane Database Syst Rev. 2007(2):CD001139.
[31]. Ee CC, Manheimer E, Pirotta MV, White AR. Acupuncture for pelvic and back pain in pregnancy: a systematic review. Am J Obstet Gynecol. 2008 Mar;198(3):254-9.
[32]. Stéphan JM. Acupuncture autour de la naissance : bases scientifiques et état des lieux dans les nausées et le syndrome de Lacomme. Acupuncture & Moxibustion. 2009;8(2):86-93.
[33]. Liddle SD, Pennick V. Interventions for preventing and treating low-back and pelvic pain during pregnancy. Cochrane Database Syst Rev. 2015 Sep 30;9:CD001139.
[34]. Kvorning N, Holmberg C, Grennert L, Aberg A, Akeson J. Acupuncture relieves pelvic and low-back pain in late pregnancy. Acta Obstet Gynecol Scand. 2004 Mar;83(3):246-50.
[35]. Stéphan JM. Sanyinjiao et périnée, zhubin et neiting dans le syndrome de Lacomme, sphygmologie quantitative. Acupuncture & Moxibustion. 2013;12(2):147-151.
[36]. Stéphan JM. DIU d’Acupuncture Obstétricale : tableaux d’une exposition. Baihui et poussée hémorroïdaire post-partum ; qualité de vie et douleurs dans le syndrome de Lacomme. Acupuncture & Moxibustion. 2013;12(4):330-332.
[37]. Nicolian S, Gambotti L, Charbit B, Durand-Zaleski I, Nie G, Duhamel G, Liu B, Dommergues M. Traitement par acupuncture des douleurs lombo-pelviennes de la grossesse: Résultats de l’étude préliminaire. Projet GAME (Grossesse et Acupuncture : étude Médico Economique) No. HAO11037. Acupuncture & Moxibustion. 2012;11(3):189-195.
[38]. Gutke A, Betten C, Degerskär K, Pousette S, Fagevik Olsén M. Treatments for pregnancy-related lumbopelvic pain: a systematic review of physiotherapy modalities. Acta Obstet Gynecol Scand. 2015 Nov;94(11):1156-67.
[39]. Stéphan JM. L’acupuncture dans l’engorgement mammaire et la mastite. Acupuncture & Moxibustion. 2011;10(3):180-185.
[40]. Mangesi L, Dowswell T. Treatments for breast engorgement during lactation. Cochrane Database Syst Rev. 2010 Sep 8;(9).
[41]. Kvist LJ, Hall-Lord ML, Rydhstroem H, Larsson BW. A randomised-controlled trial in Sweden of acupuncture and care interventions for the relief of inflammatory symptoms of the breast during lactation. Midwifery. 2007;23(2):184-195.
[42]. Stéphan JM. DIU d’Acupuncture Obstétricale : tableaux d’une exposition. Canal carpien, prise en charge de la montée laiteuse, variétés occipito-postérieures et travail. Acupuncture & Moxibustion. 2013;12(3):240-245.
Stéphan JM. Obstétrique et acupuncture factuelle. Quel niveau de preuve en 2015 ? Acupuncture & Moxibustion. 2015;14(4):285-291. (Version PDF imprimable)