Les particularités du traitement du syndrome du canal carpien durant la grossesse
Le syndrome du canal carpien est une neuropathie compressive dont la prévalence varie de 21 à 59 % chez la femme enceinte selon les études. Il n’existe actuellement aucune prise en charge clairement établie. De ce fait, l’acupuncture apparaît comme une alternative possible, surtout qu’elle est déjà utilisée avec succès dans la population générale [5-7]. L’apparition du syndrome de canal carpien pendant la grossesse s’expliquerait par un phénomène de rétention d’eau avec œdème en regard du ligament annulaire du carpe, entraînant un phénomène compressif du nerf médian (figure 1).
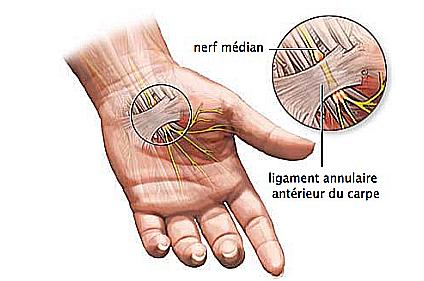
Figure 1. Compression du nerf médian en regard du ligament annulaire du carpe chez la femme enceinte.
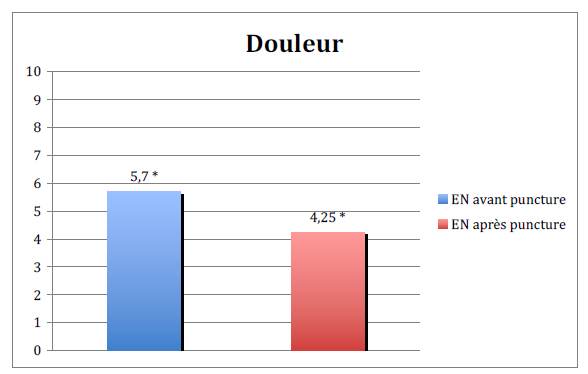
Une autre hypothèse mettrait en exergue la vulnérabilité particulière du nerf périphérique, liée à l’œdème de la gaine péri et épi-neurale sous l’effet des hormones, de la rétention d’eau et/ou de la carence en vitamine B6. Cliniquement, il a été remarqué que la symptomatologie du syndrome du canal carpien pendant la grossesse était différente de celle du syndrome du canal carpien idiopathique. En effet, la compression du nerf médian semble s’installer de façon aiguë ou subaiguë ; les paresthésies sont diurnes et s’accompagnent de phénomènes douloureux associées à une perte de force de préhension et de dextérité. Quoi qu’il en soit la plupart de ces syndromes s’améliorent spontanément après l’accouchement. La douleur diminue rapidement dans les premières semaines, mais des symptômes peuvent persister dans 50 % des cas un an après et dans 30 % des cas jusqu’à trois ans après l’accouchement. Patricia Gautier a donc réalisé une étude prospective au Centre Hospitalier de Douai du 29 juillet 2010 au 14 octobre 2011. Deux séances d’acupuncture d’une durée de vingt minutes, à une semaine d’intervalle ont été réalisées. Les critères de jugement principaux avec mesures par une échelle visuelle analogique (EVA) sont : l’évolution du caractère douloureux du syndrome du canal carpien ; l’évolution de la gêne occasionnée au quotidien ; l’évolution de l’intensité des symptômes. Les critères secondaires sont essentiellement l’évaluation de leur ressenti par rapport à l’acupuncture. Ont été utilisés les points suivants : 7MC (daling) en dispersion pour vider le Méridien de son excès d’énergie ; 4MC (ximen) en tonification, car point xi, considéré donc comme point des affections aiguës ; 11GI (quchi), point qui fait circuler le qi, chasse le vent et l’humidité, équilibrant le Sang et l’Energie ; 10GI (shousanli) qui désobstrue le Méridien en facilitant la circulation.
Dix-neuf patientes de 24 à 39 ans ont été incluses. Le syndrome du canal carpien était bilatéral dans 78,95% avec présence d’œdèmes au niveau des mains dans 78,95%.
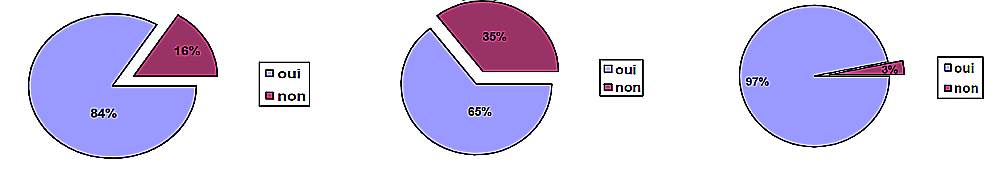
L’étude a montré que la première séance d’acupuncture a apporté une amélioration dans 89,47 % des cas, avec une amélioration la nuit pour 94,73 % et la journée pour 63,16 % (figure 2).
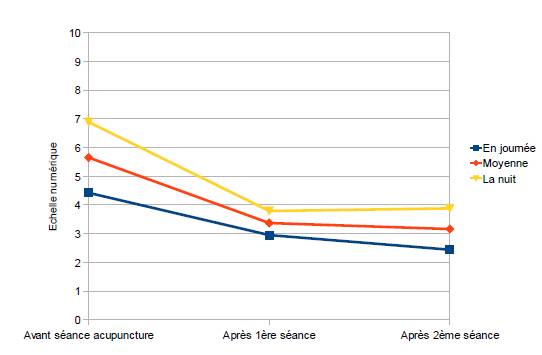
Figure 2. Évolution du caractère douloureux après les deux séances d’acupuncture.
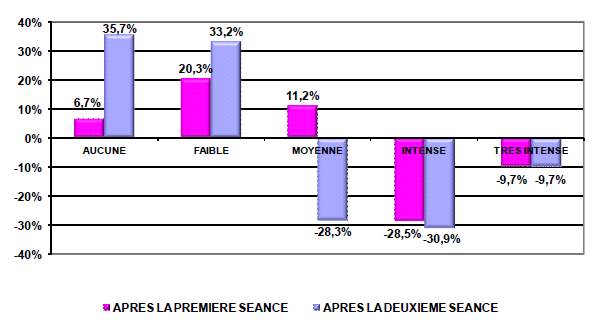
La gêne ressentie diminue progressivement avec les séances d’acupuncture dans 63,7 % des cas. L’intensité des symptômes diminue progressivement avec les séances dans 68,42 % et reste stable dans 21,05 %. Sur un effectif de 18 patientes, 94,44% estiment avoir été soulagées par l’acupuncture, la patiente n’ayant pas été soulagée a été césarisée pour prééclampsie (figure 3).
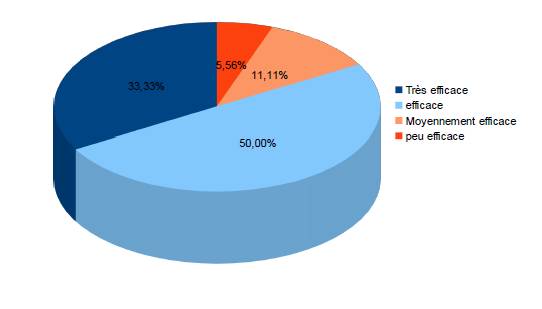
Figure 3. Pourcentages de l’indice de satisfaction des patientes.
Bien sûr cette étude clinique sur une population faible est non randomisée, sans groupe en aveugle, sans utilisation d’aiguille placebo. Cependant, elle ouvre des perspectives intéressantes de traitement du canal carpien en obstétrique. Le soulagement est rapide, dès la première séance dans la majorité des cas ; de même le confort des patientes s’améliore avec le nombre de séances. Il serait intéressant donc de confirmer les résultats de cette étude préliminaire par un essai contrôlé randomisé de bonne qualité méthodologique avec des effectifs plus importants.

Action préventive de l’acupuncture dans l’atténuation des inconvénients de la montée laiteuse
Même si les bénéfices de l’allaitement maternel sont connus, la décision finale d’allaiter ou pas appartient à la mère. En cas de refus, il est alors nécessaire de gérer la montée laiteuse physiologique. Pour l’éviter, la bromocriptine peut être prescrite. Cependant il existe de nombreuses contre-indications. Perrine Romion, Anne-Claire Hequet-Proy et Audrey Baratte ont donc choisi de s’intéresser à la prévention des inconvénients de la montée laiteuse par une seule et unique séance d’acupuncture réalisée au lendemain de l’accouchement.
Elles ont réalisé une étude de cohorte (n=149), prospective et comparative (groupe acupuncture n=102 ; groupe témoin n=47) qui s’est déroulée du 1er janvier au 1er avril 2010, à la maternité Jeanne de Flandre, dans le service de suites de couches
L’objectif principal de leur étude est d’évaluer si l’ensemble des points d’acupuncture choisis peut être considéré comme une prévention des inconvénients de la montée laiteuse chez les femmes non allaitantes et ayant une contre-indication à la bromocriptine. Les critères de jugements principaux sont la douleur (mesurée sur une échelle visuelle de 0 à 5) et l’intensité de la montée de lait. La cotation de la montée laiteuse (de 0 à 3) s’effectue de J1 à J5 selon les critères : force 0 signifiant aucune montée de lait ; force 1 : une simple augmentation du volume des seins (0 et 1 correspondant à une absence de montée de lait) ; 2 : une tension mammaire de moyenne intensité ; 3 : une tension mammaire très importante.
Après l’accouchement, on observe généralement deux tableaux cliniques selon la différenciation des syndromes (bianzheng) :
– Le vide de qi ou de Sang qui peut engendrer une absence d’écoulement de lait ou en faible abondance, aqueux et dilué. Les seins sont mous, non distendus et la patiente est pâle, fatiguée avec un pouls faible. Le principe du traitement est alors de tonifier le qi, nourrir le Sang, et de retenir les liquides.
– On peut aussi avoir Stagnation de qi donc Feu du Foie. L’écoulement de lait est épais, les seins sont distendus et douloureux, ainsi que les hypochondres. La patiente est irritable, insomniaque, se plaint de céphalées, de soif, d’amertume dans la bouche, et de constipation. Sa langue est rouge, plus rouge sur les bords, avec un enduit jaune. Son pouls est en corde et rapide. Le principe du traitement est d’apaiser le Foie et de drainer le Feu.
Comme il s’agit d’agir en préventif, le choix des points a été dicté dans le but d’éviter l’afflux de qi et la stase de yang aux seins, en le faisant circuler, et, d’harmoniser les méridiens Foie et Vésicule Biliaire tout en dispersant la chaleur et l’humidité. Les points ont été choisis selon ces principes : 37VB (guangming), 41VB (zulinqi), 6R (zhaohai), E44 (neiting).
Les résultats montrent que l’acupuncture est efficace sur la douleur de la montée de lait puisque 67,2% des patientes ayant reçu de l’acupuncture ont peu ou pas eu d’algies versus 52,4% des patientes dans le groupe témoin (figure 4).
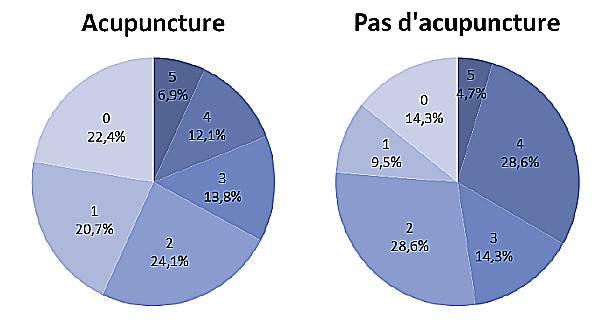
Figure 4. Évaluation de la douleur dans le groupe acupuncture et el groupe témoin sans acupuncture avec cotation de 1 à 5 (5 étant un niveau de douleur maximum et 0 pas de douleur). 67,2% ont eu peu de douleur versus 52,4% dans le groupe témoin.
L’apparition de la montée laiteuse est moins forte dans le groupe acupuncture que dans celui témoin (figure 4).
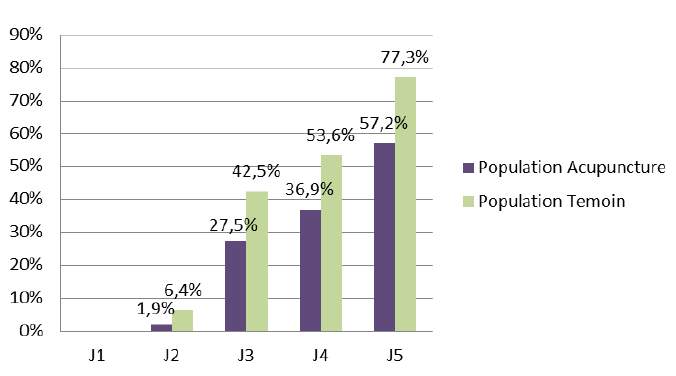
Figure 5. Montée de lait effective par jour et selon les deux groupes.
En ce qui concerne l’intensité de la montée laiteuse, les auteurs observent une diminution de l’intensité de la montée laiteuse à partir de J2. Ainsi au 3e jour (J3) après l’accouchement, environ la moitié des patientes sous acupuncture (49%) ont une montée laiteuse cotée à 0 par rapport aux 31,9 % des patientes témoins. Pour les forces 1 et 2, les répartitions sont semblables : environ un quart des patientes pour chaque force (de 22,5 à 25,5%). Par contre, l’intensité de la montée laiteuse est de force 3 pour 4,9% de nos patientes avec acupuncture contre 19,1% des patientes témoins. Ainsi, seulement 27,5% de la population acupuncture a une montée de lait contre 42,5% pour la population témoin. De plus, cette montée laiteuse existante dans la population acupuncture est majoritairement de moindre intensité que celle de la population témoin (figure 6).
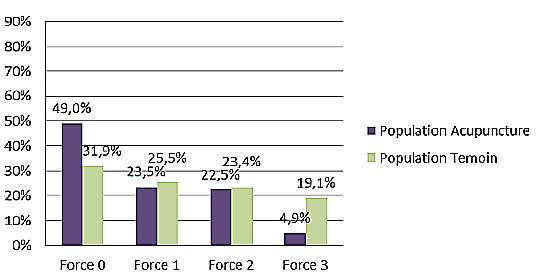
Figure 6. La montée laiteuse au 3e jour après l’accouchement selon les critères d’intensité.
On peut regretter néanmoins que cette étude manque de données statistiques exploitables pouvant objectiver une efficacité statistiquement significative entre les différents critères d’intensité, même si le graphique est parlant par exemple pour la force 3. Pour éviter la subjectivité de la cotation de la montée laiteuse, la mesure centimétrique du tour de poitrine prise de façon quotidienne aurait été intéressante. Cette étude clinique peut donc être considérée comme une étude préliminaire ouvrant la porte à un grand ECR.

Intérêt de l’acupuncture dans le traitement des variétés occipito-postérieures
La variété occipito-postérieure est une présentation céphalique dans laquelle l’occiput est situé en regard du sinus sacro-iliaque sur l’un des deux diamètres obliques du détroit supérieur du bassin (figure 7). Mais cette orientation de la tête fœtale peut entraîner une majoration des dystocies du travail et une augmentation des complications maternelles et fœtales si elles ne sont pas corrigées avant l’expulsion. Afin d’aider à la rotation de la tête fœtale, des traitements sont proposés en salle de naissance comme le renforcement du moteur utérin par une perfusion d’ocytocine ainsi que l’utilisation de postures.
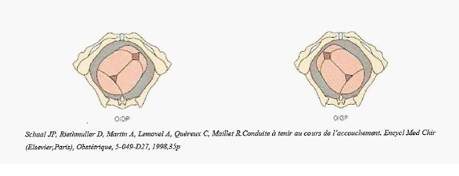
Figure 7. Les variétés postérieures : Occipito iliaque droite postérieure (OIDP) observées dans 33% des cas ; occipito iliaque gauche postérieure (OIGP) dans 6% des cas.
Clélia Capron et Élodie Hubert ont réalisé une étude prospective contrôlée non randomisée au bloc obstétrical du Centre Hospitalier de Douai (n=60) du 16 octobre 2011 au 16 mai 2012.
Le critère de jugement principal était d’améliorer la gestion du travail en termes de douleur, d’anxiété et d’aide à la rotation de la tête fœtale. Le critère secondaire était d’objectiver une action positive sur l’accouchement et les conséquences obstétricales et néonatales d’un travail ayant présenté une variété occipito-postérieure. Les critères d’inclusion à l’étude étaient : grossesse unique > 37SA, présentation céphalique, primipare ou multipare, un travail spontané, un déclenchement ou une maturation cervicale.
Les patientes ont été réparties en deux groupes durant le travail, mais sans randomisation : un groupe acupuncture (n=30), un groupe témoin (n=30).
Les points choisis se puncturent en trois temps au cours du travail (figure 8).
La première séance s’effectue dès le diagnostic de variété postérieure avec la puncture de 14F (qimen) et 32V (cialio) maintenus en place par un adhésif durant toute la durée du travail jusqu’à la délivrance ou la suture si besoin ; 7C (shenmen) et 9R (zhubin) pendant vingt minutes.
La deuxième séance se déroule dès que les contractions utérines (CU) sont régulières (toutes les 2-3 minutes) avec puncture des points 3F (taichong), 60V (kunlun) et 67V (zhiyin) pendant 20 minutes.
La troisième séance se fait à dilatation complète, le point 34VB (yanglingquan) est poncturé pendant vingt minutes.

Figure 8. Le protocole d’acupuncture suivi.
Les résultats montrent qu’il n’y a pas de différence significative entre les deux groupes concernant la douleur (p=0,24) et l’anxiété (p=0,23). D’autre part, pas de différence significative non plus entre les deux groupes concernant la rotation des variétés postérieures. En effet, à la 3e séance, 48% des variétés deviennent antérieures et 52% restent postérieures dans le groupe acupuncture ; pour le groupe témoin, 59% des variétés deviennent antérieures, 41% restent postérieures. Il n’y a pas de différence significative (p=0,58) entre les deux groupes selon le test de Fisher (figure 9).
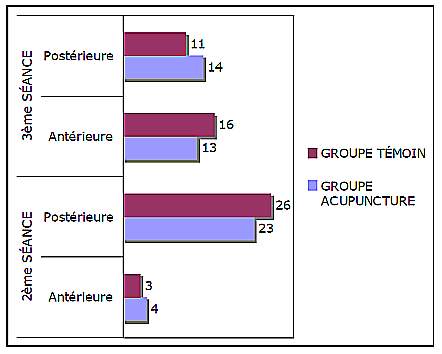
Figure 9. Pas de différence significative à la 2e (p=0,70) et 3e séance (p=0,58) entre les deux groupes concernant la rotation des variétés postérieures.
Si ce protocole d’acupuncture n’apporte aucune aide à la rotation de la tête fœtale par rapport au protocole du groupe témoin (p=0,58), on observe néanmoins qu’il a une action positive sur les critères secondaires de l’étude, à savoir l’accouchement et les conséquences obstétricales et néonatales (figure 10). On sait que la première conséquence des variétés postérieures est l’allongement de la durée du travail. Sa réduction était alors un bénéfice escompté de ce protocole. Il est observé, autant pour les primipares que pour les multipares, une durée moyenne du travail plus courte, non significative pour les primipares (p=0,21 ; test de Student) mais statistiquement significative chez les multipares (p=0,02). Chez les primipares et multipares, on note également une durée à dilatation complète inférieure dans le groupe acupuncture par rapport au groupe témoin. Cette différence est statistiquement significative (p=0,0002) dans le groupe des primipares (45 min avec acupuncture versus 1h48 dans le groupe témoin), mais pas dans le groupe des multipares (p=0,75).
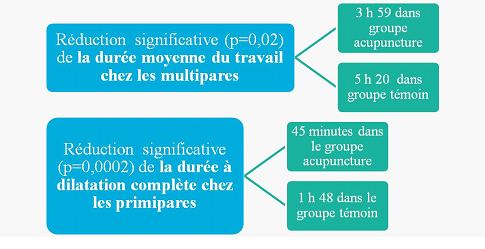
Figure 10. Les actions positives sur les critères secondaires de l’étude, à savoir réduction de la durée moyenne du travail et de la durée à dilatation complète.
En conclusion, cette étude non randomisée et sans mise en insu ouvre néanmoins la voie à de nouvelles études cliniques. Et même si la facilitation de la rotation n’a pas été validée, l’apport positif de l’acupuncture sur la dynamique du travail est prometteur. Une étude de plus grande puissance et de haute qualité méthodologique pourrait confirmer les tendances observées.

Références
[1]. Décret n° 2008-863 du 27 août 2008 complétant le code de déontologie des sages-femmes. Available from URL: http://www.legifrance.gouv.fr/affichTexte.do?cidTexte=JORFTEXT000019386996.
[2]. Arrêté du 2 novembre 2009 fixant la liste des diplômes permettant l’exercice des actes d’acupuncture par les sages-femmes. Available from URL: http://www.legifrance.gouv.fr/affichTexte.do?cidTexte=JORFTEXT000021245638.
[3]. Stéphan JM. DIU d’Acupuncture Obstétricale : tableaux d’une exposition. Acuterme, zhubin et mise en route du travail dans les ruptures prématurées des membranes. Acupuncture & Moxibustion. 2013;12(1):69-72.
[4]. Stéphan JM. DIU d’Acupuncture Obstétricale : tableaux d’une exposition. Sanyinjiao et périnée, zhubin et neiting dans le syndrome de Lacomme, sphygmologie quantitative. Acupuncture & Moxibustion. 2013;12(2):147-151.
[5]. Stéphan JM. L’acupuncture dans le syndrome du canal carpien. Rôle du jing jin du Maître du Cœur. Méridiens. 1997;108:181-192.
[6]. Goret O. Conduite à tenir. Canal carpien ». Acupuncture et Moxibustion. 2006;5(1):62-64.
[7]. Goret O. Evaluation de l’acupuncture. Le traitement par laser-acupuncture associée au TENS est efficace dans le syndrome du canal carpien. Acupuncture et Moxibustion. 2006;5(2):158-161.

Le décret n° 2008-863 du 27 août 2008 complétant le code de déontologie des sages-femmes [[1]] et l’arrêté du 2 novembre 2009 [[2]] ont légalisé la pratique de l’acupuncture chez les sages-femmes à condition d’être titulaire du diplôme interuniversitaire (DIU) d’acupuncture obstétricale. Voici trois nouvelles présentations de mémoires soutenus à Lille en 2012 sous la direction du Professeur Véronique Houfflin-Debarge et des coordinateurs les Drs Marie-Hélène Montaigne et Jean-Marc Stéphan, faisant suite aux travaux précédemment décrits [[3],[4]] et montrant que la recherche clinique réalisée par nos étudiantes et sous contrôle de leur chef de service obstétricien ne s’essouffle pas.