Le décret n° 2008-863 du 27 août 2008 complétant le code de déontologie des sages-femmes [[1]] et l’arrêté du 2 novembre 2009 [[2]] ont légalisé la pratique de l’acupuncture chez les sages-femmes à condition d’être titulaire du diplôme interuniversitaire (DIU) d’acupuncture obstétricale. Voici une nouvelle présentation de mémoire soutenu à Lille en 2013 sous la direction du Professeur Véronique Houfflin-Debarge et des coordinateurs les Drs Marie-Hélène Montaigne et Jean-Marc Stéphan, faisant suite aux travaux précédemment décrits [3-8] et montrant que la recherche clinique réalisée par nos étudiantes et sous contrôle de leur chef de service obstétricien ne s’essouffle pas.

L’examen de la langue et son aide au diagnostic et à la prise en charge du diabète gestationnel
Au cours de la grossesse, trois tableaux majeurs de diabète gestationnel sont décrits selon la différenciation des syndromes zheng : le Vide de qi de Rate ; la stagnation du qi de Foie qui peut engendrer un Feu de Foie ; la Chaleur ou le Feu de l’Estomac.
Le diabète gestationnel par Vide de qi de la Rate
Ce tableau est plutôt présent chez des patientes démarrant leur grossesse avec un surpoids voire une obésité, ayant depuis toujours une alimentation trop grasse et trop sucrée. Leur diabète gestationnel évolue souvent vers un diabète non insulinodépendant de type II.
Les signes cliniques habituellement décrits sont la fatigue et la lassitude mentale, la pâleur, la faiblesse des membres, les selles molles et morcelées, l’inappétence, les nausées, la plénitude de la poitrine et de l’épigastre, les ballonnements post-prandiaux, le peu de prise de poids malgré la grossesse.
La sphygmologie objective des pouls faibles (ruo) ou vides (xu), voire fins (xi) et mou (ruo).
La langue est gonflée, large, molle, pâle, avec empreintes dentaires et enduit blanc fin.
Le diabète gestationnel par stagnation du qi de Foie
On retrouve ce tableau chez des patientes anxieuses, irritables, soucieuses, instables émotionnellement qui ont du mal à « digérer » les évènements. Elles sont soumises aux colères et au grignotage compulsif avec une tendance aux addictions. Elles ont besoin de manger à heure fixe, sinon elles souffrent de céphalées.
Les signes cliniques varient selon leur humeur qui est changeante : oppression et plénitude de la poitrine et des hypochondres, douleurs erratiques, nausées, vomissements, diarrhée, constipation ou alternance des deux, dysménorrhée et irrégularité des menstruations antérieure à la grossesse. Et s’il y a une ascension du yang avec Feu du Foie, on retrouvera l’irritabilité, la colère, les vertiges, les céphalées, le visage et les yeux rouges, les urines foncées et rares, la soif, la sensation de chaleur et la transpiration nocturne.
Les pouls sont tendus (xian) qui deviennent rapides (shuo) si Feu de Foie, mais restent fins (xi) si on est au début du stade d’ascension du yang engendrant un Vide.
La langue devient rouge surtout sur les bords avec un enduit lingual jaune si ascension du yang avec plus ou moins Feu de Foie.
Le diabète gestationnel par Chaleur ou Feu de l’Estomac
Ces patientes se sentent bien en début de grossesse, les nausées étant calmées par l’absorption d’aliments sucrés avec préalablement des habitudes diététiques sucrées et grasses. Elles ne sont pas nécessairement en surpoids et certaines maigrissent même en début de grossesse. Elles présentent une tendance à la boulimie, ont souvent soif et boivent beaucoup, attirées par des boissons froides et sucrées.
On retrouve dans les signes cliniques des gastralgies, des nausées et parfois des vomissements de mucosités toujours acides ou amères, mais accompagnés de polydipsie. Les autres symptômes : oligurie, malaise avec douleur précordiale, sommeil agité, constipation, goût amer dans la bouche sèche, gingivite, stomatite, aphtes, gonflement et saignement des gencives, haleine fétide.
Le pouls est rapide (shuo), glissant (hua).
La langue est rouge et sèche avec un enduit jaune épais.
L’étude diagnostique
Aude Sales et Marie-Céline Leroux ont réalisé une étude d’octobre 2012 à mars 2013 à visée diagnostique à la maternité Saint Vincent de Paul à Lille dans le service des consultations prénatales. Il s’agit d’une étude clinique ouverte incluant vingt-et-une patientes en début de 2e trimestre de la grossesse. Elles présentaient un ou plusieurs facteurs de risque de diabète gestationnel : âge maternel élevé, indice de masse corporel (IMC) élevé, antécédents de diabète gestationnel familial ou obstétrical.
Les critères principaux étudiés sur la langue ont été la couleur, la taille, la tonicité, l’humidité, l’épaisseur et la couleur de l’enduit sans oublier de visualiser la présence d’empreintes des dents.
Les critères secondaires : palpation des points mu 13F (zhangmen), 14F (qimen), 12VC (zhongwan) ainsi que la palpation des pouls.
Les patientes sont réparties en trois groupes de manière non aléatoire.
Le groupe A : dix patientes non diabétiques n’ayant pas eu de bébé macrosome et dont la prise de poids est normale pendant la grossesse (≤ 15kg).
Le groupe B : six patientes diabétiques dont le diagnostic biologique a été établi pendant la grossesse.
Le groupe C : cinq patientes dont l’hyperglycémie provoquée par voie orale (HPO) était normale mais soit le bébé était macrosome, soit la prise de poids a été excessive (entre 18 et 42 kg) présageant peut-être une maladie diabétique latente ou non diagnostiquée.
Les principaux résultats de l’étude d’Aude Sales et Marie-Céline Leroux
La couleur. On ne retrouve pas de prévalence de la langue rouge, signe de Chaleur, dans le groupe A, mais plutôt dans le groupe B et C des patientes diabétiques ou en latence. Par contre, la langue pâle, signe de Vide de qi de Rate est retrouvée davantage dans le groupe A.
La taille. La taille large de la langue est retrouvée majoritairement (76%, soit seize patientes), et surtout dans le groupe A (100%) avec empreinte des dents, objectivant un Vide de qi de Rate. Cela montre la fréquence importante de signes linguaux de Vide de qi de Rate rencontrés chez les femmes ayant des facteurs de risques et sans doute majorés pendant la grossesse par l’augmentation physiologique des signes de Vide de yang.
La tonicité. Treize patientes présentent une langue molle, large et humide montrant une accumulation d’humidité et confirme à nouveau la grande fréquence du Vide de qi de Rate (figure 1).
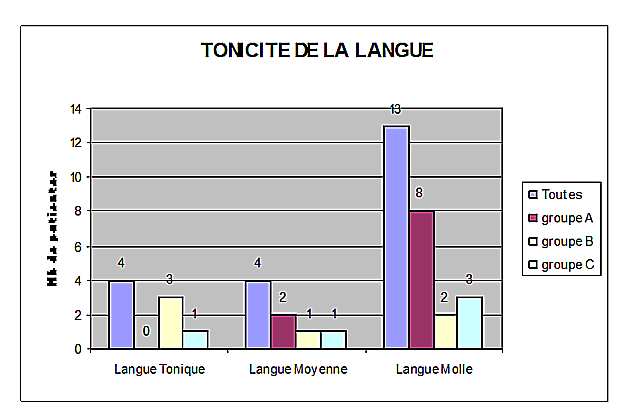
Figure 1. Huit personnes du groupe A ont une langue molle, 2 dans le groupe B et 3 dans le groupe C.
L’humidité. La langue humide se retrouve chez douze patientes sur vingt-et-une soit 57%. Cela montre un excès ou une stagnation de liquides organiques par Vide de yang majoré physiologiquement par l’état de grossesse.
Dans le groupe A, six patientes présentent une langue humide. Dans le groupe B, la moitié des patientes présentent une langue sèche qui indique un syndrome chaleur. Dans le groupe C, la majorité des patientes (4/5) ont une langue humide (figure 2).
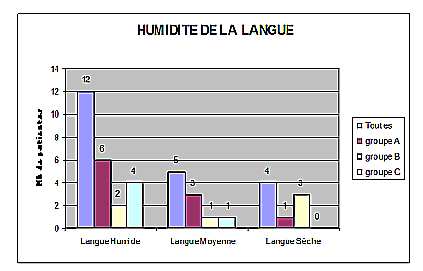
Figure 2. Dans le groupe A, six patientes présentent une langue humide. Dans le groupe B, trois sur six (50%) présentent une langue sèche qui indique un syndrome chaleur. Dans le groupe C, la majorité des patientes (4/5) ont une langue humide.
L’enduit. L’enduit mince et blanc est retrouvé chez onze patientes de l’étude.
L’empreinte des dents. La présence de l’empreinte des dents sur les bords de la langue se retrouve chez dix-huit sur les vingt-et-une patientes de l’étude clinique soit 85,7%. Elle correspond encore à un Vide de qi de la Rate qui est un tableau extrêmement fréquent. Il peut aussi s’agir d’un facteur préexistant à la grossesse. En effet si on le relie à l’indice de masse corporelle de l’échantillon des patientes, on note que treize patientes sur quinze (86,7%) qui ont un IMC >25 présentent une langue avec empreintes de dents.
Les critères secondaires. La palpation des points mu objective que dans le groupe A, aucun point n’était sensible, alors que 13F, 14F et 12VC l’étaient dans les deux groupes B et C diabétiques ou à tendance. Quoi qu’il en soit, examen pas assez spécifique vu que six personnes sur les vingt-et-une ont eu un point sensible. De même, la palpation des pouls n’est pas contributive pour le diagnostic du diabète gestationnel chez les femmes ayant de facteurs de risque selon les auteurs.
En conclusion, Aude Sales et Marie-Céline Leroux montraient que la couleur rouge, sécheresse et absence d’enduit se retrouvent principalement dans le groupe B des diabétiques diagnostiquées. Le Vide de qi de Rate qui est un syndrome extrêmement fréquent dans la population recrutée est à rapprocher de l’IMC et de l’âge maternel qui représentent deux facteurs de risque d’inclusion et consécutif du fait de l’affaiblissement du yin par l’âge maternel ainsi que par les habitudes et hygiène de vie (alimentation, stress et manque d’activité physique). Langue pâle, large, molle avec empreinte des dents en sont les caractéristiques. La «yinisation » du fait de la grossesse et l’augmentation des Liquides Organiques majorent en outre l’aspect large et mouillé de la langue. Il est remarqué que toutes les patientes ayant une IMC > 25 (facteur de risque prévalent) possèdent les caractéristiques de cette langue.
Les syndromes Chaleur d’Estomac et de Stagnation du qi du Foie sont révélateurs sur la langue et correspondent à l’atteinte de surface de la maladie diabétique, ce, dès le début de son expression, et avant tout diagnostic biologique. Par contre, on peut considérer que traiter le Vide de qi de Rate très souvent présent chez toutes femmes à risque permettraient d’éviter le passage vers la maladie diabétique.
Discussion
Ce gros travail de mémoire est intéressant à plus d’un titre, mais présente en tant qu’étude diagnostique des biais importants. Les conclusions se basent sur un trop faible échantillon (n=21), sans groupe témoin, sans comparatif vis-à-vis d’un test de référence « gold standard ». Aucune étude statistique n’a été réalisée.
Rappelons que pour évaluer un test diagnostique [[9]] en utilisation de routine, ce test doit avoir la capacité de mesurer ce qu’il prétend mesurer, en l’occurrence ici déterminer d’une manière générale si une langue pâle, signe d’un Vide de qi de Rate est bien révélatrice d’un risque de diabète chez une femme enceinte, ou une langue rouge l’est bien d’un diabète latent ou avéré, tout en étudiant la variabilité des résultats liés à la maladie. D’où sa sensibilité avec la capacité d’identifier correctement comme malades les personnes vraiment malades ; et sa spécificité avec la capacité d’un test à détecter les sujets qui ne sont pas malades, bref la capacité d’identifier correctement les sujets sains parmi ceux qui n’ont pas la maladie.
De ce fait, trois questions essentielles peuvent se poser.
La première : le test étudié a-t-il été comparé à un test de référence (gold standard) ? Le test doit être appliqué à deux groupes de patients : malades confirmés et non-malades (d’où la nécessité aussi d’identifier les malades des non-malades par cet autre test de diagnostic référence). On voit bien ici le biais dans le sens où les trois groupes ont été sélectionnés comme à risque de diabète. Et d’autre part, on n’a pas de test de référence qui aurait pu tout simplement être une glycémie.
La deuxième : la méthode de sélection des patients est-elle bien décrite, avec des critères de sélection et d’exclusion des patients ? Il sera aussi nécessaire d’étudier la validité externe de l’étude et la capacité d’utiliser le test en pratique courante. Dans cette étude, on a effectivement un biais de sélection des patientes : il eut fallu prendre un quatrième groupe témoin, indemne de tout risque et voir l’état de la langue.
La troisième : la fréquence de la maladie dans l’échantillon est-elle en rapport avec la prévalence connue ; en d’autres termes, n’y a-t-il pas des biais de sélection avec un échantillon non représentatif de la population des malades, ce qui est le cas ici où nos auteurs ont présélectionné les cas.
Malgré tous ces défauts, il va de soi que ce travail devrait être suivi par une grande étude pour nous conforter dans l’idée que l’examen de la langue puisse être un test diagnostique et pronostique d’un diabète gestationnel. En conclusion, ce travail offre de nouvelles perspectives mais à confirmer par de nouveaux essais de plus grande puissance, et en se comparant à un test de référence.
Références
[1]. Décret n° 2008-863 du 27 août 2008 complétant le code de déontologie des sages-femmes. [cité le 15 décembre 2014]. Available from URL: http://www.legifrance.gouv.fr/affichTexte.do?cidTexte=JORFTEXT000019386996.
[2]. Arrêté du 2 novembre 2009 fixant la liste des diplômes permettant l’exercice des actes d’acupuncture par les sages-femmes. [cité le 15 décembre 2014]. Available from URL: http://www.legifrance.gouv.fr/affichTexte.do?cidTexte=JORFTEXT000021245638.
[3]. Stéphan JM. DIU d’Acupuncture Obstétricale : tableaux d’une exposition. Acuterme, zhubin et mise en route du travail dans les ruptures prématurées des membranes. Acupuncture & Moxibustion. 2013;12(1):69-72.
[4]. Stéphan JM. DIU d’Acupuncture Obstétricale : tableaux d’une exposition. Sanyinjiao et périnée, zhubin et neiting dans le syndrome de Lacomme, sphygmologie quantitative. Acupuncture & Moxibustion. 2013;12(2):147-151.
[5]. Stéphan JM. DIU d’Acupuncture Obstétricale : tableaux d’une exposition. Canal carpien, prise en charge de la montée laiteuse, variétés occipito-postérieures et travail. Acupuncture & Moxibustion. 2013;12(3):240-245.
[6]. Stéphan JM. DIU d’Acupuncture Obstétricale : tableaux d’une exposition. Baihui et poussée hémorroïdaire post-partum ; qualité de vie et douleurs dans le syndrome de Lacomme. Acupuncture & Moxibustion. 2013;12(4):330-332.
[7]. Stéphan JM. DIU d’Acupuncture Obstétricale : tableaux d’une exposition. Pré-éclampsie, qimen et valeur diagnostique dans les dystocies cervicales. Acupuncture & Moxibustion. 2014;13(2):138-143.
[8]. Stéphan JM. DIU d’Acupuncture Obstétricale : tableaux d’une exposition. Délivrance et cholestase gravidique. Acupuncture & Moxibustion. 2014;13(3):213-217.
[9]. Venot A. Analyse critique d’articles à visée diagnostique. UFR SMBH, Université Paris 13. [cité le 15 décembre 2014]. Available from: URL: https://campusvirtuel.smbh.univ–paris13.fr/claroline/backends/download.php/TWV0aG9kb2xvZ2llX2Rlc19ldHVkZXNfZGlhZ25vc3RpcXVlcy9wb2x5X%2Bl0dWRlc19kaWFnbm9zdGlxdWVzLnBkZg%3D%3D?cidReset=true&cidReq=D2LCA.