
Résumé : Selon les essais contrôlés randomisés, l’acupuncture ou la moxibustion du point 67V (zhiyin) sur les parturientes ayant une présentation de siège permettrait dès 34 SA d’induire une version céphalique et d’éviter ainsi une césarisation. L’induction du travail et la maturation du col sont un autre versant de l’acupuncture obstétricale. Un état des lieux des études contrôlées randomisées (ECR) dans ces problématiques obstétricales permet de déterminer que l’acupuncture, l’électroacupuncture ou la moxibustion peuvent être raisonnablement indiquées avec un grade B (présomption scientifique) selon le niveau des recommandations de la Haute Autorité de Santé Française. Mots-clés : obstétrique – versions de siège – induction du travail – acupuncture – maturation du col – ECR – recommandations.
Summary: According to the randomised controlled trial, the acupuncture or the moxibustion of the point BL67 (zhiyin) on pregnants women having a breech presentation would allow from 34 weeks of gestational age to induce a cephalic presentation and so to avoid cesarean section. The induction of the labour and the cervical ripening are another side of acupunctural obstetrics. An inventory of fixtures of the randomized controlled trials will allow to determine that the acupuncture can be reasonably indicated with a grade B (scientific presumption) according to the levels of recommendations of the High Authority of French Health. Keywords: obstetrics – correction of breech presentation – induction of the labour – acupuncture – cervical ripening – RTC – recommendations.

Après avoir fait l’état des lieux de l’acupuncture dans les nausées et vomissements gravidiques du premier trimestre et dans le syndrome de Lacomme [[1]], nous abordons dans ce deuxième article l’implication de l’acupuncture dans les versions, l’induction du travail et la maturation du col. Quel niveau de preuves avons nous ? Peut-on en 2009 recommander l’acupuncture dans ces problématiques obstétricales ?
Version des fœtus en présentation du siège
En France, 68% des nouveaux-nés en présentation du siège sont césarisés. Afin de diminuer la fréquence de ce problème, la réalisation d’une version par manœuvres externes est habituellement proposée vers la 36ème semaine d’aménorrhée (SA). En fonction de la parité, il existe des taux de version spontanée jusqu’à la 34ème SA, 78% de versions spontanées par exemple chez les multipares et 46% chez les nullipares à 32 SA. Méthode efficace dans 65% des cas lorsqu’elle est réalisée à 36 SA, elle est néanmoins souvent douloureuse, pouvant engendrer exceptionnellement une souffrance fœtale et onéreuse en frais hospitaliers [ [2] ]. De ce fait, la moxibustion associée éventuellement à l’acupuncture ou l’électroacupuncture semble être une alternative intéressante car méthode simple et dénuée d’effets secondaires. La moxibustion, qui utilise la chaleur produite en brûlant des préparations généralement sous forme de bâton contenant de l’armoise (Artemisia vulgaris : figure 1a et b) est appliquée sur le point d’acupuncture 67V (zhiyin). L’intensité de la moxibution doit être suffisamment forte, au seuil de la douleur, mais sans provoquer de brûlures.
 Figure 1a. Artemisia vulgaris |  Figure 1b. Inflorescence de l’ armoise vulgaire |
En 1996 Li et coll. a comparé la moxibustion (n=32) versus électroacupuncture (n=48) versus groupe contrôle sans traitement (n=31). Les cent onze femmes étaient incluses à partir de 28 SA. L’électro-acupuncture est réalisée tous les jours à une fréquence inconnue et à une intensité tolérable sur le point 67V pendant six séances de 30mn et 20mn pour la moxibustion. Les auteurs observent en fin de session, un taux de version de 81,3% dans le groupe électroacupuncture et 75% dans le groupe moxibustion sans différence significative dans les deux groupes, alors que l’on a que 16,1% dans le groupe contrôle [ [3] ]. Hélas, cet ECR souffre d’une très basse qualité méthodologique (Jadad=1/5) avec une randomisation non décrite, des participants non décrits en aveugle, une analyse en intention de sortie non décrite et une inclusion trop précoce.
L’ECR de Cardini paru en 1998 dans la revue Jama a montré que la moxibustion sur le 67V entraîne de manière statistiquement significative (p<0,001) un taux de présentation céphalique de 75,4% plus élevé que dans le groupe témoin (47,7%) à 35SA. Cette différence était encore significative (p<0,02) lors de l’accouchement avec une présentation céphalique chez 75,4% du groupe moxibustion versus 62,3% du groupe témoin. Les 130 primigestes incluses dans cette étude à 33 SA ont reçu dans le groupe moxibustion une à deux séances de 30mn (15 mn à chaque pied) par jour pendant une semaine, voire deux semaines si nécessaire alors que le groupe contrôle (n=130) n’avait aucun traitement. Cet ECR en intention de traiter est de bonne qualité méthodologique (Jadad=3/5), mais non en aveugle. En effet, les patientes réalisaient leur traitement elles-mêmes après deux séances d’apprentissage, sans oublier qu’il s’agit d’une population asiatique déjà habituée à se traiter par acupuncture [ [4] ].
Habek en 2003 a réalisé un ECR en Croatie sur 67 patientes à 34SA, randomisées en deux groupes : groupe contrôle (n=33 sans traitement) et groupe acupuncture manuelle (n=34 : 2 séances de 30 mn par semaine jusqu’à la 38ème SA avec puncture du 67V bilatéral avec recherche du deqi). La version est obtenue de manière statistiquement significative (p<0,001) dans 76,4% dans le groupe acupuncture versus groupe contrôle (45,4%)[ [5] ]. Cette étude est intéressante car confirme pour des patientes européennes les résultats trouvés chez des femmes asiatiques. Malheureusement, l’étude est encore peu puissante (peu d’inclusion) et surtout souffre aussi d’une qualité méthodologique insuffisante : score de Jadad à 2/5 (pas de description de randomisation, patients et évaluateurs non aveugles). De ce fait, cette étude doit être confirmée car comme le dit Nguyen, « si l’amplitude de l’effet thérapeutique observé dans les essais de Cardini et Habek est confirmée cela permet une projection d’une diminution de 20000 cas (d’accouchements par le siège) par an. Le bénéfice est considérable » [ [6] ].
En 2004, le travail de Neri et coll. a concerné 240 patientes italiennes entre 33 et 35 SA. Deux groupes : l’un a bénéficié d’acupuncture du 67V pendant 20mn avec obtention du deqi suivi de 20mn de moxibustion (deux fois par semaine durant deux semaines). L’autre groupe était sans traitement. Les auteurs retrouvaient un taux de 53,6% de présentation céphalique à l’accouchement versus 36,7% dans le groupe contrôle (p<0,01) [ [7] ]. Hélas, encore une fois, la qualité méthodologique n’était pas au rendez-vous ! Pourtant la randomisation est bonne, réalisée par liste générée au hasard par ordinateur, mais les patients et les évaluateurs ne sont pas décrits comme aveugles. Enfin, il y a bien description des perdues de vues (n=14), mais elles ne sont pas incluses dans les analyses, donc étude non en intention de traiter (Jadad=2).
D’ailleurs, Coyle et coll. concluent dans leur revue que les preuves sont insuffisantes pour soutenir l’utilisation de la moxibustion dans la correction de la présentation du siège. Néanmoins, ils déclarent que la moxibustion peut être avantageuse pour réduire l’utilisation des versions par manœuvre externe mais qu’il y a besoin de réaliser des essais contrôlés randomisés bien conçus et de haute qualité méthodologique, mais aussi de vérifier que la méthode est sûre [ [8] ].
Plus récemment, la métananalyse de Li et coll. parue en février 2009, a analysé dix ECR impliquant 2090 participants et sept essais cliniques non randomisés (n=1409), y compris la revue Cochrane de Coyle et celle de Van den Berg et coll. [ [9] ]. Les auteurs concluent que la moxibustion, l’acupuncture ou la stimulation laser au point d’acupuncture zhiyin (67V) montrent un effet bénéfique dans la correction de la présentation du siège. La moxibustion est par exemple plus efficace qu’aucun traitement (RR 1,29, IC à 95% 1,17 à 1,42) dans la version. Néanmoins, compte-tenu d’une méthodologie pas toujours suffisante, les auteurs préconisent que des essais contrôlés randomisés multicentriques et de haute qualité méthodologique doivent fournir davantage de preuves d’efficacité de l’acupuncture [ [10] ].
En juin 2009, dans leur ECR monocentrique en simple insu concernant 68 femmes à 33,9 SA`0,4, Millereau et coll. montrait que la moxibustion n’avait pas modifié de manière significative le taux de version fœtale que ce soit chez les primipares ou les multipares [ [11] ]. Cet essai contrôlé randomisé de bonne qualité méthodologique avec un Jadad évalué à 4/5 (randomisation décrite et appropriée, insu évaluateur, analyse en intention de traiter) souffrait néanmoins d’une puissance insuffisante. Les auteurs avaient d’ailleurs notifié que leur ECR était d’une puissance de 60%, alors qu’il était nécessaire d’inclure au moins 100 patientes pour avoir une puissance efficace de 80%. Notons donc l’erreur de type II, erreur très courante dans ce type d’étude qui objective une inclusion insuffisante de sujets. Un autre biais important était la compliance au traitement. En effet, les auteurs trouvaient illusoire de faire revenir la patiente à plusieurs consultations d’acupuncture et de ce fait, ont confié le soin d’administrer le moxa incandescent au conjoint ou un tiers. Or l’on sait depuis l’étude de Cardini [13 ] que la moxibustion à domicile est très souvent arrêtée. On aurait d’ailleurs bien aimer avoir un questionnaire mettant en évidence la procédure d’application de la thérapeutique et les effets secondaires rencontrés. Nguyen analyse aussi cet ECR et conclut « les modalités quantitatives et qualitatives du recrutement sont inappropriées ; les modalités d’application de la moxibustion sont divergentes par rapport aux études antérieures.. » [ [12] ].
Cardini avait ainsi décrit dans son dernier ECR de 2005 des désagréments suffisamment importants chez 27 patientes (41%) du groupe moxibustion (n=65) pour que cela entraîne l’interruption de son étude qui devait concerner 130 patientes par groupe. Seulement 46% de l’effectif prévu a été analysé en intention de traiter. Les femmes primipares incluses à 32 ou 33 SA devaient appliquer elles-même 2 fois par jour la moxibustion sur le point 67V durant sept jours, et sept jours supplémentaires si nécessaire. La mauvaise compliance était due chez 14 femmes à des plaintes liées essentiellement à la mauvaise odeur pouvant entraîner nausées, voire maux de gorge. Onze patientes se sont plaintes de douleurs abdominales liées aux contractions. L’étude n’a pas montré de différence significative entre le groupe contrôle (n=58) et le groupe moxibustion [ [13] ]. Nguyen dans son évaluation concluait que « l’utilisation de l’acupuncture au lieu de la moxibustion à domicile permet à l’évidence de contrôler le problème de l’observance » [ [14] ].
En ce qui concerne les effets indésirables ou iatrogènes, Neri et coll. avaient objectivé un petit ralentissement des bruits cardiaques fœtaux et davantage de mouvements fœtaux dans le groupe acupuncture suivi de moxibustion au 67V comparativement au groupe placebo, mais aucun signe de détresse fœtale, ni aucune contraction utérine. Les auteurs considéraient que ces changements étaient en rapport avec l’acupuncture, mais non dangereux pour la sécurité du fœtus [[15]].
Guittier et coll. [36 ] montrent aussi chez les 12 premières participantes à un ECR en cours sur les versions par moxibustion chez des femmes entre 34 et 36 SA aucune altération au cardiotocogramme. Aucun effet secondaire maternel ou fœtal significatif n’a été observé, confirmant ainsi les précédents travaux, même si la taille de la population était faible pour détecter un éventuel effet rare.
En conclusion, l’acupuncture peut être recommandée dans les versions des fœtus en présentation de siège au grade B (présomption scientifique) selon le niveau des recommandations de la Haute Autorité de Santé sur une échelle allant de C (faible niveau de preuves) à A (preuve scientifique établie).
Induction du travail et maturation du col
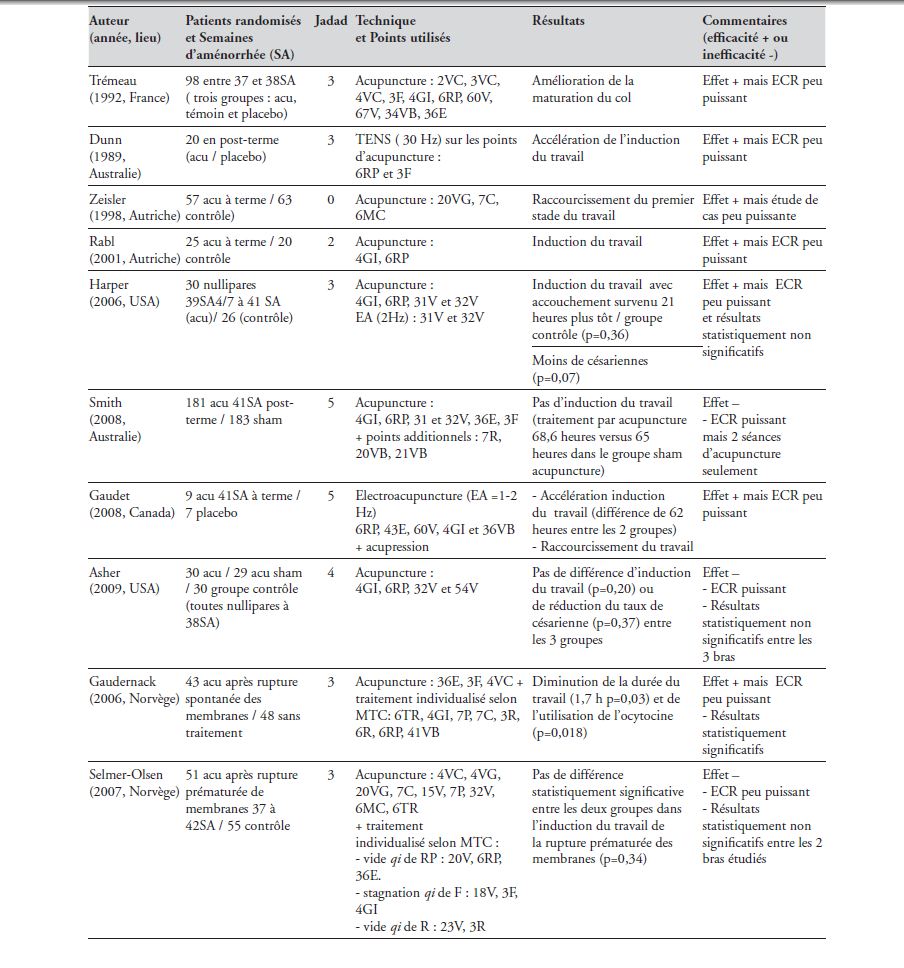
Nombreux sont ceux qui ont étudié l’induction de travail utilisant l’électroacupuncture. Dans trois études, la majorité des femmes enceintes en terme dépassé ont commencé le travail pendant le traitement électroacupunctural (fréquences entre 2 et 8 Hz sur les points 6RP et 4GI). Cependant, aucune de ces études n’a inclus de groupes témoins et c’est la raison pour laquelle la progression du travail ne peut être nécessairement en rapport avec le traitement [16-18].
L’équipe française de Tremeau a montré que la maturation cervicale pouvait probablement être améliorée si les séances d’acupuncture (2VC, 3VC, 4VC, 3F, 4GI, 6RP, 60V, 67V, 34VB, 36E) étaient effectuées au début du 9ème mois. L’étude contrôlée randomisée a porté sur 98 femmes enceintes de 37 à 38 SA réparties en trois groupes (groupe témoin, placebo et acupuncture). La comparaison des scores de Bishop à 10 jours d’intervalle a montré une progression significative de 2,61 points dans le groupe acupuncture versus 0,89 et 1,08 respectivement dans les groupes placebo et témoin [ 19,20]. Une autre étude contrôlée randomisée a évalué l’effet sur les contractions utérines (par monitoring sous cardiotocographie) de la stimulation électrique transcutanée (TENS) appliquée sur les points d’acupuncture pendant plus de quatre heures chez les femmes en dépassement de terme. Vingt femmes ont donc été aléatoirement assignées à l’un ou l’autre des deux groupes : groupe acupuncture avec courant à une fréquence de 30 Hz aux points, ou groupe placebo avec les mêmes électrodes de surfaces aux mêmes endroits mais sans stimulation électrique. La fréquence et la force des contractions utérines ont été enregistrées pendant une heure avant stimulation, puis durant les deux heures qui suivent la phase de traitement de quatre heures. Il est noté une augmentation statistiquement significative (p<0,01) de la fréquence et de la force de contractions utérines dans le groupe acupuncture versus groupe placebo. Néanmoins, il est nécessaire d’obtenir une plus grande fréquence et une plus grande intensité des contractions pendant une période plus longue pour avoir le déclenchement de l’accouchement [ [21] ].
Un autre travail a rapporté un raccourcissement du premier stade du travail chez les femmes bénéficiant d’acupuncture par rapport au groupe contrôle [ [22] ]. Mais ce travail de faible puissance (n= 57) dans le groupe acupuncture (20VG baihui, 7C shenmen, 6MC neiguan pendant 20mn) n’est pas un essai contrôlé randomisé, juste une étude de cas versus groupe contrôle (n=63). Les mêmes auteurs ont montré que l’effet de l’acupuncture sur le travail était associé à une élévation statistiquement significative de la prostaglandine PGE2 plasmatique [ [23] ]. D’autre part, ils démontraient que la stimulation de 6RP suivie 15mn plus tard de celle de 4GI influençait le flux sanguin dans l’artère utérine en diminuant le ratio systolique/diastolique mesuré par doppler [ [24] ].
La revue Cochrane réalisée en 2004 et réactualisée en 2008 concluait qu’on avait besoin d’essais contrôlés randomisés bien conçus et de haute qualité méthodologique pour évaluer le rôle de l’acupuncture dans l’induction du travail avec des résultats cliniquement significatifs. Les auteurs s’appuyaient sur trois ECR (n=212). Ceux-ci objectivaient pourtant une efficacité clinique de l’acupuncture statistiquement significative (147 femmes, risque relatif 1,45 avec un intervalle de confiance à 95% de 1,08 to 1,95, p=0,01) par rapport au groupe contrôle relatant que l’acupuncture nécessitait moins l’utilisation des autres techniques d’induction versus les groupes contrôles. Néanmoins, les auteurs concluaient que la population incluse était trop petite et que les femmes n’étaient pas décrites comme aveugles dans leur groupe. De ce fait, les résultats pouvaient être dus à un effet placebo [ [25] ].
Le premier ECR inclus dans la revue Cochrane concernait 45 femmes randomisées en un groupe acupuncture (n=25) et un groupe contrôle (n=20). Le but de cette étude était d’évaluer si l’acupuncture peut influencer la maturation du col, induire le travail et réduire de ce fait les besoins d’induction en post-terme. A partir de leur date estimée d’accouchement, le groupe acupuncture bénéficia tous les deux jours de stimulation avec obtention du deqi des points d’acupuncture 4GI (hegu) et 6RP (sanyinjiao) durant des séances de 20 mn. Si elles n’accouchaient pas au bout de 10 jours après la date prévue, on leur administrait des prostaglandines vaginales. On observe un raccourcissement significatif (p= 0,04) au 6ème et 8ème jour du groupe acupuncture versus groupe sans traitement. L’accouchement survenait en moyenne à 5 jours après la date prévue versus 7,9 jours dans le groupe contrôle, soit 69 heures plus tôt dans le groupe acupuncture (p=0,03). En conclusion, l’acupuncture entraîne une induction du travail et raccourcit l’intervalle entre la date estimée d’accouchement et le terme réel [[26]]. Le problème posé par cette étude est qu’il y avait au départ 56 femmes incluses avec 45 femmes au final (20% de perdues de vue). De ce fait, cet ECR outre la faible puissance et non en double insu, n’a pas eu d’analyse en intention de traiter, d’où un score de Jadad estimé à 2/5 et une qualité méthodologique médiocre.
Le deuxième ECR inclus dans la revue Cochrane est celui de Harper et coll. Il s’agit d’évaluer l’utilité de l’acupuncture dans l’induction du travail en consultation externe chez des nullipares entre 39 SA 4/7 et 41 SA avec un score de Bishop de moins de 7. Deux groupes ont été randomisés en groupe acupuncture (n=30, trois ou quatre séances) et groupe contrôle sans acupuncture (n=26, 3 ou 4 séances). Le traitement n’était pas individualisé mais standard avec puncture des points 4GI (hegu), 6RP (sanyinjiao), 31V (shangliao) et 32V (ciliao). Une stimulation électrique à 2Hz sur 31V et 32V a été utilisée pendant toute la durée de l’intervention (30mn). Les auteurs observent que l’accouchement est survenu 21 heures plus tôt dans le groupe acupuncture versus groupe contrôle, mais cette différence de temps n’est pas statistiquement significative (p=0,36). Les femmes dans le groupe d’acupuncture ont eu tendance à avoir moins de césariennes que le groupe contrôle (39 % contre 17 %, p = 0,07 non significatif) [ [27] ]. Là aussi les limitations de ce travail sont l’inclusion d’un petit nombre de femmes (manque de puissance) et étude réalisée non en aveugle.
Smith et coll. relance le débat avec une étude concernant 181 femmes dans le groupe acupuncture et 183 dans le groupe sham (acupuncture feinte) afin d’estimer à nouveau l’efficacité clinique de l’acupuncture dans l’induction du travail. Les auteurs ont testé l’hypothèse que l’intervention acupuncturale administrée pendant deux jours aux parturientes en post-terme à 41 SA avec indication d’induction pharmacologique ou chirurgicale pourrait réduire le temps d’attente entre induction et accouchement. Mais il n’y a pas eu de différence statistiquement significative entre les deux groupes pour les besoins en induction classique, que ce soit par induction par prostaglandine, rupture artificielle de membranes, ocytocine etc.. Le temps médian entre le traitement par acupuncture à l’accouchement était 68,6 heures versus 65 heures pour des femmes dans le groupe sham acupuncture. Les points utilisés dans le protocole acupunctural étaient 4GI, 6RP, 31 et 32V, 36E, 3F additionnés selon les circonstances par 7R, 20VB, 21VB. Après obtention du deqi, la stimulation était administrée pendant 30-40 minutes deux jours de suite. Les points du groupe sham acupuncture étaient situés sur des points à distance des véritables points et considérés comme des non-points d’acupuncture [ [28] ]. Cet ECR de haute qualité méthodologique en double aveugle et en intention de traiter est de forte puissance. Il objective l’inefficacité de l’acupuncture manuelle à entraîner l’induction du travail chez les femmes en post-terme à 41SA avec deux séances d’acupuncture à une journée d’intervalle.
Même constat retrouvé dans l’essai contrôlé randomisé contre placebo et partiellement en aveugle d’Asher et coll. [ [29] ] : l’acupuncture n’est pas efficace dans l’induction du travail ou dans la réduction du taux de césarienne. Leur ECR est de haute qualité méthodologique (Jadad = 4) et puissant (n=89 avec calcul de puissance estimé à 82% pour détecter une différence entre les trois groupes étudiés (acupuncture n=30 : 4GI, 6RP, 32V et 54V ; acupuncture sham n=29 : non-points d’acupuncture ; groupe contrôle n=30 : conseils habituels). Le critère principal d’étude, l’induction du travail qui mesure le temps entre la première séance thérapeutique lors de l’inclusion et l’accouchement ne montre pas de différence significative entre les trois groupes (p= 0,20). Il n’y a pas non plus de différence significative pour le second critère qui mesure le taux de travail spontané (p=0,66) et de césariennes (p=0,37). Néanmoins par rapport au travail antérieur des mêmes auteurs qui avaient objectivé une certaine efficacité [ 27 ], il existe de nombreuses différences qui pourraient expliquer ces résultats. Les principales sont : un âge d’inclusion ici plus précoce à 38SA, un protocole d’acupuncture différent avec remplacement du point 31V par 54V, l’ignorance des investigateurs du groupe d’appartenance des femmes (évaluateur décrit comme aveugle) et enfin protocole d’acupuncture sans aucune électroacupuncture.
Ainsi, l’électroacupuncture à la différence de l’acupuncture manuelle serait plus efficace comme le laissent entendre les travaux canadiens parus en décembre 2008.
En effet, une étude contrôlée randomisée canadienne [ [30] ] a essayé de déterminer l’efficacité de l’acupuncture pour induire le travail chez les femmes à terme à 41 SA (282 jours de grossesse en moyenne). Dans cet ECR pilote prospectif, 16 femmes ont été affectées, au hasard, à un groupe « acupuncture selon des points reconnus comme permettant d’amorcer le travail » (traitement n=9) ou à un groupe « acupuncture selon des points factices avoisinants » (placebo n=7). Les points utilisés ont été 6RP, 43E, 60V, 4GI et 36VB puncturés puis stimulés électriquement à une fréquence de 1 à 2 Hz pendant 30 à 45mn. Le groupe d’acupuncture feinte était puncturé à des points situés sur des sites adjacents mais hors méridiens et stimulé également électriquement. Les deux groupes devaient aussi utiliser l’acupression toutes les deux trois heures pendant 3 à 5mn. Le critère d’évaluation principal était l’intervalle séparant le traitement d’acupuncture initial et l’accouchement. Les auteurs ont constaté une différence de 62 heures, pour ce qui est de l’intervalle séparant l’intervention et l’accouchement, entre les deux groupes (en faveur du groupe « traitement »). De surcroît, les femmes de ce groupe ont connu des périodes de travail plus courtes (réduction moyenne de la période de travail : 2 heures et 20 minutes). Bien sûr cette étude pilote en double placebo bien qu’elle soit de haute qualité méthodologique (Jadad à 5/5) est de très faible puissance. Les auteurs ont d’ailleurs calculé que pour avoir une puissance à 80% avec un risque alpha α de 5%, il fallait 38 parturientes par groupe pour détecter une différence. En conclusion, l’électroacupuncture à une fréquence de 2 Hz favorisait l’induction du travail mais nécessite à nouveau un ECR en double aveugle sur une grande population. D’où la nécessité d’estimer correctement le nombre de sujets nécessaires pour garantir une puissance supérieure ou égale à 80% afin d’éviter de commettre une erreur de type II (pas assez de sujets inclus).
Un autre point important à connaître est la sécurité et les effets secondaires de l’utilisation de l’électroacupuncture. Ceux-ci ont été étudiés dans une étude chinoise réalisée sur 276 parturientes entre 37 SA et 42 SA au premier stade du travail réparties en un groupe électroacupuncture EA (n=138) et un groupe ocytocine (n=138). Le groupe EA bénéficiait d’EA au point 4GI après recherche du deqipuis stimulation électrique à une fréquence alternée 2 et 100 Hz pendant 30 mn associée à une perfusion d’ocytocine. Le groupe ocytocine n’avait pour seul traitement que la perfusion d’ocytocine. La fréquence cardiaque, la fréquence respiratoire, la pression artérielle des femmes, la fréquence cardiaque fœtale ainsi que le score d’apgar à la naissance ont été enregistrés. Pas d’effets secondaires ni d’incidents n’ont été rapportés dans les deux groupes. Les auteurs ont juste remarqué que l’EA au 4GI associé à la perfusion d’ocytocine permettait d’intensifier les contractions utérines et de raccourcir le travail [[31]].
Induction du travail après rupture spontanée des membranes
L’objectif du troisième ECR étudié dans la revue Cochrane [25 ] était d’objectiver si l’acupuncture pouvait, au terme et après rupture spontanée des membranes, accélérer le travail. Quarante-trois parturientes ont donc été assignées dans le groupe acupuncture et quarante-huit dans le groupe contrôle sans traitement acupunctural. Ont été étudiés la durée de travail actif, la moyenne d’ocytocine administrée et le nombre d’induction. Chaque femme a reçu un traitement standard de stimulation des points d’acupuncture 36E, 3F, 4VC pendant la séance de 20 mn. Par ailleurs, un traitement individualisé par le diagnostic établi sur l’examen de la langue et de la sphygmologie selon les principes de la Médecine Traditionnelle Chinoise a été appliqué variable en fonction de chaque patiente : 6TR, 4GI, 7P, 7C, 3R, 6R, 6RP, 41VB. La durée de travail a été réduite de manière statistiquement significative (différence moyenne de 1,7 heure, p=0,03) et il y avait également une réduction significative de l’utilisation d’ocytocine dans le groupe acupuncture comparé au groupe témoin (odds ratio 2,0 ; p=0,018). Par ailleurs, le groupe acupuncture avait une durée significativement plus courte de la phase active du travail que celles du groupe contrôle (différence moyenne de 3,6 h, p=0,002) [ [32] ].
En 2007, l’essai contrôlé randomisé de Selmer-Olsen et coll. a étudié l’influence de l’acupuncture chez des femmes nullipares dans l’induction du travail suite à la rupture prématurée des membranes à terme. Le deuxième critère évalué fut le bien-être. Cet ECR portait sur 106 femmes nullipares entre 37 et 42 SA avec rupture prématurée des membranes et sans contraction, réparties en un groupe acupuncture (n=51) et un groupe contrôle (n=55). Le groupe acupuncture a été réparti en trois groupes selon le diagnostic de médecine traditionnelle chinois appliquant le questionnaire sur les symptômes, l’examen de langue et la sphygmologie. Le groupe en vide de qi de Rate-Pancréas a été traité par 20V (pishu), 6RP (sanyinjiao) et 36E (zusanli). Les points 18V (ganshu), 3F (taichong) et 4GI (hegu) ont été utilisés dans la stagnation du qi de Foie et enfin 23V (shenshu), 3R (taixi) dans le vide de qi de Rein. Chaque groupe d’acupuncture a bénéficié de la puncture systématique du 4VC (guanyuan) et quand ils étaient appropriés, on rajoutait en plus 4VG (mingmen), 20VG (baihui), 7C (shenmen), 15V (xinshu), 7P (lieque), 32V (ciliao), 6MC (neiguan) et 6TR (zhigou). Après obtention du deqi, les aiguilles étaient laissées pendant 30 minutes. Au final, il n’y a pas de différence statistiquement significative entre les deux groupes dans l’induction du travail de la rupture prématurée des membranes jusqu’à la phase active du travail (15h pour le groupe acupuncture versus 20,5h dans le groupe contrôle, p=0,34). Pas de réduction également du travail actif ni dans la nécessité d’induction par ocytocine. Les auteurs n’ont pas trouvé de différence significative du bien-être dans les deux groupes, cependant les femmes recevant l’acupuncture ont envisagé leur traitement plus positivement que dans le groupe contrôle (p=0,003). Aucun effet secondaire n’a été annoncé [ [33] ].
Bref, cette étude de moyenne qualité méthodologique (Jadad à 3/5) mais non en double aveugle montre que l’acupuncture n’influence pas l’induction du travail. Cependant, il est à noter que cet ECR est de faible puissance. S’il y avait une différence entre les groupes, celle-ci ne pouvait pas être détectée, les auteurs ayant déterminé eux mêmes que pour avoir une puissance de 80% donnant un pourcentage significatif de 5%, il fallait inclure 104 patientes dans chaque bras.
En conclusion, l’acupuncture peut aussi être proposée dans l’induction du travail avec un grade B (présomption scientifique) selon le niveau des recommandations de la Haute Autorité de Santé [[34]], mais il est nécessaire de réaliser des ECR de plus grande puissance (tableau I).
Tableau I. Les principales études dans l’induction du travail et la maturation du col (qualité méthodologique insuffisante si Jadad < 3 ; qualité moyenne : Jadad=3 ; haute qualité ≥ 4).
Conclusion
Dans les versions, l’acupuncture peut être utilisée avec un grade B selon les recommandations de l’HAS, mais il est nécessaire d’obtenir des études de plus grande puissance et de meilleure qualité méthodologique pour avoir des certitudes de preuve scientifique établie (grade A). De ce fait, de nombreuses études de haute qualité sont en cours, dont une à Lille, l’étude Acuverse qui devrait être achevée vers 2010 [2], en Andalousie (étude multicentrique de Vas) [[35]], mais aussi à Genève [[36]] etc. Quant à l’induction du travail et la maturation du col, le niveau de preuves atteint également le grade B selon les recommandations de l’HAS. Cependant devant l’hétérogénéité des résultats et les nombreux protocoles, il convient de réaliser de nouveaux ECR et de trouver des protocoles d’acupuncture ou d’électroacupuncture de méthodologie correcte.

Références
[1]. Stéphan JM. Acupuncture autour de la naissance : bases scientifiques et état des lieux dans les nausées et le syndrome de Lacomme. Acupuncture & Moxibustion. 2009;8(2):86-93.
[2]. Battisti-Gascard C. Version des fœtus en présentation du siège par acupuncture. Présentation de l’étude Acuverse. [thèse de Docteur en Médecine]. Lille: Université du droit et de la santé-Lille 2; 2006.
[3]. Li Q, Wang L. Clinical observation on correcting malposition of fetus by electro-acupuncture. J Tradit Chin Med. 1996 Dec;16(4):260-2.
[4]. Cardini F, Weixin H. Moxibustion for correction of breech presentation: a randomized controlled trial. Jama. 1998 Nov 11;280(18):1580-4.
[5]. Habek D, Cerkez Habek J, Jagust M. Acupuncture conversion of fetal breech presentation. Fetal Diagn Ther. 2003 Nov-Dec;18(6):418-21.
[6]. Nguyen J. 67V dans la version des présentations du siège : un nouvel ECR positif. Acupuncture & Moxibustion. 2004;3(1):57-58.
[7]. Neri I, Airola G, Contu G, Allais G, Facchinetti F, Benedetto C. Acupuncture plus moxibustion to resolve breech presentation: a randomized controlled study. J Matern Fetal Neonatal Med. 2004 Apr;15(4):247-52.
[8]. Coyle ME, Smith CA, Peat B. Cephalic version by moxibustion for breech presentation. Cochrane Database Syst Rev. 2005(2):CD003928.
[9]. van den Berg I, Bosch JL, Jacobs B, Bouman I, Duvekot JJ, Hunink MG. Effectiveness of acupuncture-type interventions versus expectant management to correct breech presentation: a systematic review. Complement Ther Med. 2008 Apr;16(2):92-100.
[10]. Li X, Hu J, Wang X, Zhang H, Liu J. Moxibustion and other acupuncture point stimulation methods to treat breech presentation: a systematic review of clinical trials. Chin Med. 2009 Feb 27;4(1):4.
[11]. Millereau M, Branger B, Darcel F. Etude comparative de la version fœtale par acupuncture (moxibustion) versus groupe témoin. [Fetal version by acupuncture (moxibustion) versus control group.]. J Gynecol Obstet Biol Reprod (Paris). 2009 Jun 3.
[12]. Nguyen J. Echec de la moxibustion au 67V dans la version des présentations du siège : porter attention à au protocole ! Acupuncture & Moxibustion. In press 2009.
[13]. Cardini F, Lombardo P, Regalia AL, Regaldo G, Zanini A, Negri MG, et al. A randomised controlled trial of moxibustion for breech presentation. Bjog. 2005 Jun;112(6):743-7.
[14]. Nguyen J. Echec de la moxibustion au 67V dans la version des présentations du siège : porter attention à l’observance. Acupuncture & Moxibustion. 2006;5(2):155-157.
[15]. Neri I, Fazzio M, Menghini S, Volpe A, Facchinetti F. Non-stress test changes during acupuncture plus moxibustion on BL67 point in breech presentation. J Soc Gynecol Investig. 2002 May-Jun;9(3):158-62.
[16]. Tsuei JJ, Lai YF. Induction of labor by acupuncture and electrical stimulation. Obstet Gynecol. 1974 Mar;43(3):337-42.
[17]. Tsuei JJ, Lai Y, Sharma SD. The influence of acupuncture stimulation during pregnancy: the induction and inhibition of labor. Obstet Gynecol. 1977 Oct;50(4):479-8.
[18]. Yip SK, Pang JC, Sung ML. Induction of labor by acupuncture electro-stimulation. Am J Chin Med (Gard City N Y). 1976 Autumn;4(3):257-65.
[19]. Tremeau ML, Fontanie-Ravier P, Teurnier F, Demouzon J. Protocole de maturation cervicale par acupuncture. Méridiens. 1991;93:119-135.
[20]. Tremeau ML, Fontanie-Ravier P, Teurnier F, Demouzon J. [Protocol of cervical maturation by acupuncture]. J Gynecol Obstet Biol Reprod (Paris). 1992;21(4):375-80.
[21]. Dunn PA, Rogers D, Halford K. Transcutaneous electrical nerve stimulation at acupuncture points in the induction of uterine contractions. Obstet Gynecol. 1989 Feb;73(2):286-90.
[22]. Zeisler H, Tempfer C, Mayerhofer K, Barrada M, Husslein P. Influence of acupuncture on duration of labor. Gynecol Obstet Invest. 1998;46(1):22-5.
[23]. Zeisler H, Husslein P. The sharp end of medical practice: the use of acupuncture in obstetrics and gynecology. Bjog. 2002 Dec;109(12):1419.
[24]. Zeisler H, Eppel W, Husslein P, Bernaschek G, Deutinger J. Influence of acupuncture on Doppler ultrasound in pregnant women. Ultrasound Obstet Gynecol. 2001 Mar;17(3):229-32.
[25]. Smith CA, Crowther CA. Acupuncture for induction of labour. Cochrane Database of Systematic Reviews 2004, Issue 1. Art. No.: CD002962. DOI: 10.1002/14651858.CD002962.pub2.
[26]. Rabl M, Ahner R, Bitschnau M, Zeisler H, Husslein P. Acupuncture for cervical ripening and induction of labor at term–a randomized controlled trial. Wien Klin Wochenschr. 2001 Dec 17;113(23-24):942-6.
[27]. Harper TC, Coeytaux RR, Chen W, Campbell K, Kaufman JS, Moise KJ, et al. A randomized controlled trial of acupuncture for initiation of labor in nulliparous women. J Matern Fetal Neonatal Med. 2006 Aug;19(8):465-70.
[28]. Smith CA, Crowther CA, Collins CT, Coyle ME. Acupuncture to induce labor: a randomized controlled trial. Obstet Gynecol. 2008 Nov;112(5):1067-74.
[29]. Asher GN, Coeytaux RR, Chen W, Reilly AC, Loh YL, Harper TC. Acupuncture to initiate labor (Acumoms 2): A randomized, sham-controlled clinical trial. J Matern Fetal Neonatal Med. 2009 Jun 11:1-6.
[30]. Gaudet LM, Dyzak R, Aung SK, Smith GN. Effectiveness of acupuncture for the initiation of labour at term: a pilot randomized controlled trial. J Obstet Gynaecol Can. 2008 Dec;30(12):1118-23.
[31]. Liu J, Han Y, Zhang N, Wang B, Zhou Y, Yang D, et al. The safety of electroacupuncture at Hegu (LI 4) plus oxytocin for hastening uterine contraction of puerperants–a randomized controlled clinical observation. J Tradit Chin Med. 2008 Sep;28(3):163-7.
[32]. Gaudernack LC, Forbord S, Hole E. Acupuncture administered after spontaneous rupture of membranes at term significantly reduces the length of birth and use of oxytocin. A randomized controlled trial. Acta Obstet Gynecol Scand. 2006;85(11):1348-53.
[33]. Selmer-Olsen T, Lydersen S, Morkved S. Does acupuncture used in nulliparous women reduce time from prelabour rupture of membranes at term to active phase of labour? A randomised controlled trial. Acta Obstet Gynecol Scand. 2007;86(12):1447-52.
[34]. Tenore JL. Methods for cervical ripening and induction of labor. Am Fam Physician. 2003 May 15;67(10):2123-8.
[35]. Vas J, Aranda JM, Baron M, Perea-Milla E, Mendez C, Ramirez C, et al. Correcting non cephalic presentation with moxibustion: study protocol for a multi-centre randomised controlled trial in general practice. BMC Complement Altern Med. 2008;8:22.
[36]. Guittier MJ, Klein TJ, Dong H, Andreoli N, Irion O, Boulvain M. Side-Effects of Moxibustion for Cephalic Version of Breech Presentation. J Altern Complement Med. 2008 Nov 30.


