
 | Formation : mise au point |
| OBJECTIF : Connaître les facteurs étiologiques de la stérilité conduisant à la mise en place de techniques de l’assistance médicale à la procréation. Connaître les différents tableaux cliniques zheng permettant de traiter une infertilité par acupuncture. | L’utilisation de l’acupuncture dans l’assistance médicale à la procréation (AMC), surtout dans la fécondation in vitro (FIV) devient de plus en plus fréquente, bien que son rôle dans l’infertilité soit encore débattu. Les facteurs étiologiques des stérilités seront tout d’abord étudiés, puis les différentes techniques de l’AMC, enfin la séquence thérapeutique et les résultats de la FIV. La stérilité selon la Médecine Traditionnelle Chinoise sera abordée selon la différenciation des syndromes (zheng). Un traitement appliqué à chaque zheng sera proposé en fonction des données de la sphygmologie et de l’examen de langue. |
Introduction
L’assistance médicale à la procréation (AMP) correspond aux pratiques cliniques et biologiques permettant l’insémination artificielle (IAC) et la conception in vitro, le transfert d’embryons ainsi que toute technique d’effet équivalent réalisée en dehors du processus naturel. En France, l’arrêté du 3 août 2010 [[1]] a légiféré les règles de bonnes pratiques cliniques et biologiques d’assistance médicale à la procréation. La probabilité mensuelle d’obtenir naturellement une grossesse est de 25 % chez une femme âgée de 25 ans. Cette probabilité baisse avec l’âge et passe à 12% si la femme est âgée de 35 ans et seulement 6% à 42 ans, tout en restant très variable dans la population [[2]]. En 2009, selon les données de l’agence de la biomédecine, agence publique nationale de l’État français créée par la loi de bioéthique de 2004, il y a eu 131 716 tentatives d’AMP engendrant 21 759 enfants nés vivants (soit 2,6% des naissances). Le nombre de bébés nés dans le monde entier grâce à l’AMP en 2002 a été estimé entre 219 000 et 246 000. L’ICMART (The international Committee for Monitoring Assisted Reproductive Technology) précise ces chiffres en particulier pour la France et pour cinquante-trois autres pays recensés. Les naissances par FIV conventionnelle sont, en moyenne, de 22,4% pour les 53 pays et 16,6% pour la France, et les FIV-ICSI sont respectivement de 21,2% et 18,3%, soit plus de 80% d’échec à chaque tentative de grossesse [[3]].
Le coût d’un cycle complet d’AMP n’est pas négligeable et dépend de la technique. Ainsi en 2007, une IAC coûtait entre 700 et 1200€, une FIV entre 3100 et 4100€, une FIV/ISCI de 3300 à 4500€, prix s’entendant calqués sur le tarif « sécurité sociale » hors dépassement d’honoraires [4]. Les chances de grossesse varient ainsi de 12% à 38% par tentative d’AMP en fonction de la technique. Suite à la première étude de Paulus parue en 2002, l’acupuncture semblait en mesure d’améliorer sensiblement ce pourcentage. Les études ultérieures offraient des résultats plus contrastés. Que doit-on en penser en 2011 ?
Rappels étiologiques
Les causes de stérilité sont multiples. Chez la femme, les facteurs ovulatoires (aménorrhée, spanioménorrhée, cycles anovulatoires, insuffisance lutéale) en rapport avec des causes supra ou hypothalamiques, ou hypophysaires, sans oublier le syndrome des ovaires polykystiques, viennent au premier plan (plus de 30 % des cas) des causes de stérilité. Les facteurs tubopéritonéaux (occlusion tubaire, adhérences pelviennes, autres anomalies tubaires) à la suite par exemple d’une grossesse extra-utérine ou d’une infection, endométriose etc. sont également fréquents, bien que l’usage accru du préservatif a réduit le nombre de maladies sexuellement transmissibles qui favorisaient autrefois les infections des trompes. On peut aussi retrouver un facteur utérin ou cervical avec des malformations congénitales, des anomalies du col de l’utérus etc., des modifications de la glaire cervicale.
Chez l’homme, toutes les causes d’hypogonadismes hypogonadotropes, les insuffisances testiculaires primaires hyper ou normogonadotropes peuvent entraîner une infertilité. On pourra retrouver ainsi une oligospermie avec un nombre inférieur à 10millions/ml voire une azoospermie, une asthénospermie (mobilité inférieure à 40%), nécrospermie, tératospermie mais aussi des anticorps anti-spermatozoïdes et les troubles de l’éjaculation etc.
Les différentes techniques d’AMP
L’AMP regroupe diverses techniques avec les gamètes des deux conjoints, mais aussi par don de gamètes (ovocytes, sperme ou embryon).
L’insémination artificielle (IAC)
L’insémination artificielle intra-utérine avec sperme du conjoint (IAC) consiste à injecter des spermatozoïdes « préparés » dans la cavité utérine, le jour de l’ovulation. La stimulation des ovaires va permettre de maîtriser et d’améliorer l’ovulation. Elle est différente de celle utilisée en FIV car ne cherche à obtenir qu’un nombre restreint de follicules (deux à quatre). Plusieurs protocoles sont possibles : clomifène seul (exemple Clomid® ou Pergotime®, clomifène associée à de la FSH (Puregon® ou Gonal-F®) ou à de la gonadotrophine postménopausique humaine (HMG) (Ménopur®), ou de la FSH ou des HMG seuls.
La fécondation in vitro (FIV)
La stimulation des ovaires va permettre le développement de plusieurs follicules. La ponction de ces follicules, faite juste avant l’ovulation, permet le recueil de plusieurs ovocytes. Après l’aspiration dans les follicules du fluide folliculaire et des ovocytes, ceux-ci sont mis en présence d’un pool de spermatozoïdes pour obtenir la fécondation. On procède ensuite à la « culture » de l’embryon dans un milieu enrichi en acides aminés, facteurs de croissance, etc.). Cette technique permet de court-circuiter les trompes (stérilités tubaires) et de rapprocher les spermatozoïdes des ovocytes (stérilités masculines).
L’injection intra-cytoplasmique de spermatozoïde (ICSI)
L’ICSI (Intra Cytoplasmique Sperm Injection), procédé récent (1992) de fécondation est comme son nom l’indique une technique qui injecte directement un spermatozoïde dans le noyau de l’ovocyte. C’est une technique de micromanipulation qui permet de pallier certaines anomalies des spermatozoïdes empêchant la fécondation. A l’aide d’une micropipette, on injecte directement un spermatozoïde dans l’ovocyte. Cette intervention se fait au laboratoire après un traitement de stimulation ovarienne et une ponction des ovocytes identiques à une FIV, tout comme le transfert et la congélation des embryons. L’ICSI utilise une technologie permettant de visionner et de manipuler les spermatozoïdes à un grossissement important de l’ordre de X200 à X400. En cas d’échec, on pourra effectuer un grossissement de l’ordre de X5000 à X10000, c’est l’IMSI (Intra cytoplasmic magnified sperm injection) qui permet de rechercher les défauts morphologiques de la tête du spermatozoïde.
Transfert d’embryons congelés (TEC)
La possibilité de congeler les embryons a été proposée dès 1983. Les embryons stockés dans l’azote liquide (-196°C) conservent un potentiel évolutif. Si le nombre d’embryons obtenus est supérieur au nombre d’embryons à transférer, les embryons surnuméraires peuvent être congelés à condition qu’ils soient de très bonne qualité. Lors du transfert, les embryons sont placés dans un cathéter, puis introduits délicatement dans la cavité utérine.
Don de gamètes
Les mêmes techniques sont réalisées : FIV, ICSI et TEC. Cependant, même si cette activité d’AMP augmente, elle reste très inférieure à la demande avec une situation de pénurie. De ce fait, de nombreux couples, confrontés à de très longs délais d’attente, se déplacent dans des pays étrangers où existe un recours à une AMP avec don d’ovocytes beaucoup plus facile qu’en France [2].
La séquence thérapeutique de la FIV
Stimulation de l’ovulation
La stimulation ovarienne doit maitriser quatre points : bloquer une ovulation prématurée, provoquer la maturation folliculaire, déclencher l’ovulation et bien sûr éviter une hyperstimulation ovarienne qui entraîne prise de poids, hypovolémie et troubles hydroélectrolytiques. Dans le but d’éviter que l’ovulation ne se produise spontanément, on utilisera soit les agonistes du GnRH (Gonadotropin Releasing Hormone, encore nommée LHRH Luteinizing Hormone Releasing Hormone) : Décapeptyl®, Enantone®, Lucrin®, Synarel® etc. ; soit les antagonistes du GnRH (Cetrotide®, Orgalutran®, Antagon® etc.).
On fera augmenter le taux de l’hormone FSH afin d’obtenir la maturation de plusieurs ovocytes. Ceci est possible, soit indirectement par l’action sur l’hypothalamus par les comprimés de clomifène (ancien protocole), soit surtout en stimulant directement les ovaires par injection de la FSH comme le Purégon®, le Gonal-F® voire apport de ménotropine (HMG) apportant à la fois FSH et LH comme le Ménogon® ou le Ménopur®.
Il existe de nombreux protocoles avec de nombreuses variantes afin de s’adapter aux multiples cas particuliers [[4]]. Voici les principaux :
-protocole long lutéal qui commence par une phase de blocage hormonal avec les agonistes à partir du 21ème jour du cycle précédent, suivi après dosage d’œstradiol et échographie de contrôle du blocage par une phase de stimulation et de maturation folliculaire par la FSH ou HMG ;
– protocole long folliculaire qui commence au 2ème jour des règles avec utilisation aussi des agonistes et suivi également par une phase de maturation par FSH ou HMG ;
– protocole court antagoniste : il n’y a pas de phase de blocage. La stimulation débute au premier jour du cycle par l’injection sous-cutanée de FSH ou HMG. La surveillance commence au 7ème jour du cycle selon les mêmes modalités que pour les protocoles longs. Lorsque la taille des follicules atteint un certain seuil ou que le taux d’estradiol arrive à un certain niveau, on injecte alors l’antagoniste du GnRH.
Le déclenchement de l’ovulation
Lorsque la stimulation et la maturation folliculaire sont suffisantes, l’ovulation est déclenchée, mimant le pic de LH. Le déclenchement de l’ovulation impose l’arrêt des autres traitements. Il se fait dans les mêmes conditions quel que soit le protocole long ou court de stimulation. On utilise par injection sous-cutanée, soit les gonadotrophines chorioniques (HCG) naturelle (HCG endo®, Choriomon®, Novarel®…), soit l’HCG recombinante (Ovitrelle®, Ovidrel®…). Les HCG ont le pouvoir, par leur action LH de déclencher l’ovulation une quarantaine d’heure après leur injection.
Le recueil des ovocytes : la ponction folliculaire ; recueil du sperme
La ponction s’effectue environ 34 à 36 heures après l’injection d’HCG. Elle est réalisée sous contrôle échographique à l’aide d’une aiguille permettant de ponctionner les follicules à travers la paroi du vagin et de recueillir les ovocytes par aspiration du liquide folliculaire. Le recueil du sperme quant à lui, s’effectue le jour de la ponction des ovocytes, après un délai d’abstinence sexuelle compris entre deux et six jours.
Le transfert d’embryons
Après insémination et fécondation des ovocytes, la surveillance de la croissance embryonnaire est réalisée et on observe des embryons de deux, quatre ou huit cellules. Deux ou trois jours après la ponction selon les cas, le transfert d’embryons (entre un à quatre) est réalisé (voir figure 1).
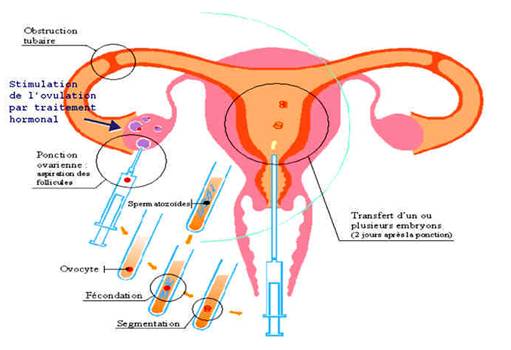
Figure 1. Schéma récapitulatif de la fécondation in vitro et des différentes étapes qui se déroulent normalement dans les trompes. Graphique issu du site http://www.oriade.fr/fertilite/techniques_pma.htm consulté le 4 octobre 2011.
Les résultats
A chaque technique correspondent des indications et des résultats spécifiques. Les chances de grossesse varient ainsi de 12% à 38% par tentative. Les meilleurs taux de grossesse sont obtenus après ICSI et après don de gamètes. En ICSI, des taux proches de 32% de grossesses échographiques par ponction avec don de spermatozoïdes et de 38% avec don d’ovocytes sont observés (figure 2).
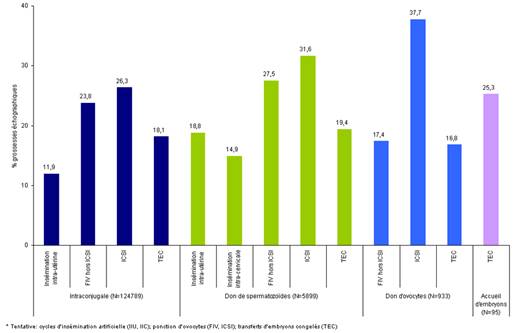
Figure 2. Taux de grossesses échographiques après tentative d’AMP selon la technique et l’origine des gamètes en 2009 (figure issue du rapport de l’activité de l’AMP 2009) [2].
Une fois la grossesse obtenue, les risques de fausses-couches spontanées sont comparables à ceux des grossesses obtenues naturellement. Les taux de naissance sont en moyenne de 11% à 31% par tentative. La figure 3 montre la part respective des enfants nés selon les techniques d’AMP et l’origine des gamètes et des embryons : 6,1% des enfants sont nés grâce à un don ; 5,1% des enfants sont issus de don de spermatozoïdes (1110 enfants), 0,9% de dons d’ovocytes (190 enfants) etc.
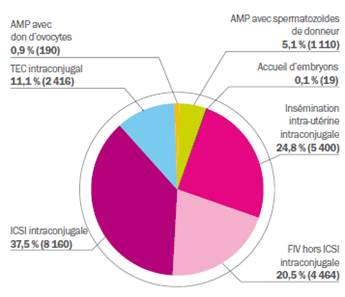
Figure 3. La part des enfants nés après AMP en 2009 selon la technique et l’origine des gamètes (N = 21 759), (figure issue du rapport de l’activité de l’AMP 2009) [2].
La stérilité selon la Médecine Traditionnelle Chinoise
L’infertilité selon les Textes
Selon le Suwen [[5]], « A 2 fois 7, 14 ans la vie sexuelle (Tian gui) apparaît. Le vaisseau conception se perméabilise, le vaisseau Tai Chong s’est pleinement développé, les menstrues amènent régulièrement un état de fécondité (Livre I. Chapitre 1)». Ainsi on sait depuis le Suwenque le renmai et le chongmaisont liés tous deux à la fécondité. Mais, c’est dans le livre neuf du Maijing 脈經 «Classique des Pouls», écrit par WangShuhe 王叔和 au IIIème siècle [[6]] qu’un chapitre fait référence à la stérilité. On y distinguait les stérilités primaires wuzi (qui signifie non enfantement) et les stérilités secondaires duanxi (interruption de descendance) [[7]]. Chao Yuanfang en 610 EC dans son ouvrage le Zhu Bing Yuan Hou Zong Lun (Traité Général de l’Etiologie et de la Symptomatologie des Maladies) dit que l’infertilité féminine est provoquée par l’énergie perverse du Froid s’installant dans les méridiens et atteignant le Sang. Le Sheng Ji Zong Lu (Encyclopédie Impériale de la Médecine), rédigé et terminé en 1117 par un groupe de médecins aux ordres de l’empereur, explique qu’en cas de vide de yang du Rein entraînant le Froid interne, l’utérus ne sera pas apte à enfanter [[8]]. Wang Zhi Zhong (dynastie Song XIIème) dans le rouleau VII du Zhen Jiu Sheng Jing (Traité d’acupuncture et de moxibustion) [[9]] est plus pragmatique et sans s’intéresser à la physiopathologie offre toute une série de points à puncturer en fonction de symptômes bien précis de la stérilité féminine wuzi comme par exemple 8F (ququan), 3VC (zhongji), 4VC (guanyuan), 11F (yinlian), 32V (ciliao), 2R (rangu), 30E (qichong) etc..
Li Gao 李杲 en 1249 (figure 4) dans son Pi Wei Lun (Traité de la Rate et de l’Estomac) dit que les quatre plus importants méridiens impliqués dans les menstruations sont les chongmai et renmai qui gouvernent essentiellement les menstruations et la conception ainsi que dumai et daimai. Il impliqua la Rate et l’Estomac comme les organes pivots des problèmes d’infertilité [[10]]. Zhu Danxi (Zhu Zhenheng 朱震亨) durant la dynastie Jin-Yuan (1115-1368), puis Chen Xiu-yuan dans son Nu Ke Yao Zhi (traité de gynécologie) expliquent que le traitement d’une infertilité chez la femme doit passer par la régulation des menstruations. Plus récemment, un fameux lao yi sheng, Huang Shouren (1905-1978) dans son Huang Shouren yijing (黄寿人醫鏡) montre que l’utérus bao gong est gouverné par le chongmai et renmai et que Rein et Foie étaient également impliqués dans la stérilité [8].

Figure 4. Li Gao 李杲 1180-1252.
Les tableaux cliniques
Il en résulte selon la Médecine Traditionnelle Chinoise (MTC) qu’une infertilité féminine aura pour mécanisme une insuffisance ou une stagnation de qi et de Sang. On observera donc selon la différenciation des syndromes (zheng) : Vide de yin du Rein, Vide de yang du Rein, Vide de Sang, Vide de Rate, Stagnation du qi du Foie, Glaires-Humidité et Chaleur Humidité [7, 8, 11-15]. Liang dans le cadre de la médecine intégrative va associer Vide de yin du Rein, Vide de yang du Rein, Vide de Sang au diagnostic occidental des troubles de l’ovulation, malformation utérine, baisse en œstrogène ou en progestérone, taux élevé de FSH, qualité insuffisante ou pauvre des follicules et/ou des ovules. Les tableaux de Vide de Rate, Stagnation du qi du Foie, Glaires-Humidité seront associés à l’occlusion tubaire et autres anomalies tubaires, fibromes utérins, adhérences pelviennes, kystes ovariens et stress. Enfin la Chaleur Humidité inclura tous les troubles infectieux utérins, vaginaux, pelviens, de l’arbre urinaire et des trompes de Fallope [[16]].
Dans l’infertilité masculine, la MTC retient essentiellement selon les zheng : Vide de Rate, Glaires-Humidité, Vide de yang du Rein, Vide de yin du Rein[12,[17]].
Traitement de l’infertilité féminine selon les zheng [7,11-15,18]]
Traitement commun
Quel que soit le tableau zheng, on punctera systématiquement les points : 3VC (zhongji), 4VC (guanyuan) et zigong(« palais de l’enfant », point hors méridien situé à 3 cunde la ligne médiane au niveau du 3VC).
Vide de yin du Rein
Les signes cliniques principaux sont : vertiges, acouphènes, douleurs lombaires, transpiration nocturne, troubles de la mémoire, bouche sèche la nuit. La langue est normale sans enduit. Elle peut être rouge avec quelques fissures et toujours sans enduit si on a une atteinte Chaleur-Vide avec comme signes cliniques la sensation de chaleur en soirée et les pommettes rouges. Les pouls sont xi (fin) et shuo (rapide). Les points communs proposés par les différents auteurs sont : 52V (zhishi), 23V (shenshu), 3R (taixi), 6Rte (sanyinjiao), 7P (lieque), 6R (zhaohai).
Vide de yang du Rein
Les signes cliniques principaux sont : lombalgies, vertiges, acouphènes, sensation de froid, fatigue, faiblesse des jambes, baisse de la libido, dépression, selles molles. La langue est pâle avec un enduit blanc. Les pouls sont xi (fin) et chen(profond) ou chi (lent) et chen (profond). Les points à utiliser sont : 23V, 3R, 13R (qixue) et moxibustion sur 4VG (mingmen) et 4VC.
Vide de Rate, Vide de Sang
Les signes cliniques principaux sont : asthénie, dépression, insomnie, menstruations peu abondantes ou aménorrhée, douleurs articulaires… La langue est mince et pâle. Les pouls sont xi (fin) et ruo(faible). Le Vide de Rate recoupe le Vide de Sang. Si Vide de Rate : 6Rte, 36E (zusanli), 20V (pishu), 12VC (zhongwan), auxquels on pourra rajouter si davantage un vide de Sang : 23V, 3R, 17V, 10Rte (xuehai) (20V et 36E en moxibustion).
Stagnation du qi du Foie
Les signes cliniques principaux sont : distension des hypochondres et de la poitrine, mélancolie, dépression, irritabilité, cycles irréguliers avec syndrome prémentruel. La langue a un enduit mince et gras de stase ou les bords légèrement rouges. Les pouls sont xian (tendu). Les points communs proposés sont : 3F (taichong), 6Rte, 6MC (neiguan), 34VB (yanglingquan).
Glaires Humidité
Les signes cliniques principaux sont : obésité, sensation d’étouffement dans la poitrine, nausées, leucorrhées blanchâtres, distension abdominale… La langue a un enduit blanc, épais et gras. Les pouls sont hua (glissant) et ru (mou). Les points communs proposés par les différents auteurs sont : 12VC, 40E (fenglong), 28V (panguangshu).
Chaleur Humidité
Les signes cliniques principaux sont : sensation de plénitude de l’épigastre, éruptions cutanées, sensation de lourdeur du corps, nausées, vomissements, inappétence, ballonnements, céphalées, soif… La langue est rouge avec un enduit jaune et gras. Les pouls sont ru (mou) ou hua (glissant) et shuo (rapide). Les points communs proposés par les différents auteurs sont : 4GI (hegu), 9Rte (yinlingquan), 6Rte, 11GI (quchi), 28V.

Références
[1]. JORF n°0211 du 11 septembre 2010. Arrêté du 3 août 2010 modifiant l’arrêté du 11 avril 2008 relatif aux règles de bonnes pratiques cliniques et biologiques d’assistance médicale à la procréation
[2]. Agence de la biomédecine. Le rapport médical et scientifique de la procréation et de la génétique humaines en France. Activité d’AMP 2009. Available from: URL: http://www.agence-biomedecine.fr/annexes/bilan2010/donnees/procreation/01-amp/synthese.htm.
[3]. International Committee for Monitoring Assisted Reproductive Technology, de Mouzon J, Lancaster P, Nygren KG, Sullivan E, Zegers-Hochschild F, Mansour R, Ishihara O, Adamson D. World collaborative report on Assisted Reproductive Technology, 2002. Hum Reprod. 2009 Sep;24(9):2310-20. Epub 2009 May 27. Erratum in: Hum Reprod. 2010 May;25(5):1345.
[4]. Fivfrance. Les protocoles standards de stimulation ovarienne. [cited 2011 sept 10]. Available from: URL: http://www.fivfrance.com/page_protocoles.html.
[5]. Husson A. Huangdi Neijing Suwen. 1ère Ed. Paris: Ed. ASMAF; 1973.
[6]. Yang Shou-zhong. The pulse classic: translation of the mai jing by Wang Shuhe. Boulder: Blue Poppy Press; 2000.
[7] . Frey M. Les difficultés de conception chez la femme en MTC. Médecine Chinoise et Médecines Orientales. 1995;13:29-33.
[8]. Flaws B. Fulfilling the Essence: The Handbook of Traditional & Contemporary Chinese Treatments for Female Infertility. Boulber: Blue Poppy Press; 1993.
[9]. Wang Zhi Zhong, traducteurs Guillaume G et Mach-Chieu. Zhen Jiu Zi Sheng Jing. Traité d’acupuncture et de moxibustion, l’entretien de la vie. Gap: Editions Désiris;2011.
[10]. Yang Shou-zhong, Li Jian-yong. Li Dong-Yuan’s treatise on the spleen and stomach: a translation of the Pi Wei Lun. Bulder: Blue Poppy Press; 1993.
[11]. Szabó N. Intérêt de l’acupuncture dans la procréation médicalement assistée. Acupuncture & Moxibustion. 2010;9(4):267-274.
[12]. Roustan C. Stérilités selon Shanghaï. Revue Française d’Acupuncture. 1982;312:7-11.
[13]. Guillaume G. Stérilités. Revue Française d’Acupuncture. 1982;31:13-17.
[14]. Goret O. Stérilité. Groupe d’Etudes et de Recherche en Acupuncture (GERA) 1990. [cited 2011 sept 15]. Available from: http://www.gera.fr/modules.php?name=Downloads&d_op=getit&lid=1940.
[15]. Guiraud-Sobral A. Une aiguille dans une meule de foin. 14èmes journées de la Faformec. 2010 novembre 26; Rouen, France; 2010. p 47-52.
[16]. Liang L. Acupuncture & IVF, Increase IVF Success By 40-60%. Boulder: Blue Poppy Press; 2003.
[17]. Schiantarelli C. Stérilité. Revue Française de MTC. 1987;120:36-40.
[18]. Maciocia G. Les principes fondamentaux de la médecine chinoise. 2nd ed. Issy-les-Moulineaux: Elsevier Masson; 2008.



