
Résumé : l’épaule douloureuse est une des affections les plus courantes de l’appareil locomoteur, entraînant de fréquentes consultations autant en soins primaires que spécialisés. Peu de preuves existent pour appuyer ou réfuter l’efficacité des interventions les plus communes dans le traitement de l’épaule douloureuse. Il n’existe pas de revue bibliographique qui objective l’efficacité de l’acupuncture dans le traitement de cette pathologie mais ces dernières années sont apparues des études contrôlées randomisées qui incitent à l’utilisation de l’acupuncture dans le traitement des périarthrites scapulo-humérales. L’étude présente a pour objectif dans la tendinite du sus-épineux, d’évaluer la réponse immédiate à la piqûre du tiaokou (ES38), dans la réduction de la douleur et dans l’augmentation du degré d’abduction, quand on y associe une puncture transfixiante vers le chengshan (VE57) avec obtention du deqi et manipulation active. 107 patients ont été randomisés en deux groupes, avec un groupe contrôle bénéficiant d’une puncture neutre sur le même point. Le groupe expérimental a obtenu une amélioration significativement supérieure au groupe contrôle tant dans l’amélioration de douleur (absolue et relative) que dans le bénéfice des degrés d’abduction (absolus et relatifs). Mots clés : tiaokou, épaule douloureuse, tendinite du sus-épineux, deqi, essai contrôlé randomisé
Summary: The painful shoulder is one of the most common disorders of the locomotor system, involving frequent consultations as much in primary care that specialized. Few evidence exist to support or refute the effectivesess of the most common interventions in the treatment of the painful shoulder. There is no bibliographical review which objectifies the effectivesess of the acupuncture in the treatment of this pathology but these last years appeared randomized controlled trials which incite to the use of the acupuncture in the treatment of the adhesive bursitis. The present study aims at in the tendinitis of supraspinatus, to estimate the immediate answer to the puncture of the tiaokou ( ST38), in the reduction of the pain and in the increase of the degree of abduction, when one associates it a puncture transfixiante towards the chengshan (BL57) with obtaining deqi and dynamic manipulation. 107 patients were randomized in two groups, with a group control benefiting from a neutral puncture on the same point. The experimental group obtained an improvement significantly higher to the group control so much in the improvement of pain (absolute and relative) that in the benefit of the degrees of abduction (absolute and relative). Key words: tiaokou, painful shoulder, tendinitis of supraspinatus, deqi, randomized controlled trial
INTRODUCTION
La douleur d’épaule est un motif fréquent de consultation et souvent de diagnostic difficile. On estime que 40 % des personnes en souffrent à un moment ou un autre de leur vie. Les études de prévalence offrent des chiffres très disparates, de 3 à 20 % [1,2] ou même plus élevés si l’omalgie n’inclut pas dans sa définition l’incapacité fonctionnelle du mouvement [3], chiffres augmentant avec l’âge et avec certaines professions ou activités sportives (tennis, natation, etc..) [4,5,6].
L’épaule, comme unité fonctionnelle, est composée de 4 articulations : gléno-humérale, sterno-claviculaire, acromio-claviculaire et scapulo-thoracique. À la différence de la hanche, qui est une articulation stable avec appui acétabulaire profond, l’épaule est une articulation mobile avec une fosse glénoïde superficielle. L’humérus est suspendu à l’omoplate par des tissus mous, des muscles et des ligaments, et une capsule articulaire, et a seulement un appui osseux minimal. L’épaule est une articulation complexe jouissant d’une grande mobilité, mais est aussi la plus instable de l’organisme et donc l’une des plus impliquées dans les problèmes douloureux. Néanmoins 90 à 95 % des causes de douleurs de l’épaule sont des problèmes péri-articulaires, c’est-à-dire en rapport avec les structures qui entourent l’articulation et non pas avec l’articulation en elle même comme :
* les bursites sous-acromiales, les tendinites du sus-épineux (60%)
* les capsulites rétractiles (« épaule gelée ») (12%)
* les ruptures de la coiffe des rotateurs, conflit antérieur sous-acromial (syndrome de pincement) (10%)
* arthrose de l’articulation acromio-claviculaire et sterno-claviculaire (7%)
* tendinite bicipitale (4%)
* causes diverses (7%)
Comme nous l’avons vu, environ deux tiers des cas d’épaule douloureuse concernent la tendinite de la coiffe des rotateurs [7,8,9,10,11,12], insertion conjointe des muscles sus-épineux, sous-épineux et petit rond sur le trochiter, le tout étant en rapport avec un surmenage de l’épaule (personnes de 40-50 ans, ouvriers), une instabilité articulaire (< 35 ans) ou une dégénérescence de la coiffe avec l’âge (> 55 ans). C’est le tableau d’une douleur mécanique aiguë ou chronique, au niveau de la face antéro-latérale de l’épaule. La palpation de cette zone est plus douloureuse, plus avivée, particulièrement dans les mouvements d’abduction et de rotation interne. L’inflammation peut affecter aussi d’autres structures anatomiques voisines (bursite sous-acromiale) ou les surmener et les léser secondairement (ténosynovite bicipitale).
La mobilité active est profondément limitée par la douleur. Cela est mis en évidence par « l’épreuve du grattage d’Apley », qui permet d’estimer grossièrement la limitation de l’amplitude de mobilisation de l’articulation. Il s’agit de demander au sujet de se crocheter les doigts dans le dos, une main en position basse, l’autre en position haute. Ce mouvement combiné réalise une adduction avec rotation médiale et une abduction avec rotation latérale. Il sera comparé avec le côté controlatéral.
Typiquement la mobilité passive de l’articulation gléno-humérale sera normale et légèrement douloureuse, symétrique avec le côté sain : 160 ° en flexion ou antépulsion, 60 ° en extension ou rétropulsion, 55 ° en rotation interne, 45 ° en rotation externe, 45 ° en adduction et 180 ° en abduction. Ces manœuvres excluent le diagnostic d’une lésion capsulaire ou articulaire. Néanmoins, la mobilité doit être correctement recherchée car le patient peut, de façon réflexe en raison de la douleur ou involontairement, être incapable de relâcher de manière adéquate sa musculature. Souvent, il est préférable de réaliser les manœuvres en décubitus dorsal.
Le tendon du muscle sus-épineux est le plus céphalique des trois et le plus enclin à avoir un conflit dans l’espace entre l’acromion et le ligament coraco-acromial. Sa principale fonction concerne l’abduction, entraînant une douleur maximale dans les mouvements compris entre 60 ° et 120 ° quand il est enflammé. Le tendon du muscle sous-épineux est celui qui intervient principalement dans la rotation externe. Le petit rond, voisin, rotateur externe et extenseur, ne sera pas affecté.
Le traitement consiste généralement en physiothérapie ou infiltrations locales avec corticostéroïdes, interventions qui présentent une efficacité controversée [14,15,16].
L’acupuncture a été utilisée pour le traitement de ces maladies en Chine pendant plus de 5000 ans [17]. À présent, on la considère en médecine occidentale comme une technique efficace dans un grand nombre de pathologies, spécialement dans les cas où l’on voit la médecine moderne limitée ou contre-indiquée [18,19,20,21], et en particulier dans le traitement de la douleur chronique [22,23,24]. La revue systématique effectuée par Lewith et Machin sur l’efficacité de l’acupuncture dans la douleur chronique a conclu que le traitement avec la « vraie » acupuncture était significativement plus efficace que la « fausse » acupuncture et le placebo [25]. Par ailleurs, il a été démontré que l’acupuncture entraîne moins d’effets secondaires que l’utilisation d’anti-inflammatoires non stéroïdiens (AINS) et des opioïdes [26].
Depuis l’introduction des techniques d’acupuncture dans les soins primaires du fonctionnement de l’Unité de Traitement de la Douleur (UTD) du Centre de Santé de Dos Hermanas « A », nous avons acquis suffisamment d’expérience pour évaluer initialement la tendance évolutive de ces patients quand on les traite avec l’acupuncture. Une de ces expériences est l’étude contrôlée randomisée que nous allons maintenant présenter et qui a servi de base pour la conception et l’élaboration d’une étude multicentrique d’une réalisation en projet.
HYPOTHESES ET OBJECTIFS
Nous posons l’hypothèse suivante : la puncture au point tiaokou ES38 selon la technique tiao-shan et une manipulation dynamique jusqu’à obtention du deqi réussit à améliorer immédiatement la douleur de l’épaule d’origine tendineuse (sus-épineux) de manière plus significative que la puncture neutre de ce même point.
Objectif général
Évaluer l’efficacité de la puncture du point tiaokou ES38 selon la technique tiao-shan avec obtention du deqi dans la tendinite du sus-épineux comparé à la puncture neutre du même point
Objectifs spécifiques
– Objectif principal : évaluer l’effet sur la diminution immédiate de la douleur après la puncture
– Objectif secondaire : évaluer l’effet sur l’abduction de l’épaule
MATERIEL ET METHODES
Type d’étude
Étude contrôlée randomisée
Sujets d’étude
L’étude a été approuvée par le Comité d’Éthique de l’Hôpital de référence. 125 patients ont été sélectionnés et inclus, avec une symptomatologie d’épaule douloureuse d’origine tendineuse (sus-épineux), diagnostic porté par les médecins de famille et les spécialistes du secteur des trois zones de base de la Santé qui desservent l’Unité de Traitement de la Douleur (UTD) du Centre de Soins Primaires de Dos Hermanas « A » (district sanitaire Sud de Séville). On les a informés du type de l’étude et des techniques qui allaient être employées ainsi que des effets secondaires possibles (infection, lipothymie, hématome). On les a informés, de même, qu’ils pouvaient se dédire ou sortir de l’étude sans aucune sorte de pénalité ou perte de bénéfice auxquels, d’autre part, ils avaient droit.
Les critères de sélection
* Approbation par le Comité d’Éthique de l’Hôpital de référence
* Critères d’inclusion :
– patients avec diagnostic des pathologies mentionnées ci-dessus d’évolution supérieure à 3 mois
– consentement éclairé
– unilatéral
* Exclusion : chirurgie, luxations ou fractures au niveau de l’épaule, hypo-coagulation, atteinte généralisée du système musculo-squelettique ou atteintes neurologiques, atteintes trophiques vasculaires des membres inférieurs, lymphoedème
Critères éthiques
La validité éthique de cette étude a été analysée par les comités d’enquête éthique de l’Hôpital de référence. Dans la conception ont été pris en compte les quatre principes éthiques de Bauchamp et Childress [27] (l’autonomie, le bénéfice (le principe d’être bénéfique), l’innocuité (le principe de ne pas nuire), et la justice) et ont été garantis expressément les droits du patient à l’intimité et à la décision éclairée dans les caractéristiques particulières de l’étude. Également, l’étude a été réalisée en accord avec les normes de Bonne Pratique Clinique et la Déclaration de Helsinki de 1964, modifiées par la 48ème Assemblée Générale de 1996 en Afrique du Sud. Tous les patients ont signé le consentement éclairé des procédures cliniques d’enquête.
Randomisation
Les patients ont été randomisés en deux groupes, 1) le groupe expérimental traité par l’acupuncture au point tiaokou ES38 avec la technique tiao-shan (jiao-zhuan), obtention du deqi et manipulation active et 2) le groupe contrôle, traité par acupuncture au point tiaokou ES38 avec la technique tiao-shan, mais sans obtenir le deqi et sans aucune manipulation. La randomisation a été réalisée en présentant une carte avec la lettre « A » (n=70) ou « B » (n=70) dans 140 enveloppes identiques opaques qui ont été fermées et disposées dans le bureau de l’UTD. Après l’évaluation standard les sujets ont extrait une des enveloppes d’un conteneur déposé sous la tutelle de l’investigateur responsable du service. Les sujets ayant extrait la carte imprimée avec la lettre « A » ont été inclus dans le groupe expérimental et ceux qui ont extrait la carte « B » dans le groupe contrôle. Des mesures opportunes ont été prises afin de préserver la confidentialité des informations des patients participants, y compris l’anonymat dans les bases de données construites pour l’analyse.
Interventions
Acupuncture au point tiaokou ES38 selon la technique tiaoshan avec recherche du deqi et manipulation active
La séance d’acupuncture consiste à localiser, puncturer et manipuler le point tiaokou ES38 ipsilatéral. Après stérilisation de la peau, le patient en décubitus dorsal, la puncture est réalisée avec une aiguille fine d’acupuncture 30 de jauge et 5 cun, en deux phases : 1) insertion jusqu’à obtention de la sensation propagée le long du méridien d’Estomac zuyangming indiqué par le patient et 2) approfondissement en direction du chengshan VE57 jusqu’à obtention de la sensation propagée le long du méridien Vessie zutaiyang. Après avoir réalisé la puncture transfixiante, on manipule activement l’aiguille selon la technique nianzhuan tandis que l’on invite le patient à réaliser des mouvements de l’épaule pendant deux minutes à la recherche de l’arc douloureux de l’épaule atteinte. Cette manipulation est effectuée trois fois le long de la séance. Après une séance de 20 minutes, on procède au retrait de l’aiguille.
Acupuncture au point tiaokou ES38 selon la technique tiaoshan sans recherche de deqi et sans manipulation
L’intervention dans le groupe de contrôle sera identique au groupe expérimental, sauf que la puncture est pratiquée en une seule phase jusqu’au point chengshan VE57, sans recherche du deqi ni manipulation de l’aiguille. Après une séance de 20 minutes, on procède au retrait de l’aiguille.
Mesures basales
Les mesures de base sont réalisées avant la randomisation et consistent à mesurer :
* l’intensité de la douleur selon échelle analogique visuelle (EVA) de 0 à 10 cm
* le degré d’abduction de l’épaule atteinte au moyen d’un goniomètre de 0 à 180 degrés
Les mesures des résultats
Les mesures sont effectuées 10 minutes après le retrait de l’aiguille, en gardant le patient en décubitus dorsal.
Variable principale :
* changement de l’intensité de douleur par rapport à la mesure initiale
Variable secondaire
* augmentation de l’abduction par rapport à la mesure initiale
LES RÉSULTATS
Des 125 patients choisis, 107 ont consenti à participer à l’étude et ont signé le consentement éclairé : 53 patients dans le groupe expérimental et 54 patients dans le groupe contrôle.
Aucun effet secondaire relatif à la technique de puncture ou de manipulation n’a été signalé.
Mesures initiales
Quantitatives
Pour déterminer si les deux populations étaient équivalentes en terme d’âge, une analyse de variance a été effectuée montrant que l’âge moyen des groupes (avec la valeur moyenne et l’écart type pour le groupe expérimental et celui du groupe contrôle est de 59,64 (13,25) et 59,87 (10,54) respectivement) et ne différent pas de façon significative (p = 0,921).
Ont été également analysées les variables quantitatives déterminantes des caractéristiques décrivant la douleur d’épaule des patients (ancienneté du processus, degré d’abduction active, intensité de la douleur au cours du mouvement) où le test de Levene par égalité de variance nous confirme que ces variables sont homogènes (p > 0,05). Voici ci-dessous les résultats de ce test :
* Âge : groupe expérimental 59,64 (13,25) et groupe contrôle 59,87 (10,54) ; avec F (2,64) = 0,107
* Ancienneté en mois : groupe expérimental 8,3 (7,80) et groupe contrôle 11,06 (10,7) ; avec F (2,87) = 0,93
* Degrés d’abduction active : groupe expérimental 33,02 (15,33) et groupe contrôle 41,67 (17,56) ; avec F (1,71) = 0,1934
* Intensité de la douleur : groupe expérimental 8,36 (1,09) et groupe contrôle 8,20 (1,22) ; avec F (1,37) = 0,244
Catégorisation
Pour déterminer si les groupes étaient homogènes et, donc comparables en ce qui concerne les variables déterminantes des caractéristiques des patients (sexe, épaule dominante, douleur nocturne), ont été réalisés les contrôles des différences de fréquence par groupe de traitement au moyen du test statistique c2 de Pearson, dont les résultats ont révélé qu’il n’y a pas de différence significative entre le groupe expérimental et le groupe contrôle :
- Sexe féminin : groupe expérimental 45/53 (84,9 %), groupe contrôle 41/54 (75,9 %) ; p = 0,242
- Épaule dominante : groupe expérimental 50/53 (94,3 %), groupe contrôle 52/54 (96,3 %) ; p = 0,632
- Absence de douleur nocturne : groupe expérimental 6/53 (11,3 %), groupe contrôle 8/54 (14,8 %) ; p = 0,592
Donc, bien que quelques unes de ces variables aient eu un effet sur les variables dépendantes, il est possible d’affirmer que cela n’a pas présenté de biais dans le contraste des groupes, dans la mesure où ces deux groupes sont équivalents vis à vis des variables sélectionnées.
Comparaison des groupes de traitement
Analyse de la variance
Pour apprécier l’existence d’une différence d’efficacité des traitements à partir des mesures finales, une évaluation des moyennes est réalisée par une analyse de variance. Les résultats obtenus indiquent des différences statistiques significatives (p < 0,001) entre les deux groupes :
Tableau 1 : différences absolues et relatives des variables principale et secondaire.
| groupe | N | Moyenne | Déviation type | Ecart type de la moyenne | |
| Amélioration de la douleur / basal * | Contrôle | 54 | 2,80 | 1,76 | 0,24 |
| Expérimental | 53 | 5,26 | 1,33 | 0,18 | |
| Amélioration de l’abduction/ basal † | Contrôle | 54 | 18,70 | 19,67 | 2,68 |
| Expérimental | 53 | 100,28 | 40,61 | 5,58 | |
| Différence relative Intensité de la douleur ‡ | Contrôle | 54 | 33,06 | 18,25 | 2,48 |
| Expérimental | 53 | 62,46 | 12,07 | 1,66 | |
| Différence relative Degré abduction ‡ | Contrôle | 54 | 70,41 | 126,97 | 17,28 |
| Expérimental | 53 | 410,20 | 314,14 | 43,15 | |
| (*) Echelle Visuelle Analogique de 0 a 10. (†) Degré d’abduction de 0 a 180. (‡) Pourcentage | |||||
Schéma 1 : Évaluation initiale et finale du degré d’abduction dans les groupes expérimental et contrôle
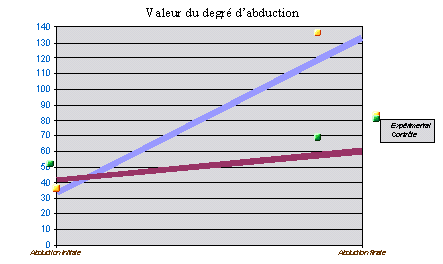
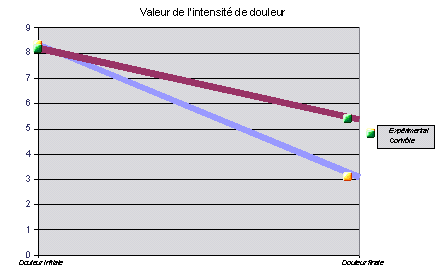
Schéma 2 : Évaluation initiale et finale de l’intensité de la douleur dans les groupes expérimental et contrôle
Une régression linéaire a été calculée afin de déterminer l’association possible de deux variables dépendantes (changements de l’intensité de la douleur par rapport à la mesure de base ainsi que l’amélioration du degré d’abduction par rapport au niveau initial) en fonction du groupe d’appartenance, limitant l’étude à ces deux variables par souci de clarté. Pour le premier modèle, nous observons dans le groupe expérimental versus groupe contrôle, à égalité d’abduction et d’intensité de douleur basale, une amélioration de l’abduction de 75 degrés en moyenne par rapport à la mesure initiale de base.
Pour le second modèle, en incluant comme variable dépendante l’amélioration de l’intensité de la douleur par rapport au niveau de base, nous observons que le groupe expérimental est amélioré de 2,26 points versus groupe contrôle, à égalité d’intensité de douleur et d’ancienneté basale du processus douloureux.
DISCUSSION
L’objet de cette étude était de déterminer si une manipulation avec obtention de la sensation propagée le long des méridiens différait de la puncture simple sur le même point dans la tendinite du sus-épineux. Le choix de sélectionner cette pathologie était motivé par le fait qu’à l’intérieur des processus douloureux de l’épaule, capsulites rétractiles, bursites sous-acromiales, tendinites sus-épineuses qui affectent le territoire du méridien du shouyangming (Gros Intestin), ces dernières représentent la plus grande prévalence. L’utilisation du point tiaokou n’est pas fortuite non plus ; depuis le début du fonctionnement de l’Unité de Traitement de la Douleur (UTD), en 1997, où l’on voyait en moyenne 320 patients par mois [28] jusqu’à ce jour où l’on soigne une moyenne de 850 patients par mois, nous avons étudié les différences d’efficacité de divers points distaux indiqués dans les problèmes des tissus péri-articulaires de l’épaule, comme peuvent l’être, entre autres, le yanglingquan (VB34), zhongping du pied (point hors méridiens), lingxia (point hors méridiens) ou tiaokou (ES38), ce dernier étant celui qui réalisait un effet plus rapide et durable. En raison de son emplacement anatomique et de la technique transfixiante appliquée, il semble que l’on puisse léser les structures de l’espace interosseux quoique, dans notre expérience, aucun patient ne nous ait informés des effets secondaires. Il est vrai que de stricts critères de sélection ont été employés, avec un choix scrupuleux des patients pour éviter les hématomes ou les infections. Dans notre UTD, le traitement habituel de ce type de pathologie inclut comme première phase cette technique, avec une moyenne de 4 à 5 sessions (une par semaine) considérée comme suffisante pour assurer le traitement. Dans le cas contraire, on procède à la combinaison de points locaux et distaux, qui en cas de prévalence du Froid pathogène dans l’étiopathogénie, sont associés à l’application de moxibustion sur l’aiguille. Aussi l’amélioration moyenne relative dans l’abduction de l’épaule, qui augmente dans le groupe expérimental de 410 %, comme la diminution relative de la douleur (62 %) conduisent à la réflexion sur la nécessité d’incorporer ces techniques dans la pratique médicale habituelle.
Il s’agit d’une étude courte, étant donné que l’objectif était d’évaluer l’effet immédiat de la puncture, mais celle-ci nous a servi d’étude pilote pour la réalisation d’un protocole d’étude clinique multicentrique dans 20 services de rééducation, où nous essayons de démontrer l’efficacité à long terme avec un suivi de 6 à 12 mois.
Ces dernières années sont apparues des études contrôlées randomisées qui incitent à l’utilisation de l’acupuncture dans le traitement des périarthrites scapulo-humérales. Par exemple, J. Kleinhenz et al [30] objectivent une augmentation dans l’échelle de Constant de 19,2 points dans le groupe expérimental versus 8,37 points dans le groupe contrôle, employant un placebo au moyen des aiguilles rétractables, mais il semble qu’ils se soient davantage axés à démontrer l’efficacité de la technique employée dans le groupe contrôle que la spécificité du choix des points d’acupuncture ; de plus dans l’analyse de la variable du résultat principal (amélioration absolue), l’ajustement n’a pas été effectué avec la mesure initiale.
K.O. Sun et al. qui recherchent la spécificité des points ont déterminé le choix d’un point distal de la zone affectée [31] par un essai contrôlé randomisé de deux groupes, 13 patients furent traités par acupuncture et exercices de l’épaule et 22 patients avec uniquement des exercices. La conception est similaire à ce que nous présentons dans ce projet bien qu’il nous semble que l’échantillon soit insuffisant et qu’il existe un biais important, étant donné que le groupe contrôle (exercices seuls) ne recevait pas la même assistance médicale que le groupe expérimental. Néanmoins, les résultats qu’ils obtiennent dans le groupe expérimental sont significativement meilleurs que dans le groupe contrôle. D’autre part, le point qu’ils proposent (zhongping de pied) est de localisation difficile puisque son emplacement n’est pas constant, à la différence de tiaokou(ES38) qui est situé exactement à 8 cun au-dessous de la ligne articulaire du genou et à 1 cun latéralement à la crête tibiale.
Gilbertson et al [32] présentent un autre essai clinique, après intervention arthroscopique de l’épaule, comparant l’acupuncture traditionnelle versus«fausse » acupuncture (‘sham’). Ils concluent que la « vraie » acupuncture réelle offre une amélioration significative tant dans le degré d’analgésie obtenue, que dans la réduction de la prise d’antalgiques, de l’augmentation de la mobilité et la satisfaction des patients ; néanmoins ils ne décrivent pas le choix des points, c’est pourquoi l’essai n’est pas reproductible.
Il n’échappe à personne que les possibilités de l’acupuncture dans la réduction de la prise des médicaments antalgiques et anti-inflammatoires [29], aussi bien dans la réduction des effets iatrogènes ou de l’incapacité de travail, ouvrant des voies à de nouvelles investigations..
CONCLUSION
Cette étude montre que la puncture du ES38 avec obtention du deqi et manipulation active est significativement plus efficace que la puncture simple pour soulager la douleur et améliorer la fonction de l’épaule douloureuse d’origine tendineuse (sus-épineux).
Il est démontré également que c’est une technique dénuée d’effets secondaires qui permet de réduire le temps de récupération de ces patients.
Références
- Pope DP, Croft PR, Pritchard CM..ARC Epidemiology Research Unit. University of Manchester. Br J Rheumatol 1996; 35: 1137-1141.
- 2.Cunningham LS, Kelsey JL.. Epidemiology of musculoskeletal impairments and associated disability. Am J Public Health 1984; 74: 574-579.
- Pope DP, Croft PR, Pritchard CM..Artritis and Rheumatism Councils Epidemiology Research Unit University of Manchester. Ann Rheumatic Dis 1997; 56: 308-312
- Lamberts H, Brouwer HJ, Mohrs J. Reason for encounter-episode and process-oriented standard output from transition project. Part I. Amsterdam: Department of General Practice/Family Medicine, University of Amsterdam: 1991
- Croft P. Soft-tissue rheumatism. In: Silman AJ, Hochberg MC, eds. Epidemiology of the rheumatic diseases. Oxford: Oxford University Press; 1993:375-421.
- Van der Windt DAWM, Koes BW, De Jong BA, Bouter LM.Shoulder disorders in general practice: incidence, patient characteristics, and management. Ann Rheum Dis 1995;54:959-64.
- Edelson JG. Patterns of degenerative change in the glenohumeral point. J Bone Surg Br 1995; 77 (Supl B): 288-292.
- Winters JC, Jorritsma W, Groenier KH, Sobel JS, Meyboom-de Jong B, Arendzen HJ..Treatment of shoulder complaints in general practice: long term results of a randomised, single blind study comparing physiotherapy, manipulation, and corticosteroid injection.BMJ 1999;318(7195):1395-6.
- Winters JC, Sobel JS, Groenier KH, Arendzen HJ, Meyboom-de Jong B..Comparison of physiotherapy, manipulation, and corticosteroid injection for treating shoulder complaints in general practice: randomised, single blind study. BMJ 1997;314(7090):1320-5.
- Strobel G. Long-term therapeutic effect of different intra-articular injection treatments of the painful shoulder: effect on pain, mobility and work capacity. Rehabilitation (Stuttg) 1996;35(3):176-8.
- Adebajo AO, Nash P, Hazleman BL.. A prospective double blind dummy placebo controlled study comparing triamcinolone hexacetonide injection with oral diclofenac 50 mg TDS in patients with rotator cuff tendinitis.J Rheumatol 1990;17(9):1207-10
- Goupille P, Sibilia J..Local corticosteroid injections in the treatment of rotator cuff tendinitis (except for frozen shoulder and calcific tendinitis).Clin Exp Rheumatol 1996;14(5):561-6.
- Van der Windt DAWM, Koes BW, De Jong BA, Bouter LM. Shoulder disorders in general practice: incidence, patient characteristics and management. Ann Rheum Dis 1995;54:95964.
- Van der Heijden GJMG, Van der Windt DAWM, Kleijnen J, Koes BW, Bouter LM. Steroid injections for shoulder disorders: a systematic review of randomised clinical trials. Br J Gen Pract 1996;46:30916.
- Van der Heijden GJMG, Van der Windt DAWM, de Winter AF. Physiotherapy for soft tissue shoulder disorders: a systematic review of randomised clinical trials. BMJ 1997;315:2530.
- Green S, Buchbinder R, Glazier R, Forbes A. Systematic review of randomised controlled clinical trials of interventions for painful shoulder: selection criteria, outcome assessment, and efficacy. BMJ 1998;316:35460.
- Tukmachi ES. Acupuncture and pain: general consideration. Inter Medica 1991;1:11-9.
- Camp V. Acupuncture for shoulder pain. Acupunct Med 1986; 3:28-32.
- Tukmachi ES. A place for acupuncture in treatment of osteoarthritis: two case reports. Br J Acupunct 1991;14:2-3.
- Tukmachi ES. Acupuncture therapy in patients unresponsive to orthodox treatment. Inter Medica 1991;1:19-23.
- Tukmachi ES. Lumbago: theoretical studies and treatment by traditional Chinese acupuncture. Br J Acupunct 1992;15:8-12.
- Sodipo JO. Therapeutic acupuncture for chronic pain. Pain 1979;7:359-65.
- Junnila SY. Long-term treatment of chronic pain with acupuncture. Part I. Acupunct Electrother Res 1987;12:23-36.
- Patel M, Gutzwiller F, Paccaud F, Marazzi A. A meta-analysis of acupuncture for chronic pain. Int J Epidemiol 1989;18:900-6.
- Lewith GT, Machin D. On the evaluation of the clinical effects of acupuncture. Pain 1983;16:111-27.
- Lewith GT. How effective is acupuncture in the management of pain?J R Coll Gen Pract 1984;34:275-8.
- Beauchamp T, Childress J. Principles of biomedical ethics. Oxford, New York, Toronto: Oxford University Press, 2001.
- Vas J, Vega E, Méndez C. Tratamiento con acupuntura del dolor crónico benigno.Medicina de Familia (And) 2002;4:239-244
- Vas Ruiz J, Panadero Ruz D, Pérez Blanco JL, Méndez Martínez C, Gaspar Navarro O, Aguilar Domínguez I. Acupuntura. Una alternativa al tratamiento del dolor. Aten Farm 2003;5(1):18-24
- Kleinhenz J, Streitberger K, Windeler J, Gübbacher A, Mavridis G, Martin E. Randomised clinical trial comparing the effects of acupuncture and a newly designed placebo needle in rotator cuff tendinitis. Pain 1999;83:235-241
- Sun KO, Chan KC, Lo SL, Fong DYT. Acupuncture for frozen shoulder.Hong Kong Med J. 2001;7(4):381-91
- Gilbertson B, Wenner K, Russell LC.Acupuncture and arthroscopic acromioplasty. J Orthop Res. 2003 Jul;21(4):752-8.
| Correspondance : Dr Jorge VasCentro de Salud Dos Hermanas “A”(Unidad de Tratamiento del Dolor)41700 Dos Hermanas (Sevilla)EspañaTél : 95 4114368e-mail : jvas@acmas.comwww.acmas.com |  Jorge Vas est docteur en médecine, responsable universitaire de la formation des médecins acupuncteurs à l’Université Pablo de Olavide de Séville, vice-président de l’association scientifique des médecins acupuncteurs de Séville (ACMAS) et directeur médical de l’unité anti-douleur du centre de santé de « Dos Hermanas » à Séville |
Vas J, Perea-Milla E, (traduction Stéphan JM). Les effets immédiats de la puncture du tiaokou ES38 dans l’épaule douloureuse et l’importance du deqi. Acupuncture & Moxibustion. 2004;3(3): 167-175.

