Expérimentation de la puncture du point RA6 en vue du relâchement du périnée lors de l’expulsion fœtale
En 2011, Anne-Sophie Piau et Sophie Broquet ont validé une étude clinique présentant une méthodologie basée sur l’OPC (objective performance criteria) [[3]]. Il s’agit d’une étude portant sur une population de cinquante-quatre femmes primipares ou seconde pare avec un utérus cicatriciel (ayant bénéficié d’une césarienne lors de leur première grossesse et qui n’avaient donc pas accouché par voie basse), en présentation du sommet et à un âge gestationnel supérieur ou égal à 37 semaines d’aménorrhée (SA). Ont été exclues les grossesses multiples (gémellaires ou triples), les présentations du siège, un âge gestationnel strictement inférieur à 37 SA, les patientes multipares…
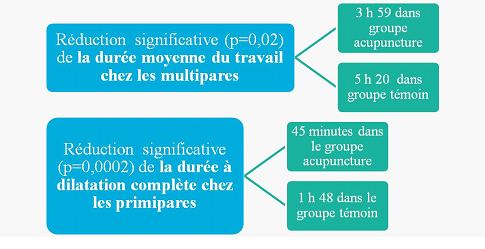
Le but de l’étude est d’étudier la qualité du relâchement du périnée par puncture du RA6 (sanyinjiao) par une aiguille de 25mm et de 0,25mm de diamètre posée bilatéralement à dilatation complète du col utérin, soit immédiatement, soit dans les minutes qui suivent ou encore juste avant les efforts expulsifs. Le critère d’efficacité a été les lésions périnéales au décours de l’accouchement par voie basse. L’étude est de type OPC car les auteurs ont comparé leur résultat avec une base de données fiable, norme objective qui sert de substitut au groupe témoin traditionnel. En l’occurrence, il s’agit de la base de données statistique de l’année 2010 (BD10) de l’hôpital Jeanne de Flandre à Lille concernant une même population de patientes primipares ou secondes pares avec césariennes antérieures (n= 2216 patientes). Pour un poids de naissance élevé supérieur à 3500g, connu pour être facteur de risque important de lésions périnéales lors de l’accouchement par voie basse, seules 37,4% des patientes ont conservé un périnée intact en 2010 par rapport à 48% dans le groupe acupuncture. Aucune déchirure compliquée dans le groupe acupuncture versus BD10 (4,20%) ; 16% de déchirures simples versus 35,2%. Par contre, le nombre d’épisiotomies a été plus élevé dans le groupe acupuncture, 36% vs 23,2% en 2010 (figure 1).
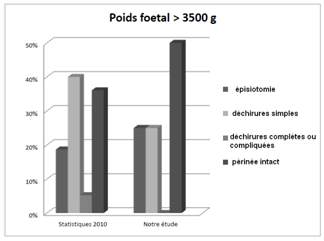
Figure 1. Évaluation du périnée en fonction du poids.
Un autre facteur de risque de lésions périnéales est le périmètre crânien de l’enfant supérieur ou égal à 35cm. Plus de la moitié (58,33%) des patientes ayant donné naissance à un enfant de périmètre crânien supérieur à 35 centimètres ont conservé un périnée intact à l’issue de l’accouchement dans le groupe acupuncture versus 44,55% dans le groupe BD10 (figure 2).
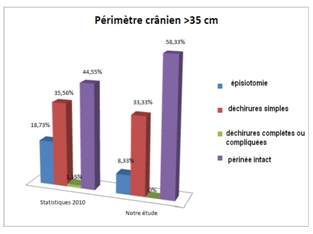
Figure 2. Évaluation du périnée en fonction du périmètre crânien.
Malheureusement, les différences statistiquement significatives n’ont pas été calculées. Néanmoins, on peut considérer que chez ces femmes, l’acupuncture a suffisamment assoupli le périnée pour éviter les lésions accidentelles du périnée. Un essai contrôlé randomisé en double insu intéressant une population plus nombreuse pourrait confirmer ces résultats très prometteurs.

Le syndrome de Lacomme et acupuncture : étude prospective : évaluation de la douleur chez des femmes enceintes et traitement acupunctural
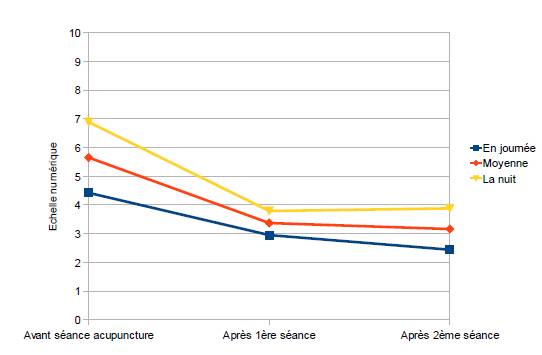
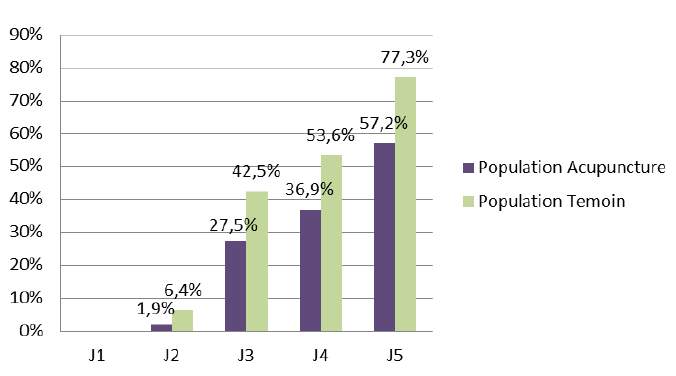
Thaïs Richard et Marie Tavernier ont réalisé au centre hospitalier de Lens une étude clinique ouverte portant sur vingt et une patientes (douze multipares et neuf primipares) à terme compris entre 18+4 SA et 37+6 SA et présentant des symptômes type syndrome de Lacomme. Les critères de diagnostic étaient les suivants : douleurs symphysaires et/ou douleurs irradiantes dans le pli inguinal et toutes douleurs pouvant faire penser au syndrome de Lacomme. Deux points ont été poncturés : le Rn9 (zhubin) et ES44 (neiting) au cours de deux séances d’acupuncture de vingt minutes chacune espacées de huit à dix jours. Le critère de jugement était à l’échelle visuelle analogique (EVA) avant la séance, juste après et après la seconde séance. De manière générale, les résultats de l’étude montrent que les patientes sont soulagées par le traitement (tableau I). Plus particulièrement, après la première séance, 90% des patientes ont des douleurs qui diminuent lors de l’évaluation de l’EVA. La moitié des patientes soulagées n’ont quasiment plus aucune douleur après le traitement de la première séance (figure 3).
Tableau I : Résultats de l’EVA avant et après les séances.
| PARITÉ | TERME | TERME de survenue des douleurs | EVA début | EVA après 1re séance | EVA après 2e séance | DURÉE entre les 2 séances (en jours) | |
| 1 | 3P | 30+2SA | 26SA | 8 | 8 | Perdue de vue | 6j |
| 2 | 2P | 33+5SA | 33SA | 6 | 4 | 2 | 7j |
| 3 | 1P | 28+5SA | Début de grossesse | 5 | 3 | Perdue de vue | 7j |
| 4 | 1P | 35SA1/2 | 31SA | 5 | 3 | 5 | 6j |
| 5 | 1P | 30+1SA | 30SA | 7 | 5 | 5 | 5j |
| 6 | 1P | 20 | 16SA | 6 | 0 | 0 | 11j |
| 7 | 2P | 30 | ? | 8 | 0 | 0 | 12j |
| 8 | 1P | 20 | 19SA | 6 | 0 | 0 | 11j |
| 9 | 2P | 33 | 29SA | 8 | 0 | 8 | 7j |
| 10 | 2P | 34+5SA | 26SA | 8 | 0 | 0 | 8j |
| 11 | 2P | 18 | 13SA | 4 | 1 | 0 | 9j |
| 12 | 1P | 18+4SA | ? | 7 | 0 | 0 | 5j |
| 13 | 2P | 35+1SA | 34SA | 6 | 3 | 3 | 8j |
| 14 | 4P | 24SA | 23+6SA | 5 | Non venue | ||
| 15 | 5P | 37+6SA | 37SA | 5 | 3 | Accouchement | 6j |
| 16 | 3P | 34Sa | 32SA | 4 | 1 | 0 | 8j |
| 17 | 1p | 18+4SA | 15SA | 7 | 1 | 0 | 5j |
| 18 | 2P | 22SA | Début de grossesse | 6 | 2 | 0 | 15j |
| 19 | 1P | 27SA | 26SA | 4 | 2 | 2 | 7j |
| 20 | 1P | 26 1/2SA | 25SA | 7 | 3 | 0 | 9j |
| 21 | 3P | 24 1/2 | 24 | 4 | 4 | 4 | 6j |
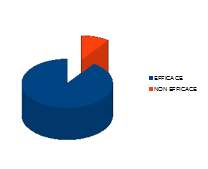
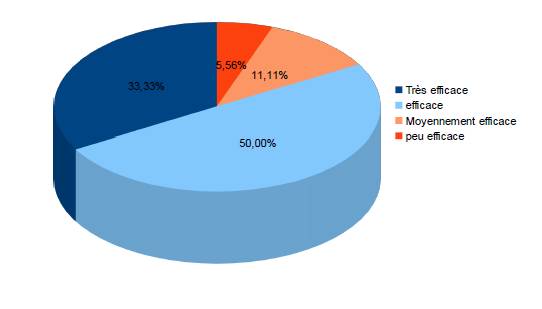
Figure 3. Évaluation de la douleur après la première séance : amélioration 18 (90%), pas d’amélioration 2 (10%).
Après la deuxième séance, les résultats montrent que 75% des patientes sont soulagées après deux séances. Seules deux patientes, soit 10% de l’échantillon, ont une EVA qui ré-augmente par rapport à la valeur de départ. Les auteurs de l’étude se demandent si une troisième séance ou éventuellement des séances plus proches de la date d’apparition des douleurs auraient été bénéfiques. Bien que l’on puisse regretter que les critères objectifs de diagnostic du syndrome de Lacomme n’aient pas été utilisés comme le test de provocation de la douleur pelvienne, le test de « Patrick’s Faber etc.., tests permettant de diagnostiquer et de différencier les douleurs de la ceinture pelvienne des lombalgies basses, et qu’il n’y ait pas eu d’études statistiques, cet essai clinique montre tout l’intérêt de l’acupuncture dans le syndrome de Lacomme.

Pouls chinois et grossesse
L’intérêt de la prise des pouls (figure 4) au cours de la grossesse n’a pas échappé à Sandrine Huret et Emilie Bigotte lors de la soutenance de leur mémoire en 2012 intitulé « Pouls chinois et grossesse ». Après avoir réalisé une étude bibliographique sur l’intérêt diagnostique du pouls qualitatif et observé le pouls glissant hua physiologique de la grossesse traduisant l’apport supplémentaire de xue nécessaire à la croissance du fœtus, les auteures se sont intéressées aux éléments de diagnostic apportés par le pouls quantitatif [4-6] lors de la grossesse normale. Notons que les auteures ont choisi une terminologie de description des pouls bien spécifique au ressenti : état d’excès pour un pouls ample et fort ; état de vide pour un pouls en insuffisance, profond, fin et peu perçu.
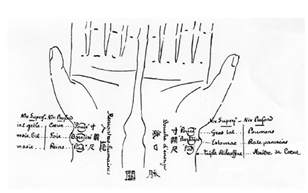
Figure 4. La localisation des pouls radiaux selon George Soulié de Morant [[7]].
De janvier 2011 à mai 2011, une étude a été réalisée chez trente-huit patientes en consultation à la maternité Saint Vincent de Paul à Lille ou en séances de préparation à la naissance en cabinet libéral. Sur trois périodes différentes (2e et 3e trimestres de grossesse puis au-delà de 38SA à l’approche du terme) les pouls en excès et en vide ainsi que leur cinétique au fil de la grossesse ont été étudiés. Deux constatations se dégagent :
– Le pouls de Rate-Pancréas est observé en prédominance sur celui du Poumon, tous deux en excès par rapport aux autres pouls perçus dans les autres loges durant les 2e et 3e trimestres. Cette prédominance s’inverse nettement à partir de 38SA (figure 5).
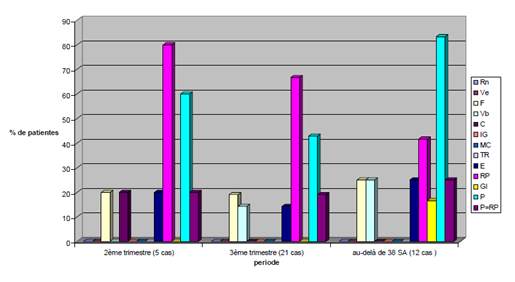
Figure 5. Les pouls RP et P se distinguent étant tous deux en excès aux 2e et 3e trimestres et au-delà de 38SA. Mais notons la bascule de RP au profit de P au-delà de 38SA (pouls P davantage en excès chez 83,3% des cas versus 41,66% pour le pouls RP).
– La loge Rein/Vessie se retrouve souvent en vide au deuxième trimestre de la grossesse, vide qui s’accentue au troisième trimestre de la grossesse pour ensuite se normaliser dans les trois dernières semaines de grossesse (figure 6).
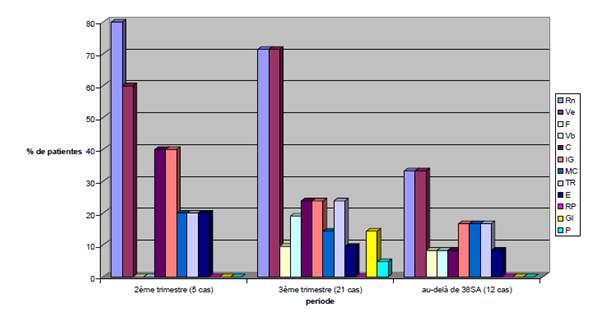
Figure 6. Prédominance des pouls Rein et Vessie en vide (respectivement 80%et 60% des cas au cours du 2e trimestre. Les pouls Cœur, Intestin Grêle sont tous deux en vide dans 40% des cas alors que les pouls MC, TR et ES sont aussi en vide dans 20% des cas. Au 3e trimestre, le vide des Pouls Rein et Vessie persiste significativement dans 71,43% des cas pour chacun. Au-delà de 38SA, les pouls R et V persistent toujours en état de vide mais chez 33,33% des cas.
L’interprétation de cette cinétique des pouls Rate-Pancréas et Poumon pourrait trouver son explication dans le cycle des 5 mouvements énergétiques (figure 7) avec le passage de la phase de croissance à la phase de maturité durant les dix mois lunaires. Cette phase de maturité précède l’achèvement de la grossesse et l’accouchement [[8]].
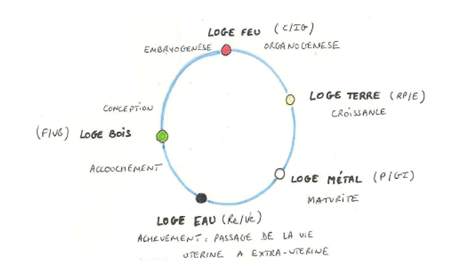
Figure 7. Cinétique de l’évolution de la grossesse selon les mouvements du méridien de Foie lors du 1e mois de grossesse jusqu’au stade d’accouchement avec au 9e mois lunaire l’influence du Rein et au 10è celle du méridien de Vessie.
Les auteures constatent aussi que la bascule Rate-Pancréas vers le Poumon serait alors prédictive d’une mise en travail spontanée, physiologique qui s’observerait dans les trois semaines qui précèdent l’accouchement. A noter que ce travail confirme certains travaux [6,[9]].
Autre point que Sandrine Huret et Emilie Bigotte remarquent est la forte diminution du pourcentage de vide du pouls du Rein au-delà de 38 SA (33,33% des cas) qu’elles expliqueraient par le fait que le Rein est physiologiquement très important pour l’accouchement. Enfin, il est également noté que la loge Cœur/Intestin Grêle en vide de manière non négligeable (40% des cas) pourraient s’expliquer après étude des fiches des sept patientes concernées par une symptomatologie de fatigue et d’insomnie.
En conclusion, cette étude diagnostique de très faible niveau de preuve sans aucune étude statistique et biaisée sans doute par une certaine part de subjectivité, montre néanmoins tout l’intérêt de la sphygmologie dans le suivi de la grossesse. Espérons qu’elle soit suivie de nouvelles études diagnostiques de haute qualité méthodologique avec détermination des indices de sensibilité et de spécificité. Par exemple, on entend par test sensible la capacité de la bascule taiyin vers yangming à identifier correctement la mise en travail spontanée (une sensibilité à 100% ne donne aucun faux négatif) ; et test spécifique par la capacité de cette prise de pouls à identifier correctement la non-bascule du pouls parmi celles qui ne sont pas encore en travail spontané, bref qu’il n’y ait aucun faux positif.

Références
[1]. Décret n° 2008-863 du 27 août 2008 complétant le code de déontologie des sages-femmes. [Consulté le 12 mars 2013]. Available from URL: http://www.legifrance.gouv.fr/affichTexte.do?cidTexte=JORFTEXT000019386996.
[2]. Arrêté du 2 novembre 2009 fixant la liste des diplômes permettant l’exercice des actes d’acupuncture par les sages-femmes. [Consulté le 12 mars 2013]. Available from URL: http://www.legifrance.gouv.fr/affichTexte.do?cidTexte=JORFTEXT000021245638.
[3] . Brignol TN, Verta P. Une méthodologie basée sur l’OPC (objective performance criteria) est-elle valable pour prouver l’efficacité de l’acupuncture ? Acupuncture & Moxibustion. 2011;10(3):204-206.
[4]. Lepron PA. Mouvement taiyin– yangming : « Là où tout se meut sans bouger ». Actes du 13° Congrès de la FA.FOR.MEC; 27-28 nov 2009; Lille, France. [Consulté le 12 mars 2013]. Available from: URL: http://www.acupuncture-medicale.org/faformec%20lille/
[5]. Schmidt A, Marion F, Lepron PA. Les pouls quantitatifs : intérêt en thérapeutique. Actes du 13° Congrès de la FA.FOR.MEC; 27-28 nov 2009; Lille, France.
[6]. Montaigne MH. Pouls quantitatifs taiyin / yangming et yinbao dans le suivi de grossesse. Actes du 13° Congrès de la FA.FOR.MEC; 27-28 nov 2009; Lille, France.
[7]. Soulié de Morant G. Précis de la vraie acuponcture chinoise. 2nd ed. Paris: Editions Mercure de France; 1971.
[8]. Eyssalet JM. Neuf mois, dix lunes, ou les règles hygiéno-diététiques de la grossesse, mois par mois, selon Ishimpo et d’autres classiques. Actes du 8e Congrès FA.FOR.MEC;26-27 nov 2004; Strasbourg, France. [Consulté le 12 mars 2013]. Available from: URL: http://www.acupuncture-medic.com/Congres/Strasbourg04/neuf%20mois%20dix%20lunes-strasbourg.pps
[9]. Guiraud-Sobral A. Manuel pratique d’acupuncture en obstétrique. 1e ed. Gap: Editions Désiris; 2012.