Le décret n° 2008-863 du 27 août 2008 complétant le code de déontologie des sages- femmes [1] et l’arrêté du 2 novembre 2009 [2] ont légalisé la pratique de l’acupuncture chez les sages-femmes à condition d’être titulaire du diplôme interuniversitaire (DIU) d’acupuncture obstétricale.
Voici une nouvelle présentation de mémoire soutenu à Lille en 2019 sous la direction du Professeur Véronique Houfflin-Debarge et des coordinateurs les Drs Marie-Hélène Montaigne et Jean-Marc Stéphan, faisant suite aux travaux précédemment décrits [3-5] et montrant que la recherche clinique réalisée par nos étudiantes et sous contrôle de leur chef de service obstétricien ne s’essouffle pas.

Etude du point baihui (20DM) dans le traitement de la poussée hémorroïdaire du post-partum
Du 01 décembre 2010 au 31 mars 2011, au sein de la maternité de niveau III du Centre Hospitalier de Calais, Mireille Bailly, Pascale Ponthieu et Caroline Vandenbilcke ont réalisé une étude prospective non randomisée dans laquelle les patientes étaient leur propre témoin. L’objectif de cette étude a été d’évaluer l’intérêt et l’efficacité de l’acupuncture dans les douleurs des poussées hémorroïdaires du post-partum et ceci notamment par la puncture unique du point baihui (20VG). La prise en charge de la crise hémorroïdaire du post-partum est mentionnée par Rempp [[6]] et n’a pas été étudiée dans la littérature dans ce cadre même. Ces hémorroïdes surviennent selon la différenciation des syndromes bianzheng par :
– Stase de qi et de Sang, pouvant évoluer vers un amas de Sang, lié le plus souvent en médecine traditionnelle chinoise à une perturbation des sept sentiments. En effet, le post-partum est une période délicate sur le plan psychique pour la jeune mère ;
– Vide de qi de Rate qui peut induire un Vide de Sang (lié aux pertes de sang et de liquide de l’accouchement).
Le protocole d’étude choisi, consiste donc en la puncture du point 20VG durant une durée de quinze à vingt minutes, durant lesquelles l’aiguille est moxée cinq fois. La séance est conduite quatre à douze heures après l’accouchement. Ce délai permet de dépasser l’analgésie supposée de la péridurale tout en ne retardant pas la prise d’un traitement allopathique éventuellement nécessaire. Les analyses statistiques ont été réalisées au vu du petit échantillon de l’étude avec le test de Wilcoxon apparié. Vingt-quatre patientes (âge moyen : 29 ans et 6 mois) ont été incluses. La population étudiée se comporte de dix primipares, soit 41,6%. 79% des patientes ont expulsées spontanément ; pour les autres la naissance a nécessité une extraction instrumentale. Le poids moyen des bébés est de 3430g.
Au niveau du périnée, 33% des patientes n’ont pas de lésions périnéales. Dans le restant de l’échantillon, on retrouve 45% de déchirures et 12% d’épisiotomie. Les auteurs de l’étude notent que 37,5% des patientes de l’échantillon déclarent souffrir de constipation chronique et 50% d’entres-elles de constipation de fin de grossesse.
Le critère principal de la douleur a été évalué grâce à l’échelle numérique (EN) cotée de 0 à 10, échelle qui diffère de l’échelle visuelle analogique (EVA) par l’absence de visualisation de la réglette. Seules vingt patientes ont pu être étudiées du fait que les questionnaires de début de l’étude ont été mal remplis.
Les résultats montrent que neuf patientes sur vingt (45%) n’ont pas ressenti d’amélioration de la douleur. Néanmoins pour les autres, 20VG réduit la douleur de manière statistiquement significative (p=0,01) (figure 1).
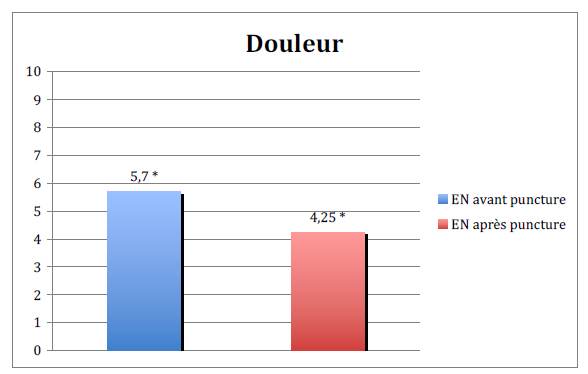
Figure 1. Evaluation de la douleur par Echelle Numérique avant et après puncture. On observe une réduction de la moyenne de l’EN de 25,4% (5,7→ 4,25).
Les critères secondaires étudiés : étude du prurit et de la pesanteur, étude de la gêne occasionnée en différentes positions (gêne en décubitus dorsal, en position assise ou à la marche) ne montrent pas d’amélioration significative.
En conclusion, cette étude tout à fait novatrice offre des possibilités thérapeutiques intéressantes, surtout que le choix d’un point unique et à distance du périnée permet une bonne acceptabilité du traitement par les patientes. Il ne reste plus qu’à réaliser un ECR de haute qualité méthodologique en double insu afin de confirmer l’efficacité de l’acupuncture.
Traitement par acupuncture du syndrome de Lacomme
Après l’étude de Thaïs Richard et Marie Tavernier réalisée au centre hospitalier de Lens et concernant l’action de l’acupuncture dans la douleur du syndrome de Lacomme [4], Pascale Faidherbe et Patricia Pilia ont approfondi le sujet en s’intéressant, outre à la douleur, à l’incapacité dans l’exécution de cinq activités quotidiennes. Il ne s’agit pas d’un essai contrôlé randomisé (ECR) en insu mais d’une petite étude prospective réalisée du 16/09/2011 au 25/05/2012 à la maternité du centre hospitalier de Douai. Elle a porté sur trente femmes (moyenne d’âge de 29,1 ans ; 64,5% de multipares pour 35,5 de primipares) dont le terme moyen de la prise en charge acupuncturale était de 32 semaines d’aménorrhée (32SA). La présence de signes fonctionnels et physiques dont le toucher vaginal a été recherchée lors de la consultation d’inclusion (figure 2). Les critères d’exclusion de l’étude étaient essentiellement les douleurs postérieures associées de type de lombosciatalgies.
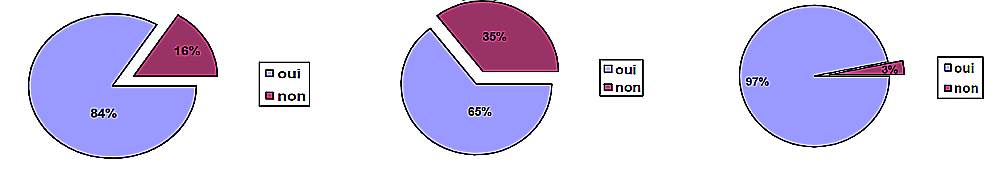
Figure 2. Les signes physiques. Premier schéma : % de douleurs pubiennes si femme penchée en avant ; deuxième schéma : douleurs au palper au-dessus de la symphyse pubienne ; troisième schéma : douleurs à la traction des releveurs lors du toucher vaginal.
Deux points ont été poncturés sans manipulation : le Rn9 (zhubin) et ES44 (neiting) au cours de deux séances d’acupuncture de quinze minutes chacune espacées de huit jours. Le critère de jugement était l’évaluation de la douleur à l’échelle visuelle analogique (EVA) avant la séance, juste après et après la seconde séance. On observe une amélioration de la douleur dans 70% des cas dès la première séance et de 82% après la deuxième séance. Ces résultats sont similaires à ceux observés dans l’étude prospective de Richard et Tavernier (figure 3).

Figure 3. Après la 1re séance, 70% des patientes ont été soulagées, 20% n’ont pas eu d’amélioration, 10% ont eu une augmentation de la douleur. Après la seconde séance, 82% ont eu une baisse de leur douleur, 11% n’ont pas eu d’amélioration, 7% ont eu une augmentation de la douleur.
Le deuxième critère de jugement de l’acupuncture dans le syndrome de Lacomme a été la mesure de l’incapacité ou de la gêne dans l’exécution des activités quotidiennes à la marche, lors des travaux ménagers, en montant les escaliers, au changement de position dans le lit, au lever d’une chaise ou d’un lit. Par un petit questionnaire permettant d’évaluer cette gêne par des items (aucune, faible, moyenne, intense, très intense), il a été objectivé qu’après une séance, l’intensité de la gêne diminuait de 38,2% et de 68,9% après la seconde consultation (figure 4).
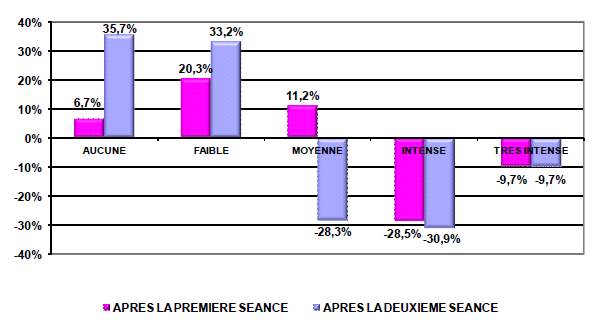
Figure 4. Variations de cette gêne après chaque séance. Le 0% correspond à aucune variation de la gêne, les valeurs négatives à une baisse de l’intensité. Après la 1re séance, la gêne au quotidien évaluée de «intense à très intense» a diminué de 38,2% ( 28,5% + 9,7%). Après la 2e séance, la gêne évaluée de « moyen à très intense» a diminué de 68,9% ( 9,7%+30,9% +28,3%). Cette diminution est répercutée en intensité faible (33,2%) et nulle (35,7%).
Cette petite étude prospective, comme la précédente, souffre d’une méthodologie insuffisante : population faible, pas de groupe en insu, pas d’études statistiques etc. Quoi qu’il en soit, elle apporte un léger plus par rapport à celle de Richard et Tavernier, car elle identifie mieux le syndrome et s’intéresse à l’incapacité occasionnée. Et ce travail réalisé dans le cadre d’un mémoire de DIU Acupuncture Obstétrique conforte encore l’idée que l’acupuncture réalisée par nos sages-femmes apporte un bénéfice non négligeable aux femmes enceintes. Néanmoins, il faudra attendre encore les résultats d’un ECR respectant les normes STRICTA qui s’appliquent aux ECR d’acupuncture, extension de la norme CONSORT [[7]] pour que le développement de l’acupuncture se fasse dans toutes les maternités de France.

Références
[1]. Décret n° 2008-863 du 27 août 2008 complétant le code de déontologie des sages-femmes. Available from URL: http://www.legifrance.gouv.fr/affichTexte.do?cidTexte=JORFTEXT000019386996.
[2]. Arrêté du 2 novembre 2009 fixant la liste des diplômes permettant l’exercice des actes d’acupuncture par les sages-femmes. Available from URL: http://www.legifrance.gouv.fr/affichTexte.do?cidTexte=JORFTEXT000021245638.
[3]. Stéphan JM. DIU d’Acupuncture Obstétricale : tableaux d’une exposition. Acuterme, zhubin et mise en route du travail dans les ruptures prématurées des membranes. Acupuncture & Moxibustion. 2013;12(1):69-72.
[4]. Stéphan JM. DIU d’Acupuncture Obstétricale : tableaux d’une exposition. Sanyinjiao et périnée, zhubin et neiting dans le syndrome de Lacomme, sphygmologie quantitative. Acupuncture & Moxibustion. 2013;12(2):147-151.
[5]. Stéphan JM. DIU d’Acupuncture Obstétricale : tableaux d’une exposition. Canal carpien, prise en charge de la montée laiteuse, variétés occipito-postérieures et travail. Acupuncture & Moxibustion. 2013;12(3):240-245.
[6]. Rempp C, Bigler A. La pratique de l’acupuncture en obstétrique. Paris: Ed. La Tisserande; 1992.
[7]. MacPherson H, Altman DG, Hammerschlag R, Youping L, Taixiang W, White A, Moher D. STRICTA Revision Group. Revised STandards for Reporting Interventions in Clinical Trials of Acupuncture (STRICTA): extending the CONSORT statement. PLoS Med. 2010;7(6): e1000261. doi: 10.1371/journal.pmed.1000261