Acupuncture autour de la naissance : bases scientifiques et état des lieux dans les nausées et le syndrome de Lacomme
Résumé : L’acupuncture autour de la naissance implique médecins, sages-femmes mais aussi patientes à la recherche de traitements efficaces non tératogènes pendant leur grossesse. Dans cette première partie, sera étudiée l’efficacité de l’acupuncture dans les nausées, vomissements et hypermesis gravidarum mais aussi dans le syndrome douloureux pelvien gravidique. Un état des lieux des études contrôlés randomisées (ECR) permettra de déterminer si l’acupuncture peut être raisonnablement indiquée selon les niveaux de recommandations de la Haute Autorité de Santé Française. Mots-clés : obstétrique – nausées – vomissements – acupuncture – syndrome douloureux pelvien gravidique – syndrome de Lacomme- ECR – recommandations
Summary: The acupuncture around the birth implies doctors, midwives but also patients n search of effective treatments not teratogenic during their pregnancy. In this first part, will be studied the efficiency of the acupuncture in the nausea, vomiting and hypermesis gravidarum but also in the pelvic girdle syndrome. An inventory of fixtures of the randomised controlled trial will allow to determine if the acupuncture can be reasonably indicated according to the levels of recommendations of the High Authority of French Health. Keywords: obstetrics – nausea – vomiting – acupuncture – pelvic girdle syndrome – syndrome of Lacomme – RCT – recommendations.

La Chine, comme l’attestent les textes anciens savaient déjà tirer profit de l’acupuncture lors de la grossesse (figure 1). Autour de la naissance, actuellement, hôpitaux et maternités offrent de plus en plus des soins par acupuncture aux femmes en demande de grossesse ou enceintes. Ainsi depuis 1993, en Grande-Bretagne, l’hôpital de Warwick possède un service d’obstétrique avec personnel qualifié qui traite par acupuncture dès six semaines de gestation jusqu’à six semaines en post-natal [ [1] ]. En 2003, une étude non contrôlée rétrospective a analysé les dossiers de 691 femmes suivies pendant leur grossesse et accouchement à l’hôpital Frederiksberg au Danemark. Leur moyenne d’âge était de 30,5 +/-4,3 ans, 71,8% d’entres elles étaient primipares. D’âge gestationnel moyen à 39 +/-3,7 semaines, 563 des femmes (81,5 %) étaient en travail. Vingt-deux indications ont été utilisées. 78,8 % de tous les traitements concernaient l’amélioration de la douleur ou de l’anxiété. Les parturientes et les sages-femmes ont considéré avoir eu à 42,2 et 40,6% respectivement une efficacité complète de l’acupuncture et un moindre effet à 33,3 et 33,4 % [ [2] ]. En Australie, une majorité d’obstétriciens (68 %) et de sages-femmes (78 %) n’hésite pas à autoriser l’usage d’une des thérapies complémentaires, dont l’acupuncture. Bien que les obstétriciens (70,6%) et les sages-femmes (65,2%) considèrent qu’elle soit utile pendant la grossesse, ils attendent des essais contrôlés randomisés de haute qualité méthodologique. Par contre, les obstétriciens (82,1%) et les sages-femmes (74,1%) la perçoivent comme un moyen d’utilisation sûre [ [3] ].
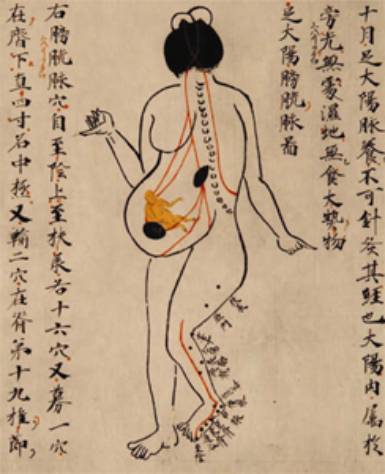 Figure 1. Coeur de la médecine. date : 984. Textes chinois des dynasties Jin (265-420) et Tang (618-907). 1eréédition au Japon en 1854, d’où le nom japonais (Ishinpo). |
Nausées et vomissements du premier trimestre et hyperemesis gravidarum
En 2004, une synthèse méthodique des essais comparatifs randomisés (ECR) concernant le traitement des nausées et des vomissements gravidiques a permis de recenser dix-huit ECR, dont quatorze objectivaient des résultats favorables à l’acupuncture. Ces essais étaient très hétérogènes mais de qualité méthodologique correcte selon l’échelle de Jadad [ [4] ]. Deux techniques se sont révélées les plus efficaces avec un niveau de preuve élevé : la puncture du MC6 (neiguan) et le port d’un bracelet d’acustimulation électrique sur MC6. L’acupression sur le MC6 est efficace aussi mais avec un niveau de preuve plus faible [ [5] ]. Des traitements plus complexes faisant intervenir la différenciation des syndromes (zheng) selon la Médecine Traditionnelle Chinoise (stase de qi de Foie, Chaleur de l’Estomac etc..) ont montré leur supériorité par rapport au traitement standardisé d’acupuncture et versus acupuncture factice [ [6] ].
Dans environ 1 à 2 % des cas, ces nausées et vomissements matinaux peuvent aboutir à une forme sévère avec vomissements persistants et incoercibles entraînant perte de poids et troubles électrolytiques, l’hyperemesis gravidarum. Là aussi, l’acupuncture montre son efficacité : MC6, VC12 (zhongwan), ES36 (zusanli) et acupression au MC6 versus métoclopramide en perfusion avec supplémentation en vitamine B12 apparaît aussi efficace que le traitement au métoclopramide dans la réduction de l’intensité des nausées et la fréquence des vomissements et même améliore l’activité quotidienne [ [7] ]. L’efficacité du MC6 est à nouveau démontrée dans une étude coréenne réalisée en 2007 concernant l’hyperémèse gravidique. Chez 66 femmes réparties en 3 groupes, l’acupression sur MC6 diminue de manière statistiquement significative (p<0,05) les vomissements par rapport au groupe placebo et le groupe contrôle recevant un traitement conventionnel intraveineux [ [8] ]. Nguyen évaluant l’étude pragmatique de Neri par rapport aux nombreux autres ECR et méta-analyses démontre bien l’intérêt de la prise en charge acupuncturale de cette pathologie mais s’étonne que la revue de la Cochrane library, référence en médecine, juge équivoques certains résultats [ [9] ]. Et pourtant, la Haute Autorité de santé en France en 2005 précise que la stimulation du point d’acupuncture MC6 est efficace dans les nausées et vomissements gravidiques avec un grade de recommandation A, c’est à dire preuve scientifique établie [ [10] ]. De même au Canada, le point MC6 en acupressure et en acupuncture est cité comme faisant systématiquement partie du traitement [ [11] ]. Cependant, comme l’établit une étude réalisée par téléphone auprès des médecins généralistes français, il existe une méconnaissance de la recommandation (91% des médecins) et un faible recours à l’acupuncture (12%) dans cette indication [ [12] ].
Notons que la puncture du MC6 est sûre et dépourvue de risque iatrogène comme le démontre Kessler qui a volontairement perforé le nerf médian au niveau du MC6 sans provoquer de douleurs importantes ni problèmes neurologiques [ [13] ]. Néanmoins, en cas de crainte ou de pusillanimité , il est toujours possible d’utiliser en première intention l’acupression sur le MC6 comme le montre encore cette étude récente turque [ [14] ].
Syndrome douloureux pelvien gravidique (syndrome de Lacomme)
Nommé « pelvic girdle syndrome » par les anglo-saxons et syndrome de Lacomme par les Français, ce syndrome a une prévalence estimée à 20% des femmes enceintes [ [15] ]. Fréquent au 3ème trimestre de la grossesse, mais aussi quelques fois dès le 2ème trimestre, le syndrome douloureux pelvien gravidique fait partie des syndromes ostéo-musculo-articulaires. Sa physiopathologie fait intervenir une augmentation du taux de la relaxine, qui joue un rôle central dans le relâchement des ligaments pelviens au cours de la gestation [ [16] , [17] ]. Bien qu’il y ait eu des résultats de travaux discordants indiquant que la relaxine n’interviendrait pas dans le syndrome de Lacomme [ [18] , [19] ], une étude très récente de 2008 objectivait l’association : augmentation de la relaxine (appartenant structurellement à la famille des insuline-like growth factor) avec syndrome douloureux pelvien gravidique, surpoids ou diabète de type 1 [ [20] ]. Par ailleurs, l’existence de propeptide du procollagène de type III (PIIINP) intervenant dans le métabolisme du collagène entre 13 et 17SA et un affaiblissement par distension de la ceinture musculaire abdominale y jouerait également un rôle.
La prise en charge de ces douleurs ne bénéficie d’aucun consensus. Certains proposent des règles hygiénodiététiques afin de limiter la prise de poids et la sollicitation mécanique du bassin, d’autres des exercices musculaires spécifiques en début de grossesse ou lors du post-partum et/ou le port d’une ceinture visant à diminuer la sollicitation mécanique du pelvis et du rachis lombaire [16 ].
Etude de cas et essai clinique ouvert
L’acupuncture depuis 2000 propose différentes solutions. Ainsi dans cette étude de cas, la douleur pelvienne chez une femme primigeste de 23 ans à 27 semaines de grossesse sera traitée efficacement par auriculothérapie sur les points shenmen, sympathique, abdomen 2 et lombaire. Les aiguilles étaient laissées à demeure pendant 8 heures, au cours desquelles la patiente n’avait plus besoin de ses 7 à 10 comprimés de oxycodone – paracétamol quotidiens. Elle bénéficia d’un suivi régulier qui lui permit de réduire quasi complètement la prise de la thérapeutique et d’avoir une qualité de vie lui permettant de maintenir une activité normale [ [21] ]. Dans un essai ouvert, Rempp montre également une excellente amélioration du syndrome de Lacomme en utilisant les points RE9 (zhubin) et ES44 (neiting), mais ce n’est pas un essai contrôlé randomisé [ [22] ].
Soixante femmes enceintes ont été réparties en deux groupes : groupe acupuncture (n=30 : VE26 (guanyuanshu), VE30 (baihuanshu) VE60 (kunlun) et les points douloureux locaux (points ashi) : 10 traitements de 30 mn répartis sur un mois) ; groupe kinésithérapie (n=30 : massages et kinésithérapie active, exercices physiques, corrections posturales, gymnastique aquatique : 10 traitements de 50 mn sur 6 à 8 semaines). Les femmes ont évalué la sévérité de leur douleur par une échelle visuelle analogique (EVA) et mesuré l’incapacité dans l’exécution de douze activités quotidiennes par une échelle d’évaluation d’incapacité (EEI) graduée de 0 à 10. On constate une diminution significative (p<0,01) des douleurs et amélioration de la qualité de vie dans le groupe acupuncture versus le groupe kinésithérapie. Néanmoins, ce travail est encore de basse qualité méthodologique avec un haut niveau de sortie d’essai (n=18 dans le groupe kinésithérapie). Par ailleurs, on note des biais dans le traitement : traitement individuel dans le groupe acupuncture alors que la kinésithérapie se réalise en groupe de travail. Il existe aussi un biais de sélection dans le diagnostic : sont autant incluses les femmes avec syndrome de Lacomme que des femmes ayant juste des douleurs lombaires basses [ [23] ]. Une autre étude a été réalisée chez 61 femmes enceintes réparties aléatoirement en deux groupes : groupe contrôle (n=34 avec paracétamol) et groupe acupuncture (n=27, paracétamol et traitement acupunctural avec recherche du deqi sur les points suivants : RE13 (qixue), VE62 (shenmai), VE40 (weizhong), RA13 (fushe), VB30 (huantiao), VB41 (zulinqi) et les points huatojiaji). Le traitement acupunctural était habituellement exécuté une fois par semaine, voire de temps en temps deux fois en cas de douleurs pelviennes ou lombaires basses intenses au cours d’une période de huit à douze semaines. Il s’avère que le groupe acupuncture bénéficie d’une réduction des douleurs de 4,8 points sur l’échelle visuelle analogique graduée de 0 à 10 par rapport au groupe contrôle (p<0,0001). La capacité à effectuer des activités générales, travailler et marcher a été davantage améliorée dans le groupe d’étude que dans le groupe témoin (p<0,05). L’utilisation du paracétamol a également été inférieure dans le groupe acupuncture (p<0,01) [ [24] ]. Cependant cette étude est encore de basse qualité méthodologique du fait de la randomisation inadéquate.
Une autre étude ouverte s’est intéressée aussi à l’amélioration par acupuncture des douleurs pelviennes et lombaires basses pendant le dernier trimestre de grossesse chez 72 femmes enceintes entre la 24 et 37ème de grossesse : groupe acupuncture (n=37) et groupe témoin (n=35) [ [25] ]. Les points d’acupuncture, FO3 (taichong), VG20 (baihui), VE60 (kunlun), IG3, VE22 (sanjiaoshu), VE26 (guanyuanshu) et les points douloureux locaux (points ashi) ont été stimulés avec recherche du deqi une ou deux fois par semaine jusqu’à l’accouchement ou la guérison totale. Le groupe contrôle n’a bénéficié d’aucun traitement. L’évaluation de la douleur s’est faite par échelle visuelle analogique (EVA). On constate que durant la période de l’étude, l’intensité de la douleur a diminué chez 60 % des patients dans le groupe acupuncture et de 14 % dans le groupe témoin (p<0,01). À la fin de l’étude, 43% des patientes du groupe acupuncture étaient moins gênées par la douleur pendant leurs activités qu’au départ alors qu’il y avait à peine 9% de patientes dans le groupe contrôle (p<0,01). Aucun effet indésirable n’a été notifié aussi bien chez les patientes que les nouveaux nés. Cependant la qualité méthodologique n’est pas bonne (Jadad=2/5) : haut niveau des sorties d’essai (28%) , pas d’analyse en intention de traiter. En effet, on considère un taux de perdus de vue inférieur à 20% comme acceptable selon le groupe de travail de la Cochrane [ [26] ]. De plus, le peu d’attention apporté au groupe contrôle peut avoir influencer les résultats, patient et évaluateur ne pouvant plus être considérés comme aveugle.
L’autre point important de toutes ces études ouvertes est la non différenciation entre un véritable syndrome douloureux pelvien gravidique et des douleurs lombaires basses.
Identification et classification du syndrome de Lacomme
En effet, en raison d’un problème de définition, d’identification et de classification des douleurs, il s’agit donc de bien différencier le syndrome douloureux pelvien gravidique (pelvic girdle pain) des douleurs lombaires basses et pelviennes. Le syndrome de Lacomme peut survenir séparément ou en association. De ce fait, selon les recommandations européennes de Vleeming et coll. [ 15 ], il est nécessaire de bien définir le syndrome de Lacomme avant toute étude selon certains critères diagnostiques. On recherchera une douleur provoquée en certains points précis avec douleurs utérines basses, au-dessus de la symphyse, au palper du segment inférieur, et surtout des douleurs latéro-utérines sur le trajet du ligament rond, de la région inguinale à la corne utérine. Au toucher vaginal, on retrouvera des douleurs osseuses, articulaires et musculaires sur trois zones électives : douleur vive déclenchée à la pression de la zone rétro-symphysaire, douleur provoquée à la pression de la surface quadrilatère de l’os iliaque, en avant de l’épine sciatique, enfin douleur à la traction des releveurs en avant par les doigts recourbés en crochet [ [27] ]. A cela, il faudra faire un ou plusieurs tests de provocation recommandés : le test de Gaenslen, le test PPPP (posterior pelvic pain provocation), le test de « Patrick’s Faber », le test de provocation de la douleur de la symphyse par la manSuvre modifiée de Trendelenburg, le test de la palpation de la symphyse pubienne etc. [15 ].
Essai contrôlé randomisé en simple aveugle
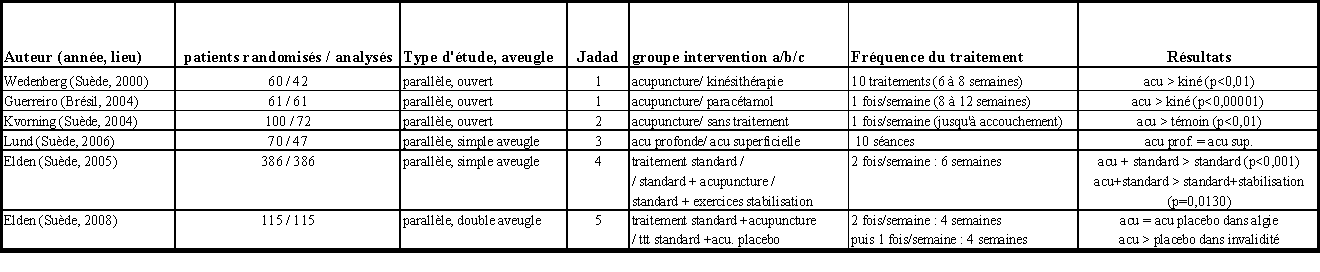
En 2006, une équipe suédoise réalise un ECR en simple aveugle afin de comparer l’efficacité de l’acupuncture profonde par rapport à l’acupuncture superficielle chez quarante-sept femmes entre 18 et 35 semaines de grossesse et présentant un syndrome douloureux pelvien gravidique. Dix séances de 30 mn ont été réalisées dans les deux groupes : groupe à acupuncture profonde (n=25 : puncture profonde avec 5 fois recherche du deqi durant la séance sur les points : VE27,28,29,31,32,54, RE11, VC3, RA6, GI4, FO2), groupe acupuncture superficielle (n=22 : aiguilles insérées par voie sous-cutanée sur les mêmes points mais sans recherche du deqi). Les auteurs évaluent à la fois l’intensité de douleur au repos et pendant des activités quotidiennes sur une échelle visuelle analogique. On constate une diminution significative de l’intensité des algies aussi bien au repos que dans les activités quotidiennes. Cependant, aucune différence significative entre les deux groupes [ [28] ]. Les limitations de ce travail sont la faible puissance de l’étude du fait d’un nombre important de perdues de vue (23 sur 70 incluses au départ) non intégrés en intention de traiter (c’est-à-dire comptabilisés en résultat négatif au traitement), et surtout l’absence d’un bras contrôle sans traitement. Par contre, l’inclusion du syndrome douloureux pelvien a bien été réalisée avec les tests appropriés.
Un autre essai contrôlé randomisé en simple aveugle de meilleure qualité méthodologique a été réalisé par Elden et coll. en Suède. Les auteurs distinguaient les lombalgies basses du syndrome douloureux pelvien gravidique par les tests spécifiques de provocation de la douleur. Ils ont objectivé une atténuation statistiquement significative (p<0,001) dans le groupe acupuncture versus groupe traitement standard chez des femmes entre 32 et 37 semaines de grossesse. Dans cette étude, trois groupes avaient été évalués bénéficiant tous du même traitement standard (à savoir conseils de kinésithérapie, ceinture pelvienne et exercices à réaliser à la maison : n=130) additionnés soit d’un traitement acupunctural (VG20 (baihui), GI4 (hegu), VE26 (guanyuanshu), VE32 (ciliao), VE33 (zhongliao), VE54 (zhibian), RE11(henggu), VE60 (kunlun), HM21 (huatuojiaji), VB30 (huantiao), ES12 (quepen), ES36 (zusanli)) dans le groupe acupuncture (n=125), soit d’exercices de stabilisation par travail dynamique des muscles lombo-pelviens dans le groupe exercice (n=131) [ [29] ].
Elden et coll. ont poursuivi leur étude par un suivi à distance des trois cent quatre-vingt six femmes incluses dans leur essai contrôlé randomisé. Ils constatent que chez 75% des femmes, le syndrome douloureux pelvien gravidique a disparu au bout de trois semaines après l’accouchement et complètement au bout de 12 semaines chez 99% d’entre elles. Il n’y a pas de différence d’amélioration de la douleur entre les trois groupes [ [30] ].
Les points interdits
Les mêmes auteurs ont poursuivi leur étude sur les mêmes groupes et étudié les effets indésirables de ce traitement acupunctural. L’objectif a été donc d’évaluer les possibles effets néfastes versus un groupe de femmes ayant reçu des exercices de stabilisation. Cet ECR en simple aveugle (N=386, essai comparatif en intention de traiter) pendant 6 semaines a démontré qu’il n’y avait pas plus d’effets indésirables que dans les deux autres groupes. Donc l’acupuncture a toute sa place dans l’arsenal thérapeutique sans crainte de déclencher l’accouchement [ [31] ]. L’intérêt aussi de cette étude, c’est de relativiser aussi la notion des points interdits car il était habituel de considérer les points GI4, ES36, VE32, VE33, VE60, VG20 comme des points pouvant entraîner un déclenchement [ 6 ].
Les revues systématiques
En conclusion, sortaient en 2007 et 2008 deux revues systématiques recommandant d’utiliser l’acupuncture dans les douleurs pelviennes et lombaires basses. La revue de Cochrane (8 ECR répertoriés, n=1305) montrait que l’acupuncture offrait de meilleurs résultats antalgiques par rapport à la kinésithérapie, surtout dans les algies en fin de journée [ [32] ]. La revue de 2008 de Ee et coll. [ [33]] confirmait ses résultats en analysant 3 essais sur les 432 références sélectionnées et considérait l’acupuncture, en adjonction au traitement standard supérieure au traitement standard seul et la kinésithérapie dans le soulagement des douleurs pelviennes et lombaires basses. Mais ils concluaient que les preuves étaient limitées du fait des nombreux biais et de la faiblesse méthodologique. Ils considéraient que de nouveaux essais contrôlés randomisés de haute qualité méthodologique étaient nécessaires.
Ce que faisaient aussi remarquer Ee et coll. dans leur revue systématique, c’est qu’aucune étude n’avait inclus un bras placebo en aveugle, d’où on ne peut évaluer l’évolution naturelle des algies et l’effet non-spécifique du traitement. L’étude la plus importante avec une bonne qualité méthodologique a été conçue sur un modèle de conception A + B versus B avec A comme traitement acupunctural et B traitement témoin ou contrôle. On sait que ces ECR sont susceptibles de générer des résultats faussement positifs en raison d’effets non spécifiques tels que l’effet placebo, les autres soins donnés aux patients, les rapports thérapeute-patient ou le désir souhaité du patient. Ernst et coll. suggèrent d’adopter un autre modèle de type A versus B ou de réaliser des ECR incluant trois groupes, dont un bras placebo, mais toujours de grande puissance [ [34] ].
Essai contrôlé randomisé en double aveugle
Cela a été réalisé en 2008 par l’équipe suédoise de Elden dans un essai contrôlé randomisé en double aveugle, en intention de traiter, de très haute qualité méthodologique incluant 115 femmes souffrant d’un syndrome douloureux pelvien gravidique (« pelvic girdle syndrome ») bien diagnostiqué (douleur à l’échelle visuelle analogique EVA au départ supérieur ou égal à 50/100mm) [ [35] ]. Deux groupes ont bénéficié d’un traitement : le premier correspond au traitement standard plus acupuncture (traitement identique au précédent ECR [29 ] et le second : traitement standard plus acupuncture placebo (sham) utilisant des aiguilles rétractables de Streitberger. La thérapeutique a été appliquée pendant 8 semaines, à raison de 12 séances, de 30mn chacune, deux fois par semaine pendant 4 semaines, puis 1 fois par semaine pendant les 4 dernières semaines avec recherche du deqi dans le groupe acupuncture. Après traitement, la douleur moyenne a diminué de 66 à 36 dans le groupe d’acupuncture et de 69 à 41 dans le groupe placebo (p=0,493), douleur évaluée sur l’EVA. Donc sur la douleur, pas de différence significative entre groupe acupuncture et groupe placebo. Par contre, sur l’échelle d’évaluation de l’invalidité (DRI) qui recouvre la fréquence des arrêts maladie, l’état fonctionnel, la qualité de la vie etc. les femmes dans le groupe acupuncture bénéficiaient d’une capacité supérieure à exécuter les activités quotidiennes par rapport au groupe placebo.
En conclusion, cela confirme quelque peu les résultats précédents observés sur l’acupuncture superficielle et profonde [ 28 ], mais surtout pose le problème même du mécanisme d’action de l’acupuncture. En effet, il est possible que même le traitement par aiguilles placebo simulant l’acupuncture ne soit pas totalement inerte et pourrait à l’instar de l’acupuncture coréenne et japonaise très superficielle avoir un réel effet acupunctural.
Quoiqu’il en soit, on peut reprendre les conclusions des recommandations européennes de Vleeming et coll. qui donnaient un grade de recommandations de niveau B à l’acupuncture, grade allant de A (multiples ECR de haut niveau méthodologique et méta-analyses) à D (aucun ECR) et proposer l’acupuncture comme traitement du syndrome douloureux pelvien gravidique [ 15 ]. Le tableau I récapitule ces études.
Tableau I. Les principales études dans le syndrome de Lacomme, selon la qualité méthodologique (bonne qualité méthodologique si Jadad ≥ 3.
Conclusion
En théorie, l’acupuncture est une médecine idéale dans l’accompagnement d’une grossesse parce qu’elle n’oblige pas la femme enceinte à prendre des thérapeutiques médicamenteuses pouvant entraîner des effets tératogènes. Pour de nombre de sages-femmes et d’obstétriciens, l’acupuncture reste un moyen de pallier la frustration engendrée par le manque de molécules sûres à offrir aux femmes dans les petites affections de la grossesse comme les nausées du premier trimestre, le syndrome du canal carpien, les céphalées, les migraines, les douleurs de poitrine, les hémorroïdes, les douleurs abdominales, la constipation, les diarrhées, les sciatiques, les lombalgies, le syndrome de Lacomme, l’hyperemesis gravidarum, etc.. Nous verrons dans les prochains numéros de la revue que l’acupuncture peut aussi être utilisée dans les corrections des mauvaises présentations, dans l’induction du travail et la maturation du col, dans les douleurs de l’accouchement. En post-natal, il existe des indications dans le traitement des douleurs périnéales, l’engorgement mammaire ou insuffisance de lactation, mastite et dépression post-natale (baby blues). Enfin, l’acupuncture joue un rôle croissant dans l’assistance médicale à la procréation et la fécondation in vitro.
Références
[1] .West Z. Acupuncture within the National Health Service: a personal perspective. Complement Ther Nurs Midwifery. 1997 Jun;3(3):83-6.
[2] . Spellerberg E, Smidt-Jensen SL. [A retrospective analysis of the results of obstetric acupuncture at Frederiksberg Hospital]. Ugeskr Laeger. 2003 Mar 3;165(10):1023-7.
[3] . Gaffney L, Smith CA. Use of complementary therapies in pregnancy: the perceptions of obstetricians and midwives in South Australia. Aust N Z J Obstet Gynaecol. 2004 Feb;44(1):24-9.
[4] . Gerlier JL. L’échelle de Jadad pour approcher la qualité d’un essai contrôlé randomisé. Acupuncture & Moxibustion. 2002;1(1-2):66-67.
[5] . Carrière C. Traitement des nausées et vomissements gravidiques par acupuncture : synthèse méthodique des essais cliniques randomisés. Bordeaux: Université Bordeaux 2-Victor Segalen ; 2004.
[6] . Stéphan JM. Pathologies du premier trimestre de grossesse accessibles à l’acupuncture. Acupuncture & Moxibustion. 2008;7(3):256-262.
[7] . Neri I, Allais G, Schiapparelli P, Blasi I, Benedetto C, Facchinetti F. Acupuncture versus pharmacological approach to reduce Hyperemesis gravidarum discomfort. Minerva Ginecol. 2005 Aug;57(4):471-5.
[8] . Shin HS, Song YA, Seo S. Effect of Nei-Guan point (P6) acupressure on ketonuria levels, nausea and vomiting in women with hyperemesis gravidarum. J Adv Nurs. 2007 Sep;59(5):510-9.
[9] . Nguyen J. L’acupuncture est égale ou supérieure au métoclopramide dans les vomissements gravidiques. Acupuncture & Moxibustion. 2006;5(1):55-61.
[10] . Haute Autorité de Santé. Comment mieux informer les femmes enceintes ? Recommandations pour les professionnels de santé. 2005. Available from: URL: http://www.has-sante.fr/portail/jcms/c_268518/information-femmes-enceintes-rapport-complet.pdf.
[11] . Einarson A, Maltepe C, Boskovic R, Koren G. Treatment of nausea and vomiting in pregnancy: an updated algorithm. Can Fam Physician. 2007;53(12):2109-11.
[12] . Genevaise I. L’acupuncture dans la prise en charge des nausées et vomissements gravidiques : pratiques et représentations de 100 médecins généralistes interrogés par téléphone. Acupuncture & Moxibustion. In press 2009.
[13] . Kessler J, Streitberger K. Perforation of the median nerve with an acupuncture needle guided by ultrasound. Acupunct Med. 2008 Dec ;26(4):231-3.
[14] . Can Gurkan O, Arslan H. Effect of acupressure on nausea and vomiting during pregnancy. Complement Ther Clin Pract. 2008 Feb;14(1):46-52.
[15] . Vleeming A, Albert HB, Ostgaard HC, Sturesson B, Stuge B. European guidelines for the diagnosis and treatment of pelvic girdle pain. Eur Spine J. 2008 Jun;17(6):794-819.
[16] . Waynberger S, Potin J, Chevillot M, Perrotin F. Physiologie de l’appareil locomoteur au cours de la grossesse . Le syndrome douloureux pelvien de la grossesse. Revue du Rhumatisme. 2005;72(8):681-685.
[17] . Kristiansson P, Svardsudd K, von Schoultz B. Serum relaxin, symphyseal pain, and back pain during pregnancy. Am J Obstet Gynecol. 1996 Nov;175(5):1342-7.
[18] . Hansen A, Jensen DV, Larsen E, Wilken-Jensen C, Petersen LK. Relaxin is not related to symptom-giving pelvic girdle relaxation in pregnant women. Acta Obstet Gynecol Scand. 1996 Mar;75(3):245-9.
[19] . Albert H, Godskesen M, Westergaard JG, Chard T, Gunn L. Circulating levels of relaxin are normal in pregnant women with pelvic pain. Eur J Obstet Gynecol Reprod Biol. 1997 Jul;74(1):19-22.
[20] . Eberhard-Gran M, Eskild A. Diabetes mellitus and pelvic girdle syndrome in pregnancy–is there an association? Acta Obstet Gynecol Scand. 2008;87(10):1015-9.
[21] . Thomas CT, Napolitano PG. Use of acupuncture for managing chronic pelvic pain in pregnancy. A case report. J Reprod Med. 2000 Nov;45(11):944-6.
[22] . Rempp C. Lombalgies et lombosciatalgies de la femme enceinte : à propos de 150 cas. Acupuncture & Moxibustion. 2005;4(4):298-302.
[23] . Wedenberg K, Moen B, Norling A. A prospective randomized study comparing acupuncture with physiotherapy for low-back and pelvic pain in pregnancy. Acta Obstet Gynecol Scand. 2000 May;79(5):331-5.
[24] . Guerreiro S, Nakamura M, Cordeiro J, Kulay L. Acupuncture for low back pain in pregnancy – a prospective, quasi randomised, controlled study. Acupunc Med. 2004;22:60-67.
[25] . Kvorning N, Holmberg C, Grennert L, Aberg A, Akeson J. Acupuncture relieves pelvic and low-back pain in late pregnancy. Acta Obstet Gynecol Scand. 2004 Mar;83(3):246-50.
[26] . Van Tulder M, Furlan A, Bombardier C, Bouter L. Updated method guidelines for systematic reviews in the cochrane collaboration back review group. Spine. 2003 Jun 15;28(12):1290-9.
[27] . Vendittelli F. Syndrome douloureux abdominal-pelvien pouvant motiver une consultation en urgence au cours d’une grossesse. 2004. Available from: URL: http://www-sante.ujf-grenoble.fr/SANTE/corpus/disciplines/gyneco/obstetr/196/lecon196.htm.
[28] . Lund I, Lundeberg T, Lonnberg L, Svensson E. Decrease of pregnant women’s pelvic pain after acupuncture: a randomized controlled single-blind study. Acta Obstet Gynecol Scand. 2006;85(1):12-9.
[29] . Elden H, Ladfors L, Olsen MF, Ostgaard HC, Hagberg H. Effects of acupuncture and stabilising exercises as adjunct to standard treatment in pregnant women with pelvic girdle pain: randomised single blind controlled trial. Bmj. 2005 Apr 2;330(7494):761.
[30] . Elden H, Hagberg H, Olsen MF, Ladfors L, Ostgaard HC. Regression of pelvic girdle pain after delivery: follow-up of a randomised single blind controlled trial with different treatment modalities. Acta Obstet Gynecol Scand. 2008;87(2):201-8.
[31] . Elden H, Ostgaard HC, Fagevik-Olsen M, Ladfors L, Hagberg H. Treatments of pelvic girdle pain in pregnant women: adverse effects of standard treatment, acupuncture and stabilising exercises on the pregnancy, mother, delivery and the fetus/neonate. BMC Complement Altern Med. 2008;8:34.
[32] . Pennick VE, Young G. Interventions for preventing and treating pelvic and back pain in pregnancy. Cochrane Database Syst Rev. 2007(2):CD001139.
[33] . Ee CC, Manheimer E, Pirotta MV, White AR. Acupuncture for pelvic and back pain in pregnancy: a systematic review. Am J Obstet Gynecol. 2008 Mar;198(3):254-9.
[34] . Ernst E, Lee MS. A trial design that generates only »positive » results. J Postgrad Med. 2008 Jul-Sep ;54(3):214-6.
[35] . Elden H, Fagevik-Olsen M, Ostgaard HC, Stener-Victorin E, Hagberg H. Acupuncture as an adjunct to standard treatment for pelvic girdle pain in pregnant women: randomised double-blinded controlled trial comparing acupuncture with non-penetrating sham acupuncture. Bjog. 2008 Dec;115(13):1655-68.