Le décret n° 2008-863 du 27 août 2008 complétant le code de déontologie des sages- femmes [1] et l’arrêté du 2 novembre 2009 [2] ont légalisé la pratique de l’acupuncture chez les sages-femmes à condition d’être titulaire du diplôme interuniversitaire (DIU) d’acupuncture obstétricale. Voici une nouvelle présentation de mémoire soutenu à Lille en 2019 sous la direction du Professeur Véronique Houfflin-Debarge et des coordinateurs les Drs Marie-Hélène Montaigne et Jean-Marc Stéphan, faisant suite aux travaux précédemment décrits [3-7] et montrant que la recherche clinique réalisée par nos étudiantes et sous contrôle de leur chef de service obstétricien ne s’essouffle pas.

La délivrance favorisée par acupuncture. Étude de 29 cas à la maternité Paul Gellé à Roubaix
L’hémorragie de la délivrance est une complication redoutable de l’accouchement qui peut mettre en jeu le pronostic vital de la mère (première cause de décès maternel). Pour la prévenir, on réalise pour les patientes à risque, une délivrance dirigée qui consiste en une injection lente de 5 UI d’ocytocine en intraveineux lors du dégagement de l’épaule antérieure. Cette méthode est devenue systématique même pour les patientes sans risque particulier. A une période où l’on parle d’ « hypermédicalisation » et de « retour au naturel », il est paru intéressant à Caroline Dumortier et Sandra Mollet d’étudier une alternative utilisant l’acupuncture.
Peu d’études existent dans la littérature sur l’effet de l’acupuncture lors de la délivrance [8-10]. De ce fait, les auteurs ont donc pris contact avec une quinzaine de maternités réparties sur tout le territoire français (Strasbourg, Rouen, Lille, Brest, Paris, Lens etc.), mais aussi au Canada. Après un entretien téléphonique avec les sages-femmes de ces différentes structures, il apparaît que l’acupuncture n’est pas ou peu utilisée dans le cadre de la délivrance. Les raisons évoquées sont le manque de temps et la difficulté à choisir les points les plus adaptés.
De ce fait, pour la réalisation de leur étude clinique, Caroline Dumortier et Sandra Mollet ont choisi d’utiliser la combinaison de deux points : 6Rt (sanyinjiao) et 16Rn (huangshu) piqués le plus tôt possible (après clampage du cordon).
L’étude réalisée du 1 octobre 2012 au 31 janvier 2013 utilise la méthodologie de type OPC (objective performance criteria ou critère objectif de performance) [[11]]. Celle-ci permet de comparer l’action de l’acupuncture versus l’action de la délivrance dirigée grâce à la norme standard dérivée des résultats d’essais cliniques publiés et étudiés par la Cochrane Collaboration, servant ainsi de substitut au groupe témoin traditionnel [[12]].
Les critères de jugement de l’étude sont : délai entre l’accouchement et la délivrance ; réduction de la quantité des saignements et donc du nombre d’hémorragies de la délivrance et enfin le nombre de délivrance artificielle. Vingt-neuf femmes ont participé à cette étude.
Les résultats
Délai entre l’accouchement et la délivrance
Grâce à la délivrance dirigée, le délai est estimé à moins de 10 minutes. Cette valeur est la même que celle retrouvée dans la base de données Cochrane de 2001 révisée en 2004 [12]. La littérature évalue à 30 minutes le délai à partir duquel il est nécessaire d’agir si la délivrance n’a pas eu lieu, dans le cas où il n’y a pas eu de moyens mis en œuvre pour en raccourcir le délai.
Dans cet échantillon de patientes ayant bénéficié de la méthode acupuncturale, la délivrance la plus longue est de 13 minutes, avec un délai moyen relevé à 7 mn 23’’. Il n’y a pas de différence statistiquement significative entre la délivrance favorisée par acupuncture et la délivrance dirigée par ocytocyne (test χ2, p>0,05). Donc l’utilisation de l’acupuncture est aussi efficace que la méthode médicamenteuse.
Quantité des saignements et nombre d’hémorragies de la délivrance
La Cochrane Collaboration en 2004 et à nouveau mise à jour en octobre 2009 (sept ECR n>3000) [12] met en évidence qu’il y a moins d’hémorragies de la délivrance (cliniquement caractérisées par une quantité des saignements supérieure ou égale à 500 ml) en injectant de manière prophylactique l’ocytocine (risque relatif (RR) pour la perte de sang supérieure à 500 ml = 0,50 ; intervalle de confiance (IC à 95% = 0,43 à 0,59) comparativement à aucun traitement. Par ailleurs, la quantité moyenne de perte hémorragique est de 374 ml contre 548 ml dans le groupe contrôle selon un ECR notifié dans la Cochrane Collaboration.
Dans l’échantillon des vingt-neuf patientes, une seule a présenté une hémorragie de la délivrance avec des saignements estimés à 550 ml. La quantité moyenne de saignements en postpartum immédiat est de 210 ml (figure 1).
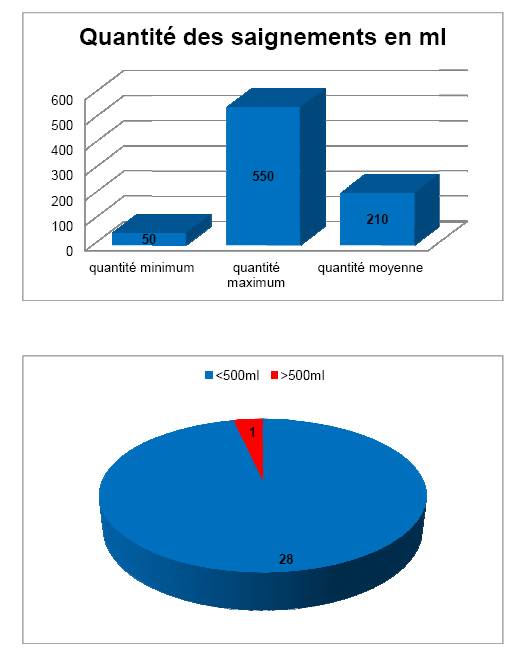
Figure 1. Quantité moyenne des hémorragies (210 ml) ; une seule sur les 29 patientes : 550 ml.
Nombre de délivrance artificielle
Au début de la délivrance dirigée, la crainte de nombreux praticiens était de favoriser la rétention placentaire en accentuant la rétraction utérine par l’injection d’ocytocine. La Cochrane Collaboration n’objective pas d’augmentation de délivrance artificielle chez les patientes ayant eu une injection d’ocytocine. De la même façon, cette petite étude ne retrouve aucune délivrance artificielle chez les vingt-neuf patientes ayant bénéficié de la méthode acupuncturale.
En conclusion, il peut paraître intéressant d’utiliser l’acupuncture dans la délivrance, à la condition que cette étude soit confirmée par un essai contrôlé randomisé de bonne qualité méthodologique avec des effectifs plus importants. En cas de confirmation par une étude de méthodologie type OPC, il s’agira aussi de réactualiser à la lumière des dernières données de la Cochrane Collaboration de 2013 [[13]].

Prise en charge acupuncturale de la cholestase gravidique (avec étude d’un cas)
Il existe un ictère cutanéo-muqueux dans 10 à 20% des cas. La disparition des symptômes est très rapide après l’accouchement. En dehors de l’inconfort et de la fatigue maternelle liés au prurit, ce syndrome ne menace pas la mère mais est associé à une augmentation de la morbidité prénatale, avec en particulier, un risque accru de mort fœtale in utero (1 à 3%), un risque de retard de croissance intra utérin (20 à 40 %), un risque d’accouchement prématuré (20 à 40%).
D’un point de vue biologique, on observe une augmentation des transaminases hépatiques et des acides biliaires totaux sériques. Ainsi les transaminases sont augmentées de deux à dix fois la norme (parfois jusqu’à trente fois) : l’alanine aminotransférase (ALAT = SGPT) est fréquemment supérieur à l’ASAT (aspartate aminotransférase = SGOT). La bilirubine totale est augmentée (prédominant sur la bilirubine conjuguée avec parfois un ictère). Il y a une augmentation des phosphatases alcalines, des 5’nucléotidases et parfois des γGT. Les acides biliaires sont aussi élevés (> 15 à 20 mg/L), surtout l’acide cholique. Bien sûr, le diagnostic de cholestase gravidique est un diagnostic d’élimination et il est nécessaire d’éliminer les autres pathologies de type hépatites A, B et C, CMV, herpès, hépatite iatrogène, mais aussi une cholestase extra-hépatique par lithiase ou compression des voies biliaires.
La médecine traditionnelle chinoise décrit selon la différenciation des syndromes (bianzheng) deux formes de cholestase :
- par stagnation du qi du Foie ;
- par chaleur-humidité du Foie.
Stagnation du qi du Foie
Elle se traduit par des nausées, des éructations, des régurgitations avec pyrosis, une perte d’appétit, des diarrhées, une sensation de distension abdominale et des douleurs dans les hypocondres. L’humeur est instable (mélancolie, irritabilité). Cela peut conduire à une dépression.
En général, la langue est normale selon les modalités diagnostiques de couleur, humidité et enduit. Elle est donc souple et de couleur rose, de surface est homogène, humide mais peut être aussi revêtue d’un léger enduit blanchâtre ou d’un enduit mince et gras de stase. Il est aussi possible que les bords soient légèrement rouges. Les pouls sont tendus, en corde (xian).
Quelques points à puncturer : 6F (zhongdu), 13F (zhangmen), 31VB (fengshi), 6TR (zhigou), 6MC (neiguan), 3F (taichong), 34VB (yanglingquan).
Chaleur-humidité du Foie
Les femmes présentent un ictère avec un goût amer dans la bouche, des nausées et une inappétence. Elles ont un prurit généralisé y compris au niveau vaginal. Sensation de plénitude dans la poitrine, douleurs des hypocondres, ballonnements, hyperthermie avec fièvre ondulante sont les autres signes généraux. Les urines sont rares et foncées. Possibilité de leucorrhées jaunes et nauséabondes.
La langue est rouge, épaisse avec un enduit jaune de Chaleur et gras d’Humidité. Les bords sont rouges.
Le pouls est glissant (hua) et rapide (shuo) mais peut aussi être en corde, tendu (xian).
Quelques points à puncturer : 24VB (riyue), 18V (ganshu), 19V (danshu), 9RP (yinlingquan), 11GI (quchi), 1F (dadun), 2F (xingjian), 5F (ligou), 8F (quguan), 4RM (guanyuan), 24VB (riyue), 31VB (fengshi).
Etude d’un cas clinique
Anne-Lise Dubois et Julie Levasseur-Barbieux ont suivi une patiente de 25 ans, 3e geste, 2e pare, 63kg, 1m67. Les antécédents médicaux sont marqués essentiellement par une cholestase gravidique lors de la 2e grossesse, une anorexie mentale, de l’asthme, une allergie aux anti-inflammatoires. Le 08/07/13, à 32SA, le bilan des sels biliaires est perturbé nécessitant un traitement par cholestyramine (Questran®) à la dose de trois sachets (12g) par jour, compte-tenu des antécédents. Sa pression artérielle est à 12/8. Elle est sous nifédipine 40 mg/j.
Le 19/07/1, à 33SA+5j, la patiente consulte pour prurit important sur les mains et démangeaisons surtout la nuit. Le bilan hépatique est perturbé (figure 2). Une hospitalisation avec surveillance monitoring et traitement médicamenteux est ordonnée au cours de laquelle la première séance d’acupuncture est réalisée. Elle est fatiguée et angoissée et présente des douleurs de l’hypochondre droit dans la région hépatique. Les points puncturés : 11GI, 31VB, 3C (shaohai), 6F.
Le 27/07/2013, à 35SA et à deuxième séance d’acupuncture, elle ne se plaint plus de prurit mais d’insomnies, avec quelques reflux gastriques. Ganshu (18V), qimen (14F), 3C et 22V sont puncturés.
Le 30/07/13, à 35 SA3j, la patiente consulte pour contractions utérines douloureuses toutes les cinq minutes. Le col est court tonique. Elle est hospitalisée sous protocole nifédipine, cure de corticoïdes et acide ursodésoxycholique 500 mg/j. Elle sort le 01/08 avec le même traitement : nifédipine et acide ursodésoxycholique.
Le 02/08/13, à 35SA+6j est réalisée la 3e séance : pas de prurit et peu de contractions utérines. A la palpation : aucune douleur. Sont puncturés les points 18V, 3C, 6F, 9Rn (zhubin) et 3VC (zhongji) (points hors protocole mais tocolytiques). Les 5 et 7/08/13 : les contrôles monitoring sont normaux. Le 8/08/13, à 36SA+5j, elle consulte à nouveau pour prurit important sur les mains (traitements en cours : nifédipine et acide ursodésoxycholique). Le contrôle monitoring est normal.
Le 09/08/13, une quatrième séance d’acupuncture en raison du prurit persistant sur les mains est réalisée par puncture des points 18V, 11GI, 31VB, 9Rn.
Le 19/08 /13 : absence de prurit et meilleur sommeil. Aucune douleur à la palpation. Puncture : 18V, 11 GI (favorise également le mouvement Métal dans la préparation à l’accouchement), 4VC vers 3VC (pour faire descendre le fœtus), 3F et 2F (en préparation du col et soutien du Foie).
Le 21/08/13 : le contrôle monitoring est normal, pas de prurit.
Le 26/08/13 : Déclenchement ocytocique sous péridurale. La durée de travail est de 5h20. L’accouchement est normal par voie basse. La délivrance est dirigée complète avec un périnée intact.
Naissance d’un garçon de 3630g, Apgar 10/10/10, pHa : 7,26 ; pHv : 7,31.
| Date | SGOT(UI/l) | SGPT(UI/l) | Plaquettes/mm3 | Acide Urique (mg/l) | Acides Biliaires(micromoles/litre) |
| 08 /07/13 | 7 ,8 | ||||
| 19/07/13 | 67 | 122 | 259 000 | 39,1 | |
| 21/07/13 | 78 | 153 | 217 000 | 39,9 | |
| 23/07/13 | 43 | 112 | 245 000 | ||
| 26/07/13 | 18 | 48 | 270 000 | 44 | |
| 30/07/13 | 11 | 21 | 277 000 | ||
| 03/08/13 | 14 | 12 | 312 000 | 47 | |
| 09/08/13 | 12 | 10 | 300 000 | 48,8 | 0 |
| 16/08/13 | 13 | 10 | 264 000 | 51 |
Figure 2. Le bilan biologique au cours du suivi. Normes : SGPT <35UI/l ; Acides biliaires <10μmol/l. Le contrôle biologique des acides biliaires n’a pu être réalisé à chaque bilan car une partie de cette analyse est onéreuse et non remboursée malgré son importance.
Au final, ce cas clinique décrit par Anne-Lise Dubois et Julie Levasseur-Barbieux qui ont adapté la puncture des points en fonction de la différenciation des syndromes bianzheng et de l’évolution symptomatique de la patiente a permis d’observer une amélioration des symptômes (prurit et insomnie) ainsi que du bilan biologique hépatique en association avec la prise concomitante d’acide ursodésoxycholique. Les auteurs ont noté aussi la satisfaction de la patiente concernant la prise en charge globale, en particulier acupuncturale, qui lui aurait permis de mener à terme sa grossesse dans de meilleures conditions. Quoi qu’il en soit, seul un ECR pourrait objectiver l’efficacité de l’acupuncture dans cette pathologie, mais difficile à mettre en œuvre du fait de la faible prévalence de la cholestase gravidique en France (0,2 à 0,5% des grossesses) alors qu’elle est plus fréquente dans les pays scandinaves, en Bolivie et au Chili.
Références
[1]. Décret n° 2008-863 du 27 août 2008 complétant le code de déontologie des sages-femmes. Available from URL: http://www.legifrance.gouv.fr/affichTexte.do?cidTexte=JORFTEXT000019386996.
[2]. Arrêté du 2 novembre 2009 fixant la liste des diplômes permettant l’exercice des actes d’acupuncture par les sages-femmes. Available from URL: http://www.legifrance.gouv.fr/affichTexte.do?cidTexte=JORFTEXT000021245638.
[3]. Stéphan JM. DIU d’Acupuncture Obstétricale : tableaux d’une exposition. Acuterme, zhubin et mise en route du travail dans les ruptures prématurées des membranes. Acupuncture & Moxibustion. 2013;12(1):69-72.
[4]. Stéphan JM. DIU d’Acupuncture Obstétricale : tableaux d’une exposition. Sanyinjiao et périnée, zhubin et neiting dans le syndrome de Lacomme, sphygmologie quantitative. Acupuncture & Moxibustion. 2013;12(2):147-151.
[5]. Stéphan JM. DIU d’Acupuncture Obstétricale : tableaux d’une exposition. Canal carpien, prise en charge de la montée laiteuse, variétés occipito-postérieures et travail. Acupuncture & Moxibustion. 2013;12(3):240-245.
[6]. Stéphan JM. DIU d’Acupuncture Obstétricale : tableaux d’une exposition. Baihui et poussée hémorroïdaire post-partum ; qualité de vie et douleurs dans le syndrome de Lacomme. Acupuncture & Moxibustion. 2013;12(4):330-332.
[7]. Stéphan JM. DIU d’Acupuncture Obstétricale : tableaux d’une exposition. Pré-éclampsie, qimen et valeur diagnostique dans les dystocies cervicales. Acupuncture & Moxibustion. 2014;13(2):138-143.
[8]. Gouan L, Yiliang Z. Clinical report about controlling postpartum hemorrhage with electric stimulation at acupuncture points. in selections from article abstracts on acupuncture and moxibustion, Beijing 1987:134.
[9]. Xu L, Liang-fang S, Jun-yan L, Wei-hong Z. Needling Hegu to accelerate the second labor stage, International Journal of Clinical Acupuncture. 1995;6(1):101-103.
[10]. Bader W, Ast S, Hatzmann W. Die Bedeutung der Akupunktur in der Plazentarperiode. Dt. Ztschr. f. Akupunktur. 2000;4:264-268.
[11]. Brignol TN, Verta P. Une méthodologie basée sur l’OPC (objective performance criteria) est-elle valable pour prouver l’efficacité de l’acupuncture ? Acupuncture & Moxibustion. 2011,10(3):205-207.
[12]. Cotter AM, Ness A, Tolosa JE. Prophylactic oxytocin for the third stage of labour. Cochrane Database Syst Rev 2001;4:CD001808.
[13].Westhoff G, Cotter AM, Tolosa JE. Prophylactic oxytocin for the third stage of labour to prevent postpartum haemorrhage. Cochrane Database Syst Rev. 2013 Oct 30;10:CD001808.