Acupuncture around birth: Scientific basis and evaluation

Jean-Marc Stéphan

Résumé : L’acupuncture autour de la naissance implique médecins, sages-femmes mais aussi patientes à la recherche de traitements efficaces non tératogènes pendant leur grossesse. Un état des lieux des études contrôlés randomisées (ECR) permet de déterminer si l’acupuncture peut être raisonnablement indiquée selon les niveaux de recommandations de la Haute Autorité de Santé Française en consultation prénatale, en préparation maternelle, en salle de naissance et en suites de couches. Mots-clés : obstétrique – nausées – vomissements – acupuncture – syndrome douloureux pelvien gravidique – syndrome de Lacomme – versions – maturation et induction du col – analgésie – hypogalactie – mastite – ECR – recommandations
Autour de la naissance, les hôpitaux et maternités offrent de plus en plus de soins par acupuncture aux femmes en demande de grossesse ou enceintes. Ainsi en Europe, l’acupuncture a trouvé sa place dans de nombreux services de maternités et cela dès six semaines de gestation jusqu’à six semaines en post-partum [[1],[2]]. En effet, en théorie, l’acupuncture est une médecine idéale dans l’accompagnement d’une grossesse parce qu’elle n’oblige pas la femme enceinte à prendre des thérapeutiques médicamenteuses pouvant entraîner des effets tératogènes. L’utilisation de l’acupuncture peut se faire en consultation prénatale, en préparation maternelle, en salle de naissance et enfin en suites de couches.
En consultation prénatale
Nausées et vomissements du premier trimestre et hyperemesis gravidarum
En 2004, une synthèse méthodique des essais comparatifs randomisés (ECR) a permis de recenser dix-huit ECR, dont quatorze objectivaient des résultats favorables à l’acupuncture. La puncture du point 6MC (neiguan) a montré un niveau de preuve élevé [[3]] et de ce fait la Haute Autorité de santé en France recommande depuis 2005 son utilisation dans les nausées et vomissements gravidiques avec un grade de recommandation A, c’est à dire preuve scientifique établie [[4]].
Syndrome douloureux pelvien gravidique (syndrome de Lacomme)
Le syndrome de Lacomme, avec sa prévalence estimée à 20% des femmes enceintes [[5]] est l’une des autres grandes indications en consultation prénatale. Ceci se base sur des essais contrôlés randomisés de bonne qualité méthodologique [[6],[7]], qui ont objectivé une atténuation statistiquement significative dans le groupe acupuncture versus le groupe traitement standard chez des femmes entre 32 et 37 semaines de grossesse. En 2007 et 2008, deux revues systématiques recommandaient d’ailleurs l’utilisation de l’acupuncture dans les douleurs pelviennes et lombaires basses [[8],[9]]. On peut donc reprendre les conclusions des recommandations européennes de Vleeming et coll. [5] qui donnaient un grade de recommandations de niveau B à l’acupuncture dans le syndrome de Lacomme.
Version des fœtus en présentation du siège
En France, 68% des nouveaux-nés en présentation du siège sont césarisés. Afin de diminuer la fréquence de ce problème, la réalisation d’une version par manœuvres externes est habituellement proposée vers la 36ème semaine d’aménorrhée (SA). La moxibustion associée éventuellement à l’acupuncture ou l’électroacupuncture semble être une alternative intéressante car méthode simple et dénuée d’effets secondaires. La moxibustion, qui utilise la chaleur produite en brûlant des préparations contenant de l’armoise (Artemisia vulgaris) est appliquée sur le point d’acupuncture 67VE (zhiyin). De nombreux travaux ont objectivé son efficacité. Ainsi les travaux de Cardini paru en 1998 dans la revue Jama a montré que la moxibustion entraîne de manière statistiquement significative un taux de présentation céphalique de 75,4% plus élevé que dans le groupe témoin (47,7%) à 35SA [[10]]. Habek en 2003[[11]], Neri en 2004 [[12]] confirment. Coyle et coll. dans leur revue Cochrane déclarent que la moxibustion peut être avantageuse pour réduire les versions par manœuvre externe mais qu’il y a besoin de réaliser des essais contrôlés randomisés bien conçus et de haute qualité méthodologique [[13]]. Plus récemment la métananalyse de Li parue en février 2009 a analysé dix ECR impliquant 2090 participantes et sept essais cliniques non randomisés (n=1409). Les auteurs concluent que la moxibustion, l’acupuncture ou la stimulation laser au point d’acupuncture zhiyin (67V) montrent un effet bénéfique dans la correction de la présentation du siège. La moxibustion est par exemple plus efficace qu’aucun traitement (RR 1,29 ; IC à 95% 1,17 à 1,42) dans la version [[14]].
En conclusion, l’acupuncture peut être recommandée dans les versions des fœtus en présentation de siège au grade B (présomption scientifique) selon le niveau des recommandations de la Haute Autorité de Santé sur une échelle allant de C (faible niveau de preuves) à A (preuve scientifique établie).
En préparation maternelle
Maturation du col et induction du travail
La revue Cochrane réalisée en 2004 et réactualisée en 2008 objective que l’acupuncture offre une efficacité clinique statistiquement significative par rapport au groupe contrôle dans l’induction du travail. En outre, on utilise moins les autres techniques d’induction [[15]]. Ainsi on observe un raccourcissement significatif (p=0,04) aux 6ème et 8ème jours dans le groupe acupuncture versus le groupe sans traitement. L’accouchement survenait en moyenne 5 jours après la date prévue versus 7,9 jours dans le groupe contrôle, soit 69 heures plus tôt dans le groupe acupuncture (p=0,03) [[16]].
L’électroacupuncture serait également efficace dans l’induction du travail. En 2008, dans un ECR pilote prospectif canadien chez des femmes à terme à 41SA, les points ont été stimulés électriquement à une fréquence de 1 à 2 Hz pendant 30 à 45mn. Les auteurs ont constaté une différence de 62 heures entre les deux groupes (en faveur du groupe « traitement »). De surcroît, dans le groupe traitement, il y avait une réduction moyenne de la période de travail de 2 heures et 20 minutes [[17]].
L’acupuncture peut également, au terme et après rupture spontanée des membranes, accélérer le travail. La durée de travail a été réduite de manière statistiquement significative (différence moyenne de 1,7 heure, p=0,03) ainsi que l’utilisation d’ocytocine dans le groupe acupuncture comparé au groupe témoin. Par ailleurs, le groupe acupuncture avait une durée significativement plus courte de la phase active du travail que celle du groupe contrôle (différence moyenne de 3,6h ; p=0,002) [[18]].
En conclusion, l’acupuncture peut aussi être proposée dans la maturation et l’induction du travail avec un grade B (présomption scientifique) selon le niveau des recommandations de la Haute Autorité de Santé [[19]].
En salle de naissance
Analgésie obstétricale durant l’accouchement
Durant l’accouchement, l’acupuncture réduit de façon importante l’usage d’autres thérapeutiques analgésiques éventuellement pourvoyeuses d’effets secondaires pour la mère et le fœtus.
En 2004, une revue systématique a évalué les preuves d’efficacité de l’acupuncture dans les douleurs lors du travail. Trois ECR sur 390 essais cliniques ont été identifiés ayant une qualité méthodologique généralement bonne. Deux ECR ont comparé l’acupuncture versus le traitement habituel et ont conclu à une réduction de la mépéridine et/ou de l’analgésie péridurale. Les auteurs ont conclu que les preuves pour utiliser l’acupuncture en adjonction étaient prometteuses mais nécessitaient encore de nouvelles études de plus grande puissance [[20]]. Ainsi l’essai suédois de Ramnero, concernant une population de 90 parturientes a objectivé que le traitement par acupuncture pendant le travail a significativement réduit le besoin en analgésie péridurale (12 % versus 22 % dans le groupe contrôle (n=44). Aucun effet secondaire n’a été signalé [[21]]. La revue de la Cochrane de 2006 montre que l’acupuncture peut être bénéfique dans la gestion de la douleur du travail en obstétrique. Les auteurs objectivent moins de nécessité de soulager la douleur dans les groupes acupuncture par rapport aux groupes contrôles (RR=0,70 avec IC à 95% : 0,49 à 1,00 dans 2 ECR de 288 femmes) [[22]].
On peut faire le même constat d’efficacité pour l’électroacupuncture (EA) à une fréquence alternée de 2 et 100 Hz pendant 20 mn [[23]].
L’ECR de Borup et coll. a été conduit chez 607 femmes saines en travail et à terme bénéficiant d’acupuncture (n=314), TENS (n=144) ou analgésiques traditionnels (n=149). Les résultats objectivent que l’utilisation des méthodes invasives ou pharmacologiques était significativement plus basse dans le groupe acupuncture versus groupe analgésique traditionnel (p < 0,001) et versus TENS (p=0,031). L’acupuncture réduit le besoin en utilisation d’analgésie pharmacologique (principalement le protoxyde d’azote) ou invasive durant l’accouchement [[24]]. Pour conclure, on peut recommander l’acupuncture dans l’analgésie du travail de l’accouchement, au grade B (présomption scientifique).
En suites de couches
Engorgement, mastite
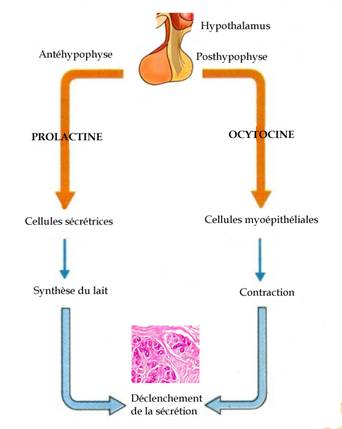
Dans le soulagement des symptômes inflammatoires du sein pendant la lactation, l’acupuncture peut également être proposée [[25]] avec amélioration significative (p=0,01) de l’index de sévérité des signes cliniques. Elle serait un meilleur choix thérapeutique que l’utilisation d’ocytocine en spray nasal.
Hypogalactie
Un ECR a évalué l’efficacité du point IG1 (shaoze) dans l’insuffisance de lactation après accouchement en fonction de l’âge de la patiente. Quatre-vingt-douze mères souffrant d’hypogalactie ont été randomisées dans un groupe traité IG1 (n=46) et un groupe témoin GI1 (n=46). Les résultats montrent une efficacité statistiquement significative (p<0,01) de 100% dans le groupe traité versus 69,6% dans le groupe contrôle [[26]]. Dans un autre ECR multicentrique en simple aveugle publié en langue chinoise, on constate que selon le même protocole concernant 276 femmes, le groupe EA (n=138) au point IG1 (shaoze) offre une amélioration de l’allaitement de 97,8% versus 24,3% dans le groupe contrôle GI1 (p<0,05). D’autre part, le groupe traitement montre une augmentation significative de la quantité de lait et un taux de prolactine meilleur que dans le groupe contrôle (p<0,01). En conclusion, il semble que l’acupuncture possède des effets thérapeutiques sur l’allaitement [[27]].
Conclusion
Pour nombre de sages-femmes et d’obstétriciens, l’acupuncture peut être un moyen de pallier la frustration engendrée par le manque de molécules sûres à offrir aux femmes dans les petites affections de la grossesse. Celles-ci pourront bénéficier d’un traitement efficace dans les nausées du premier trimestre, le syndrome du canal carpien, les céphalées, les migraines, les douleurs de poitrine, les hémorroïdes, les douleurs abdominales, la constipation, les diarrhées, les sciatiques, les lombalgies, le syndrome de Lacomme, l’hyperemesis gravidarum etc., mais aussi dans les corrections des mauvaises présentations. L’acupuncture pourra aussi être utilisée en fin de grossesse dans la maturation du col puis en salle de naissance dans les douleurs de l’accouchement et l’induction du travail. En suites de couches, il existe des indications dans le traitement des douleurs périnéales, l’engorgement mammaire ou l’insuffisance de lactation, les mastites et les dépressions post-natales. Enfin, l’acupuncture joue un rôle croissant dans l’assistance médicale à la procréation et la fécondation in vitro comme le laisse entendre la méta-analyse de Manheimer [[28]] de 2008 et la revue Cochrane de Cheong [[29]]. Néanmoins, il est encore nécessaire de réaliser de nouveaux essais contrôlés randomisés de grande puissance et de bonne qualité méthodologique car seules à l’heure actuelle les nausées gravidiques ont un grade A dans les recommandations HAS, les autres n’ayant pour la plupart qu’un grade B.
Selon le décret n° 2008-863 du 27 août 2008, les sages-femmes sont autorisées à pratiquer des actes d’acupuncture, sous réserve que la sage-femme possède le DIU d’acupuncture obstétricale (JORF n°0261, arrêté du 2 novembre 2009). Le diplôme universitaire d’acupuncture scientifique de Paris Sud XI qui vient de se créer pourrait aussi très bientôt faire partie des diplômes validants.
Dr Jean-Marc Stéphan
jm.stephan@acupuncture-medicale.org
Directeur de la revue Acupuncture & Moxibustion
Vice-Président de la FA.FOR.MEC (fédération des acupuncteurs pour leur formation médicale)
Secrétaire-Général de l’Ecole Française d’Acupuncture et de l’Association Scientifique des Médecins Acupuncteurs de France (ASMAF-EFA)
Médecin acupuncteur attaché au CH de Denain
Attaché d’enseignement à la faculté de médecine de Lille, Rouen et Paris Sud XI
Renseignements
DU Acupuncture Scientifique : Contacts : Secrétariat d’Anesthésie-Réanimation Hôpital Bicêtre Université Paris XI – UFR de Médecine : 0145213447/ 3441 ; courriel : dar.anesthesie@bct.aphp.fr ;
www.acuscience.com
DIU Acupuncture Obstétricale : Contacts : Secrétariat de FMC des Universités de Lille, Rouen, Nîmes, Strasbourg ou Paris.
Références
[1].West Z. Acupuncture within the National Health Service: a personal perspective. Complement Ther Nurs Midwifery. 1997 Jun;3(3):83-6.
[2]. Spellerberg E, Smidt-Jensen SL. [A retrospective analysis of the results of obstetric acupuncture at Frederiksberg Hospital]. Ugeskr Laeger. 2003 Mar 3;165(10):1023-7.
[3]. Carrière C. Traitement des nausées et vomissements gravidiques par acupuncture : synthèse méthodique des essais cliniques randomisés. Bordeaux: Université Bordeaux 2-Victor Segalen ; 2004.
[4]. Haute Autorité de Santé. Comment mieux informer les femmes enceintes ? Recommandations pour les professionnels de santé. 2005. Available from: URL: http://www.has-sante.fr/portail/jcms/c_268518/information-femmes-enceintes-rapport-complet.pdf.
[5]. Vleeming A, Albert HB, Ostgaard HC, Sturesson B, Stuge B. European guidelines for the diagnosis and treatment of pelvic girdle pain. Eur Spine J. 2008 Jun;17(6):794-819.
[6]. Wedenberg K, Moen B, Norling A. A prospective randomized study comparing acupuncture with physiotherapy for low-back and pelvic pain in pregnancy. Acta Obstet Gynecol Scand. 2000 May;79(5):331-5.
[7]. Elden H, Ladfors L, Olsen MF, Ostgaard HC, Hagberg H. Effects of acupuncture and stabilising exercises as adjunct to standard treatment in pregnant women with pelvic girdle pain: randomised single blind controlled trial. Bmj. 2005 Apr 2;330(7494):761.
[8]. Pennick VE, Young G. Interventions for preventing and treating pelvic and back pain in pregnancy. Cochrane Database Syst Rev. 2007(2):CD001139.
[9]. Ee CC, Manheimer E, Pirotta MV, White AR. Acupuncture for pelvic and back pain in pregnancy: a systematic review. Am J Obstet Gynecol. 2008 Mar;198(3):254-9.
[10]. Cardini F, Weixin H. Moxibustion for correction of breech presentation: a randomized controlled trial. Jama. 1998 Nov 11;280(18):1580-4.
[11]. Habek D, Cerkez Habek J, Jagust M. Acupuncture conversion of fetal breech presentation. Fetal Diagn Ther. 2003 Nov-Dec;18(6):418-21.
[12]. Neri I, Airola G, Contu G, Allais G, Facchinetti F, Benedetto C. Acupuncture plus moxibustion to resolve breech presentation: a randomized controlled study. J Matern Fetal Neonatal Med. 2004 Apr;15(4):247-52.
[13]. Coyle ME, Smith CA, Peat B. Cephalic version by moxibustion for breech presentation. Cochrane Database Syst Rev. 2005(2):CD003928.
[14]. Li X, Hu J, Wang X, Zhang H, Liu J. Moxibustion and other acupuncture point stimulation methods to treat breech presentation: a systematic review of clinical trials. Chin Med. 2009 Feb 27;4(1):4.
[15]. Smith CA, Crowther CA. Acupuncture for induction of labour. Cochrane Database of Systematic Reviews 2004, Issue 1. Art. No.: CD002962. DOI: 10.1002/14651858.CD002962.pub2.
[16]. Rabl M, Ahner R, Bitschnau M, Zeisler H, Husslein P. Acupuncture for cervical ripening and induction of labor at term–a randomized controlled trial. Wien Klin Wochenschr. 2001 Dec 17;113(23-24):942-6.
[17]. Gaudet LM, Dyzak R, Aung SK, Smith GN. Effectiveness of acupuncture for the initiation of labour at term: a pilot randomized controlled trial. J Obstet Gynaecol Can. 2008 Dec;30(12):1118-23.
[18]. Gaudernack LC, Forbord S, Hole E. Acupuncture administered after spontaneous rupture of membranes at term significantly reduces the length of birth and use of oxytocin. A randomized controlled trial. Acta Obstet Gynecol Scand. 2006;85(11):1348-53.
[19]. Tenore JL. Methods for cervical ripening and induction of labor. Am Fam Physician. 2003 May 15;67(10):2123-8.
[20]. Lee H, Ernst E. Acupuncture for labor pain management: A systematic review. Am J Obstet Gynecol. 2004 Nov;191(5):1573-9.
[21]. Ramnero A, Hanson U, Kihlgren M. Acupuncture treatment during labour–a randomised controlled trial. Bjog. 2002 Jun;109(6):637-44.
[22]. Smith CA, Collins CT, Cyna AM, Crowther CA. Complementary and alternative therapies for pain management in labour. Cochrane Database Syst Rev. 2006(4):CD003521.
[23]. Qu F, Zhou J. Electro-acupuncture in relieving labor pain. Evid Based Complement Alternat Med. 2007 Mar;4(1):125-30.
[24]. Borup L, Wurlitzer W, Hedegaard M, Kesmodel US, Hvidman L. Acupuncture as pain relief during delivery: a randomized controlled trial. Birth. 2009 Mar;36(1):5-12.
[25]. Kvist LJ, Hall-Lord ML, Rydhstroem H, Larsson BW. A randomised-controlled trial in Sweden of acupuncture and care interventions for the relief of inflammatory symptoms of the breast during lactation. Midwifery. 2007 Jun;23(2):184-95.
[26]. Wei L, Wang H, Han Y, Li C. Clinical observation on the effects of electroacupuncture at Shaoze (SI 1) in 46 cases of postpartum insufficient lactation. J Tradit Chin Med. 2008 Sep;28(3):168-72.
[27]. Wang HC, An JM, Han Y, Huang LN, Zhao JW, Wei LX, et al. [Multicentral randomized controlled studies on acupuncture at Shaoze (SI 1) for treatment of postpartum hypolactation]. Zhongguo Zhen Jiu. 2007 Feb;27(2):85-8.
[28]. Manheimer E, Zhang G, Udoff L, Haramati A, Langenberg P, Berman BM, et al. Effects of acupuncture on rates of pregnancy and live birth among women undergoing in vitro fertilisation: systematic review and meta-analysis. Bmj. 2008 Mar 8;336(7643):545-9.
[29]. Cheong YC, Hung Yu Ng E, Ledger WL. Acupuncture and assisted conception. Cochrane Database Syst Rev. 2008(4):CD006920.