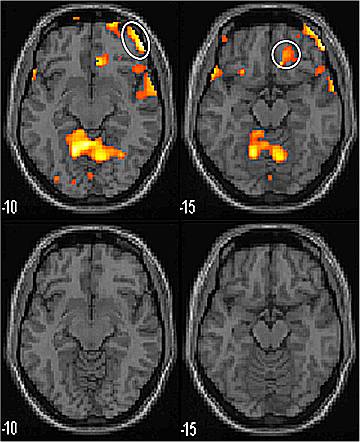
La neuromodulation tibiale postérieure associée à la stimulation du point 36E est efficace pour traiter la constipation chronique. L’effet serait médié par le système autonome. Une étude a été réalisée pour étudier les effets de la neuromodulation transcutanée (NT) chez des patients souffrant de constipation chronique. Douze patients âgés de 18 à 75 ans ont été recrutés. Ils présentaient des symptômes de constipation chronique depuis au moins un an et n’avaient pas répondu à des traitements tels que laxatifs, lavements et biofeedback.
La neuromodulation tibiale postérieure associée à la stimulation du point 36E est efficace pour traiter la constipation chronique. L’effet serait médié par le système autonome. Une étude a été réalisée pour étudier les effets de la neuromodulation transcutanée (NT) chez des patients souffrant de constipation chronique. Douze patients âgés de 18 à 75 ans ont été recrutés. Ils présentaient des symptômes de constipation chronique depuis au moins un an et n’avaient pas répondu à des traitements tels que laxatifs, lavements et biofeedback.
La constipation chronique est caractérisée par une diminution de la fréquence des selles (<3 par semaine), une défécation difficile et une évacuation incomplète. Ont été exclus de l’étude les patients atteints de maladies organiques entraînant la constipation ou de maladies neurologiques telles que la sclérose en plaques, la maladie de Parkinson ou une lésion de la moelle épinière. Les patients avec antécédents de chirurgie gastro-intestinale (à l’exception d’appendicectomie ou de cholécystectomie) ont également été exclus. Les participants ont été répartis de façon aléatoire en deux groupes, selon un plan croisé (cross-over) où chaque patient est son propre contrôle. Pour le groupe 1, le traitement a commencé par deux semaines de NT puis deux semaines sham-NT, séparées par une période de wash-out d’une semaine. Le groupe 2 a commencé par un traitement de sham-NT suivi d’un traitement de NT. Le nerf tibial postérieur et le point 36E (Zusanli) ont été choisis. Deux électrodes ont été placées pour la stimulation du nerf tibial (largeur de deux doigts sur la face interne de la malléole et en arrière du tibia et 4 cm au-dessus de la première électrode). Pour 36E, une électrode a été placée au 36E et l’autre placée à 4 cm en dessous 36E sur le trajet du même méridien. Pour sham-TN, les électrodes ont été appliquées en dehors du trajet du nerf et en dehors du point 36E. Le courant présente les caractéristiques suivantes : 25 Hz, 2-10 mA (en fonction de la tolérance maximale de chaque sujet), 2 sec (et hors temps de 3 sec). Le traitement comporte deux séances/jour, d’une durée d’1heure/séance. Le critère d’évaluation principal est la fréquence de selles/semaine. L’essai comporte trois visites pour une manométrie ano-rectale, et répondre aux questionnaires sur les symptômes de la constipation (PAC-SYM) et sur la qualité de vie (PAC-QOL). Les participants remplissent aussi un journal pour noter leurs habitudes : fréquence des selles, temps de défécation, qualité des selles et éventuelle consommation de lactulose pour favoriser la défécation (quand les symptômes deviennent insupportables). A la dernière visite, l’ECG a été réalisé pour évaluer la fonction du système neurovégétatif. Les résultats ont montré une amélioration de la fréquence spontanée de défécation (83% des patients avaient une fréquence des selles supérieure à 3 fois/semaine) significativement supérieure par rapport au groupe sham-TN (p = 0,01).